PDF Processor
Inicio
Editar documento
Editar documento: 5. Enfermedad Tromboembólica
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# ENFERMEDAD TROMOEMBÓLICA ## DEFINICIÓN El término trombosis se refiere a la formación de una masa anormal dentro del sistema vascular a partir de los componentes sanguíneos. La Enfermedad Tromboembólica Venosa (ETV) comprende un espectro de enfermedades que engloban la Trombosis Venosa Profunda (TVP) y de la Tromboembolia Pulmonar (TEP), ambos comparten los mismos factores predisponentes. La TVP es una oclusión de los vasos pulmonares debido a un coágulo sanguíneo, el 95% de los casos en el sistema venosos profundo de los miembros inferiores y posteriormente el émbolo se depoista en el área pulmonar. Cuando una TVP proximal no es tratada, ocurre una TP en el 33% de los casos y otro 33% presenta un embolismo subclínico. Otros orignees de émbolos son las venas pélvicas, las extremidades superiores y las cavidades cardíacas derechas. 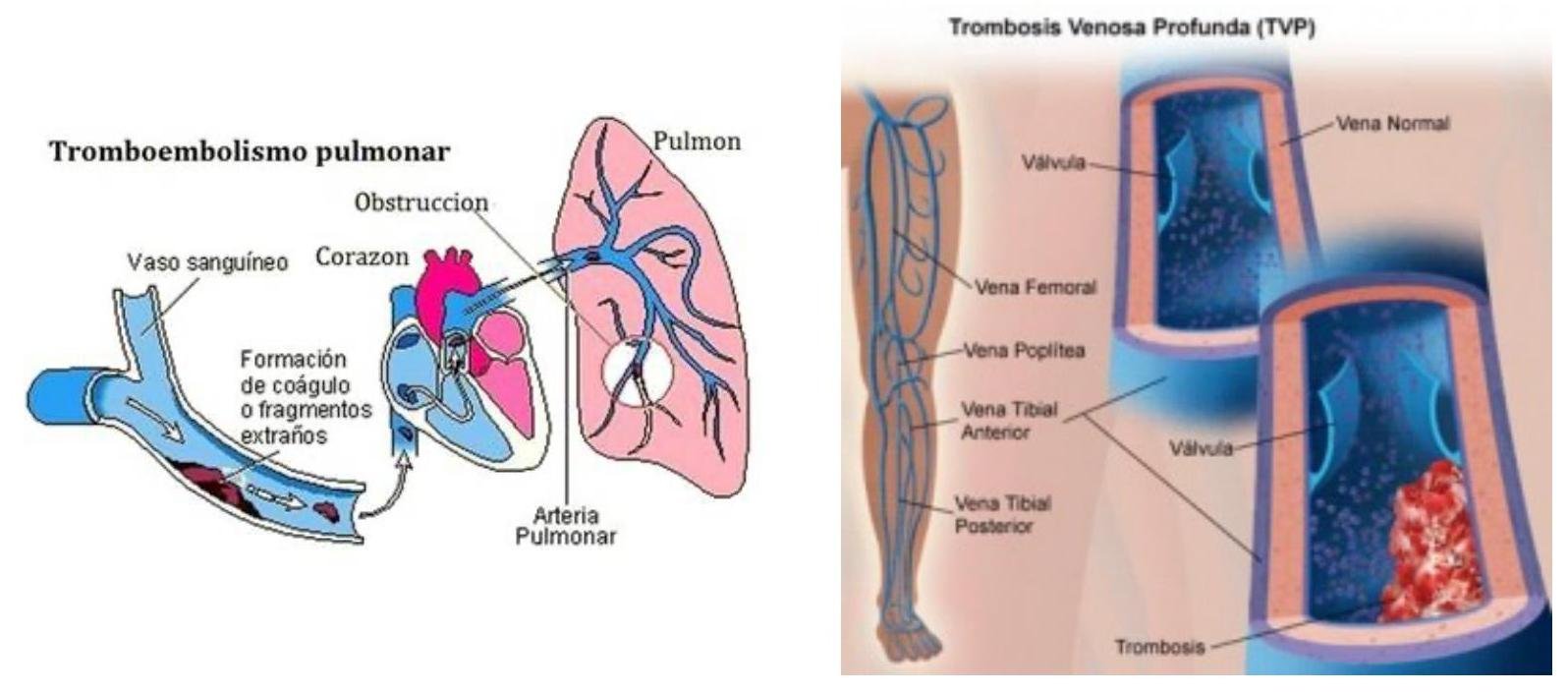 # FISIOPATOLOGÍA El proceso de trombosis involucra diversos factores que predisponen a un individuo a sufrir de una oclusión trombótica que fueron descritos por Virchow desde el siglo XIX. ## TRÍADA DE VIRCHOW: - Lesión endotelial (Trauma, cirugía, fractura reciete, enveto previo de TVP) - Estasis o alteración del flujo sanguíneo (inmovilidad, obesidad, ICC, aumento PVC) - Estado hipercoagulable de la sangre (embaraza, postparto, ACO, cáncer, quemaduras severas) ## Triada de Virchow 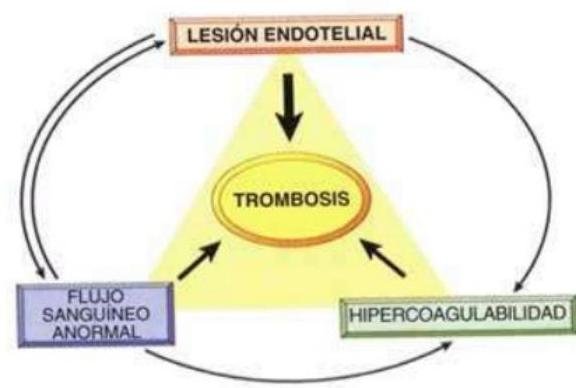 Durante el episodio agudo se pueden apreciar las siguientes alteraciones fisiopatológicas: 1. Alteración del intercambio gaseoso: AUMENTO DEL ESPACIO MUERTO FISIOLÓGICO (zona que está siendo ventilada, pero no perfundida) por desequilibrio V/Q en el pulmón no obstruido (más perfusión que ventilación) y por shunt derecha a izquierda, que puede ocurrir a nivel intrapulmonar o intracardiaco. 2. Hiperventilación alveolar por estímulo refeljo nervioso. 3. Aumento de la resistencia dal flujo aérero por broncoconstricción de las vías aéreas distales al bronquio obstruido. 4. Disminución de la distensibilidad pulmonar por edema, hemorragia o pérdida de surfactante. 5. Aumento de la resistencia vascular pulmonar por obstrucción vascular o liberación de agnetes neurohumorales como la serotonina por las plaquetas. 6. Disfunción ventricular derecha. El fracaso ventricular derecho es la causa de muerte más habitual de la TEP. A medida que aumenta la resistencia vascular pulmonar, aumenta la tensión del VD, maor dilatación y disfunción ventricular. # EPIDEMIOLOGÍA - La ETV está ubicada en el 3o lugar como causa de muerte cardiovascular (después de enfermedad coronaria e isquemia cerebral) - Es un trastorno multifactorial, con incidencia anual de 1-2 por cada 1,000 personas - Más frecuente en hombres - Asociada a edad con incremento a 1 por cada 100 personas en mayores de 55 años. - Un 20 % de quien padece ETV no tiene factores de riesgo asociados. FACTORES DE RIESGO | RIESGO | ANTECEDENTE | | :--: | :--: | | ALTO | Fractura de cadera o miembros inferiores Cirugía ORTOPÉDICA Prótesis de cadera Cirugía mayor Poltirauma IAM Lesión de médula espinal | | MODERADO | Artroscopía Cateter central Quimioterapia Insuficiencia cardiaca congestiva Tratamiento hormonal Embarazo Trombofilia | | BAJO | Reposo en cama Inmovilidad Edad avanzada Laparoscopía Obesidad Venas varicosas Viajes en avión de largo recorrido Síndrome antifosfolípido Hiperhomocisteinemia Policitemia primaria EPOC | La resistencia a la proteína C activdada (Factor V de Leiden) es el estado de hipercoagulabilidad hereditario más frecuente en el TEP, seguido de las mutaciones del gen de la protrombina. Pero estos factores genéticos solo justifican 1/5 casos de TEP y la mayoría de los que tienen estos factores genéricos nunca desarrollan ETV. # CLÍNICA ## TVP DOLOR EN LA PANTORILLA: de inicio insidioso, que tiende a empeorar con el tiempo y se acompaña de palpación dolorosa - La TVP masiva es fácil de reconocer. El paciente presenta EDEMA DE MUSLO con palpación dolorosoa en zona inginal y sobre la vena femoral común. - La TVP de miembros superiores puede producir empastamiento de la fosa supraclavicular, aumento de diámetro del miembro o circulación colateral en la región anterior del tórax. ## TEP DISNEA: generalmente súbtia, es el síntoma más frecuente. Puede aparecer síncope o hipotensión brusca de causas no acalaradas. DOLOR PLEURÍTICO: aparece posterior a la disnea, siendo el segundo síntoma más frecuente. Taquicardia y Taquipnea: son signos constantes. Otros: hemoptsisis, opresión torácica, broncoespasmo | TEP Masivo | Se presenta con hipotensión o choque. Suele ser TEP de grana tamaño o difusos | | :--: | :-- | | TEP Moderado / Grande | Sin hipotensión ni choque Signos ecocardiográficos de sobrecarga de VD o elevación de marcadores de daño miocárdico | | TEP Moderado / Pequeño | Tensión arterial y función ventricular derecha normales. | # DIAGNÓTICO ## PROBABILIDAD CLÍNICA La estimación de la probabilidad clínica es el primer eslabón en la aproximación diagnóstica del TEP. El diagnóstico es difícil debido a lo inespecífico de la clínica. Lo primero que se debe hacer es terminar la probabilidad clínica, pues una probabilidad clínica baja de TVP o moderada/baja de TEP permiten descartar la enfermedad si el Dímero D es negativo sin utilizar otras pruebas de imagen. Dada la gravedad del proceso, un alto grado de sospecha clínica basta para iniciar anticoagulante. ## SISTEMA DE WELLS DE PROBABILIDAD CLÍNICA | Síntomas o signos de Trombosis Profunda | 3 | | :-- | :-- | | Diagnóstico alternativo menos probable | 3 | | FC >100 lpm | 1.5 | | Cirugía o inmovilización en las 4 semanas previas | 1.5 | | Episodio de tromboembolismo pulmonar o trombosis profunda previa | 1.5 | | Hemoptisis | 1 | | Cáncer | 1 | | PROBABILIDAD BAJA | 0-1 punto | | :--: | :--: | | PROBABILIDAD INTERMEDIA | 2-6 puntos | | PROBABILIDAD ALTA | >7 puntos | ## RADIOGRAFÍA Una placa normal o con escasas alteraciones aumenta la sospecha de TEP, aunque lo habitual es que existan anomalías: - Elevación del hemidiafragma - Atelectasias - Anomalías parenquimatosas pulmonares - Derrame pleural escaso y serohemático. SIGNO DE WESTERMARK: Oligohemia focal que produce hipertensión pulmonar. JOROBA DE HAMPTON: condensación parenquimatosa triangular de base pleural Asociado a TEP con infarto y presenta derra pleural de pequeña cuantía. 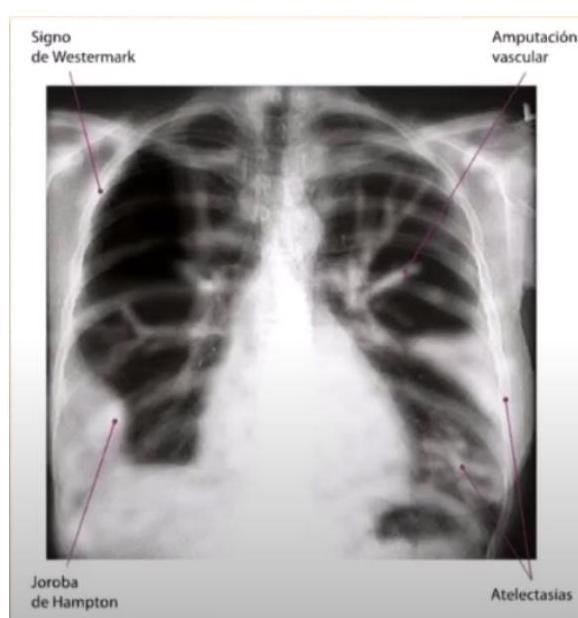 # ELECTROCARDIOGRAMA Las atleraciones más comunes - Taquicardia Sinusal y Anomalías Inespecíficas en el ST-T de V1 - V4. Puede haber signos de sobrecarga derecha como patrón SI,QIII,TIII (S en la derivación I, Q y T invertida en la II) ## LABORATORIO Marcadores Cardiacos: La elevación de Troponinas aumenta el riesgo de complicaciones y mortalidad en TEP estables. Gasometría: existe hipoxemia y aumento de gradiente alveoloarterial - Puede haber pacientes sin antecedentes de patología pulmonar con PO2 y D(a-a)O2 normales - La PaCO2 suele estar baja (hipoventilación refleja) - ALCALOSIS RESPIRATORIA. ## DÍMERO D Sensibilidad del 95% (85%-99%) y especificidad del 50% (29-71%) y un valor predictivo negativo del 95 al 100 %. Son generados por la acción del Factor VIII de coagulación sobre los monómeros y multímeros de fibrina Su elevación revela la presencia de fibrinólisis endógena, pero no es específico de TEP. Aumenta también en: IAM, neumonía, fallo derecho, carcinomas, cirugía, inmovilizaciones. Se debe determinar mediante ELISA Tiene un elevado valor predictivo negativo, especialmente si se combina con la probablidad clínca del Sistema Wells - Probabilidad Baja/Intermedia y Dímero D <500 \rightarrow se descarta TEP. No es muy util en pacientes con cáncer o cirugía reciente ya que la mayoría tiene >500 ng / ml ## TAC ESPIRAL CON CONTRASTE ## 1ra elección: ante la sospecha de TEP - Tiene sensibilidad mayor del 80 % y una especificdad mayor del 90 %. - Visualiza arterias del sexto orden - Tiene contraindicación la IR o alergia al contraste. Si el resultado es normal y la sospecha clínica es alta - ANGIOGRAFÍA PULMONAR. ## ANGIOGRAFÍA PULMONAR - Era el GOLD STANDARD hasta antes de la APTC. - Puede precisarse para el diagnóstico cuando hay una alta sospecha clínica y los otros estudios (TC Espiral, Ecografía) son negativos. - Se debe realizar en pacientes que se vayan a someter a algun tipo de intervención como una embolectomía o una trombolisis dirigida por cateter. # ANGIOGRAFÍA POR TOMOGRAFÍA La APTC Es la prueba que actualmente se considera GOLD ESTÁNDAR al ser menos invasiva. ## GAMMAGRAFÍA DE PERFUSIÓN PULMONAR 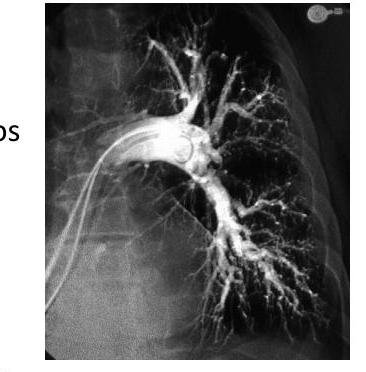 - Prueba de segunda línea, indicada en casos en los que no se pueda realizar la Tomografía. - Un resultado normal excluye el diagnóstico de TEP. - Un resultado anormal, se debe combinar con el de la gammagrafía de ventilación y así determinar la probabilidad gammagráfica de TEP.. - Una gammagrafía de alta probabilidad diagnóstia es la que presenta 2 o más defectos de perfusión segmentarios con gammagrafía de ventilación y radiografía de tórax normales. ## ECOCARDIOGRAFÍA - Baja sensibilidad para detectar TEP, puede ser util en casos de sospecha de TEP clínicamente graves, puesto que valora la función ventricular derecha y visualiza trombos importantes. - Se realiza transesofágico o transtorácico. ## ECOGRAFÍA VENOSA - Es la prueba no invasiva más utilizada en la actualidad para valorar TVP y ha llevado al desuso a la plestimografía y a la flebografía isotópica. - Es fiable en sintomáticos ambualtorios con sospecha de TVP; en sintomáticos y hospitalizados, pero la tasa de detección de TVP es mucho más baja. | TROMBO NO MASIVO | Presenta un excelente pronóstico y es la más frecuente. | | :--: | :-- | | TROMBO SUB-MASIVO | Presenta disfunción del ventrículo derecho del corazón pero con una presión arterial normal | | TROMBO MASIVO | Afectación de al menos la mitad de los vasos del pulmón. | # TRATAMIENTO El tratamiento primario consiste en la disolución del coágulo, ya sea mediante trombolisis o mediante embolectomía. La anticoagulación o el filtro de vena cava constituyen más bien una prevención secundaria a un nuevo episodio. - El tratamiento anticogulante es el factor más importante en la terpéutica de ETV. ## HEPARINAS ## HEPARINA NO FRACCIONADA (HNF) - Acelera la acción de la antitrombina III e inactiva el factora Xa, por lo que se previene la formación de un trombo adicional y permite que la fibrinolisis endógena disuelva algo del émbolo. - Requiere monitorizar TTPa, que debe duplicarse. - Su acción puede ser revertida con SULFATO DE PROTAMINA. - Se utiliza fundamentalmente en TEP con compromiso hemodinámico junto a los fibrinolíticos. ## HEPARINA DE BAJO PESO PESO MOLECULAR (HBPM) - Se administra por vía subcutánea. - Tiene una vida media plasmática más larga, ya que interactúa menos con las plaquetas y las proteínas. - Apenas se unen la antitrombina III y ejerce sy efecto fundamentalmente inactivando el factor Xa. - La monitorización del TTPa y el ajuste de dosis no suele ser necesaira, salvo en casos de obesidad, embarazo o IR grave. - En situaciones hemodinámicamente estables es tan eficaz y segura como la HNF. ## FONDOPARONUX Es un inhibidor selectivo del factor Xa que se administra por vía subcutánea una sola vez al día.no necesita controles de coagulación pero debe reducirse su dosis en IR. # ANTICOAGULANTES ORALES Inhibien la activación de los factores de coagulación dependientes vitamina K (II, VII, IX y X) ## Fármaco más utilizado - WARFARINA - Se administra desde el día siguiente del inicio de la heparina y se mantiene simultáneamente durante al menos 5 días. - El mantenimiento requiere de un INR entre 2-3 - Si el paciente está hemodinámicamente estable y adecuada función del Ventrículo derecho, los anticoagulantes son suficientes para buenos resultado. CONTRAINDICADOS EN EL EMBARAZO por teratogenia de los cumarínicos. El acenocumarol junto con la HNF se inicia hasta después de I parto, independientemente de la heparina utilizada. ## TROMBOLÍTICOS 1ra elección en TEP MASIVO (única indicación aprobada) y en la TVP Iliofemoral masiva o de cava inferior. - Debe realizarse de forma precoz, aunque puede haber respuesta hasta 2 semanas tras el TEP. - Objetivo: rápida lisis del trombo, aocrtando la fase de alto riesgo y reduciendo la mortalidad. - Fármacos empleados: Urocinasa, Estreptocinasa, Activador Tisular del Plasminógeno (rTPA). ## TRATAMIENTO INVASIVO Colocación de filtros en la cava inferior, embolectomía (si hay compromiso hemodinámico grave que no responde a fibrinolíticos) o la tromboendareterectomía (en los casos de hipertensión pulmonar crónica secundaria a TEP con clínica grave) ## Indicaciones del filtro en cava inferior: - Contraindicaciones o complciaciones de anticoagulación en pacientes con ETV o alto riesgo de la misma. - TEP recurrente pese a anticoagulación - Gran trombo flotante en vena cava inferior - Realización simultánea de embolectomía o tromboendarterectomía - Profilaxis en riesgo extremo. Los fltros evitan TEP en la fase aguda pero a largo plazo aumentan el riesgo de TVP, por lo que los pacientes que lo usen, deben permanecer anticoagulados. ## DURACIÓN DE ANTICOAGUALNTES Se recomienda 3 - 6 meses cuando es el primer episodio en pacientes con factores de riesgo reversibles. En caso contrario, mantenerlo indefinidamente, valorando periodicamente si el riesgo de sangrado supera al beneficio de la anticoagulación. 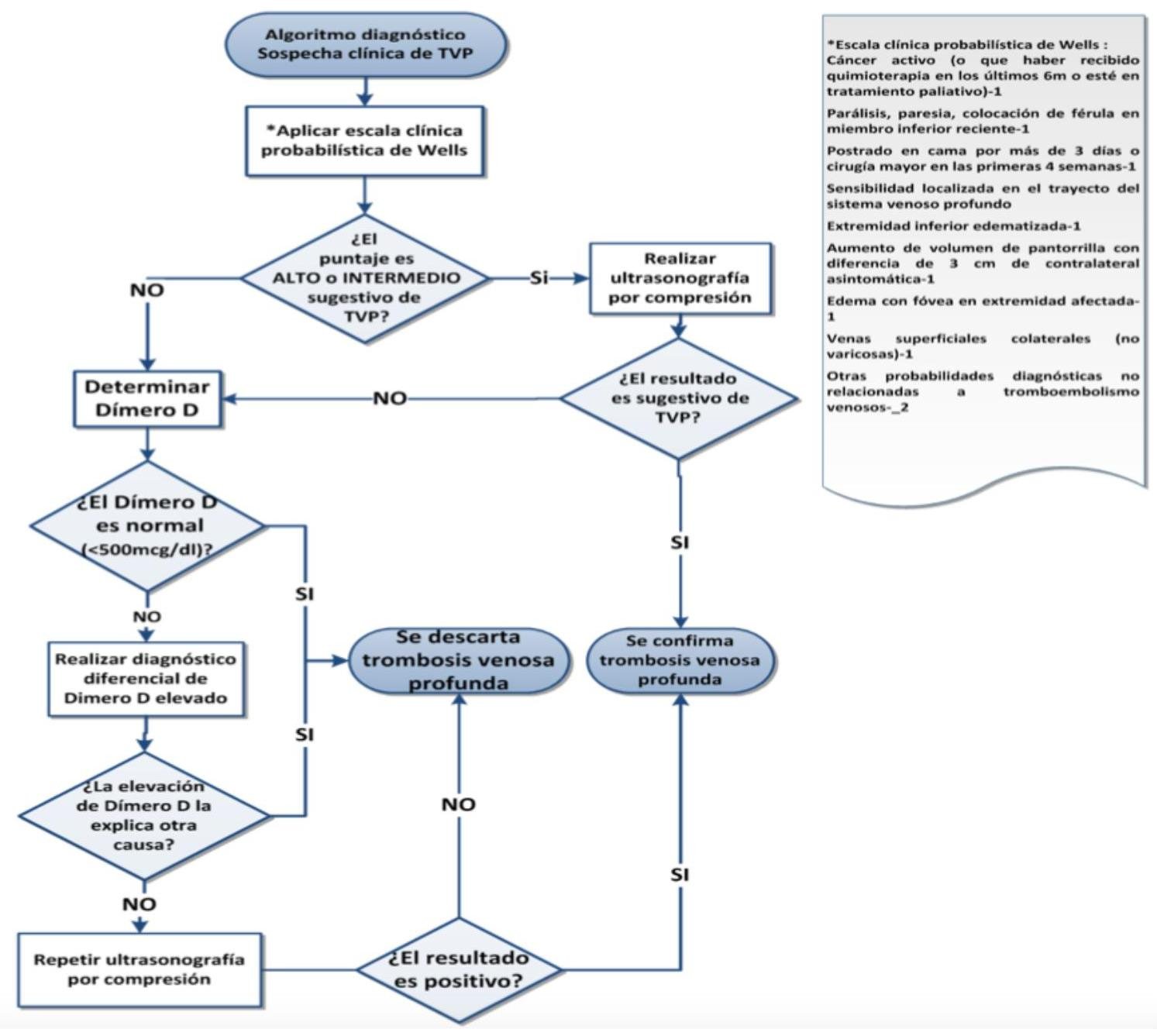 # DIGNÓSTICO TEP 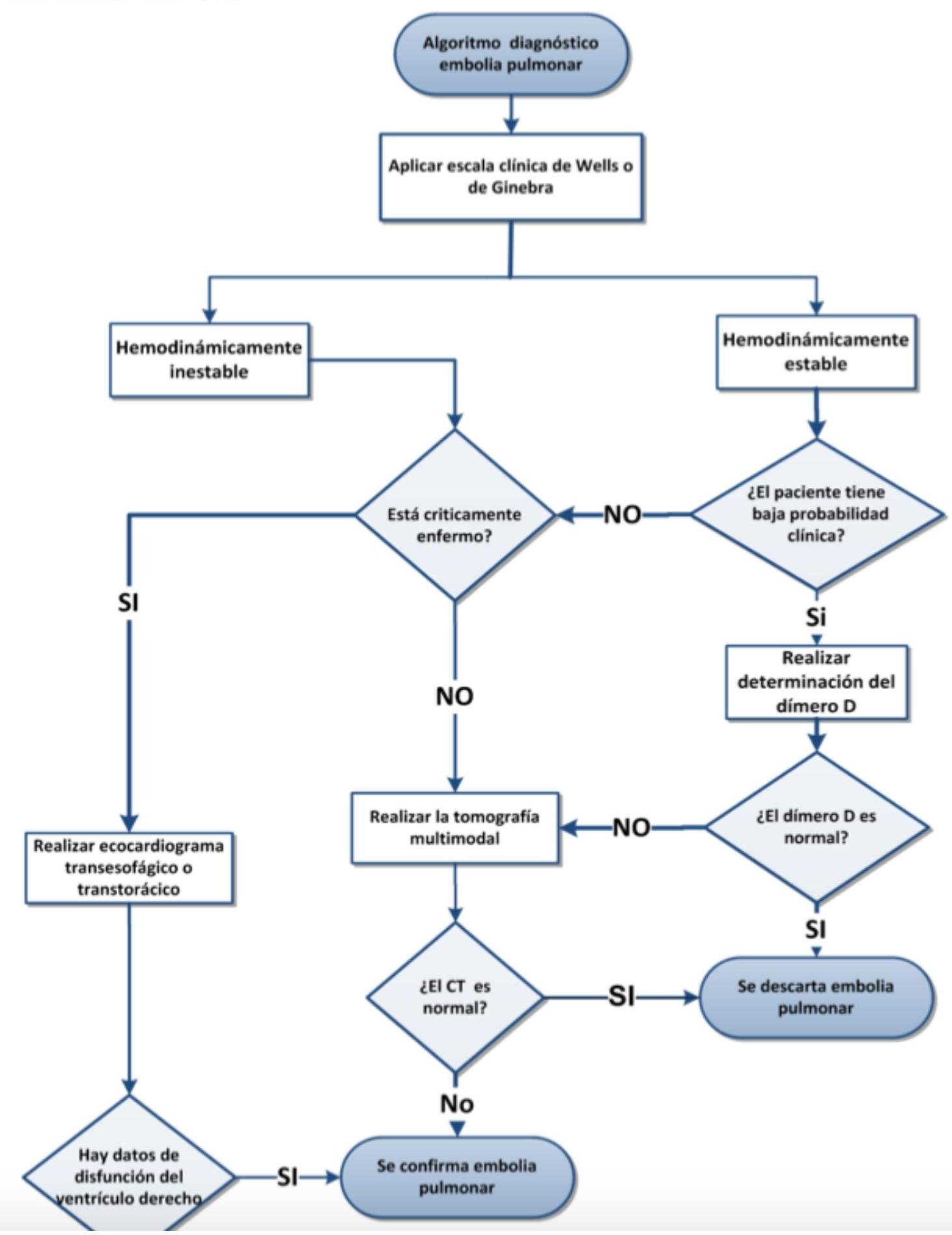 (c) Copyright 2021-2022 Joyas ENARM - Todos los derechos reservados -
Vista previa
Contenido original (Markdown)
# ENFERMEDAD TROMOEMBÓLICA ## DEFINICIÓN El término trombosis se refiere a la formación de una masa anormal dentro del sistema vascular a partir de los componentes sanguíneos. La Enfermedad Tromboembólica Venosa (ETV) comprende un espectro de enfermedades que engloban la Trombosis Venosa Profunda (TVP) y de la Tromboembolia Pulmonar (TEP), ambos comparten los mismos factores predisponentes. La TVP es una oclusión de los vasos pulmonares debido a un coágulo sanguíneo, el 95% de los casos en el sistema venosos profundo de los miembros inferiores y posteriormente el émbolo se depoista en el área pulmonar. Cuando una TVP proximal no es tratada, ocurre una TP en el 33% de los casos y otro 33% presenta un embolismo subclínico. Otros orignees de émbolos son las venas pélvicas, las extremidades superiores y las cavidades cardíacas derechas.  # FISIOPATOLOGÍA El proceso de trombosis involucra diversos factores que predisponen a un individuo a sufrir de una oclusión trombótica que fueron descritos por Virchow desde el siglo XIX. ## TRÍADA DE VIRCHOW: - Lesión endotelial (Trauma, cirugía, fractura reciete, enveto previo de TVP) - Estasis o alteración del flujo sanguíneo (inmovilidad, obesidad, ICC, aumento PVC) - Estado hipercoagulable de la sangre (embaraza, postparto, ACO, cáncer, quemaduras severas) ## Triada de Virchow  Durante el episodio agudo se pueden apreciar las siguientes alteraciones fisiopatológicas: 1. Alteración del intercambio gaseoso: AUMENTO DEL ESPACIO MUERTO FISIOLÓGICO (zona que está siendo ventilada, pero no perfundida) por desequilibrio V/Q en el pulmón no obstruido (más perfusión que ventilación) y por shunt derecha a izquierda, que puede ocurrir a nivel intrapulmonar o intracardiaco. 2. Hiperventilación alveolar por estímulo refeljo nervioso. 3. Aumento de la resistencia dal flujo aérero por broncoconstricción de las vías aéreas distales al bronquio obstruido. 4. Disminución de la distensibilidad pulmonar por edema, hemorragia o pérdida de surfactante. 5. Aumento de la resistencia vascular pulmonar por obstrucción vascular o liberación de agnetes neurohumorales como la serotonina por las plaquetas. 6. Disfunción ventricular derecha. El fracaso ventricular derecho es la causa de muerte más habitual de la TEP. A medida que aumenta la resistencia vascular pulmonar, aumenta la tensión del VD, maor dilatación y disfunción ventricular. # EPIDEMIOLOGÍA - La ETV está ubicada en el 3o lugar como causa de muerte cardiovascular (después de enfermedad coronaria e isquemia cerebral) - Es un trastorno multifactorial, con incidencia anual de 1-2 por cada 1,000 personas - Más frecuente en hombres - Asociada a edad con incremento a 1 por cada 100 personas en mayores de 55 años. - Un 20 % de quien padece ETV no tiene factores de riesgo asociados. FACTORES DE RIESGO | RIESGO | ANTECEDENTE | | :--: | :--: | | ALTO | Fractura de cadera o miembros inferiores Cirugía ORTOPÉDICA Prótesis de cadera Cirugía mayor Poltirauma IAM Lesión de médula espinal | | MODERADO | Artroscopía Cateter central Quimioterapia Insuficiencia cardiaca congestiva Tratamiento hormonal Embarazo Trombofilia | | BAJO | Reposo en cama Inmovilidad Edad avanzada Laparoscopía Obesidad Venas varicosas Viajes en avión de largo recorrido Síndrome antifosfolípido Hiperhomocisteinemia Policitemia primaria EPOC | La resistencia a la proteína C activdada (Factor V de Leiden) es el estado de hipercoagulabilidad hereditario más frecuente en el TEP, seguido de las mutaciones del gen de la protrombina. Pero estos factores genéticos solo justifican 1/5 casos de TEP y la mayoría de los que tienen estos factores genéricos nunca desarrollan ETV. # CLÍNICA ## TVP DOLOR EN LA PANTORILLA: de inicio insidioso, que tiende a empeorar con el tiempo y se acompaña de palpación dolorosa - La TVP masiva es fácil de reconocer. El paciente presenta EDEMA DE MUSLO con palpación dolorosoa en zona inginal y sobre la vena femoral común. - La TVP de miembros superiores puede producir empastamiento de la fosa supraclavicular, aumento de diámetro del miembro o circulación colateral en la región anterior del tórax. ## TEP DISNEA: generalmente súbtia, es el síntoma más frecuente. Puede aparecer síncope o hipotensión brusca de causas no acalaradas. DOLOR PLEURÍTICO: aparece posterior a la disnea, siendo el segundo síntoma más frecuente. Taquicardia y Taquipnea: son signos constantes. Otros: hemoptsisis, opresión torácica, broncoespasmo | TEP Masivo | Se presenta con hipotensión o choque. Suele ser TEP de grana tamaño o difusos | | :--: | :-- | | TEP Moderado / Grande | Sin hipotensión ni choque Signos ecocardiográficos de sobrecarga de VD o elevación de marcadores de daño miocárdico | | TEP Moderado / Pequeño | Tensión arterial y función ventricular derecha normales. | # DIAGNÓTICO ## PROBABILIDAD CLÍNICA La estimación de la probabilidad clínica es el primer eslabón en la aproximación diagnóstica del TEP. El diagnóstico es difícil debido a lo inespecífico de la clínica. Lo primero que se debe hacer es terminar la probabilidad clínica, pues una probabilidad clínica baja de TVP o moderada/baja de TEP permiten descartar la enfermedad si el Dímero D es negativo sin utilizar otras pruebas de imagen. Dada la gravedad del proceso, un alto grado de sospecha clínica basta para iniciar anticoagulante. ## SISTEMA DE WELLS DE PROBABILIDAD CLÍNICA | Síntomas o signos de Trombosis Profunda | 3 | | :-- | :-- | | Diagnóstico alternativo menos probable | 3 | | FC >100 lpm | 1.5 | | Cirugía o inmovilización en las 4 semanas previas | 1.5 | | Episodio de tromboembolismo pulmonar o trombosis profunda previa | 1.5 | | Hemoptisis | 1 | | Cáncer | 1 | | PROBABILIDAD BAJA | 0-1 punto | | :--: | :--: | | PROBABILIDAD INTERMEDIA | 2-6 puntos | | PROBABILIDAD ALTA | >7 puntos | ## RADIOGRAFÍA Una placa normal o con escasas alteraciones aumenta la sospecha de TEP, aunque lo habitual es que existan anomalías: - Elevación del hemidiafragma - Atelectasias - Anomalías parenquimatosas pulmonares - Derrame pleural escaso y serohemático. SIGNO DE WESTERMARK: Oligohemia focal que produce hipertensión pulmonar. JOROBA DE HAMPTON: condensación parenquimatosa triangular de base pleural Asociado a TEP con infarto y presenta derra pleural de pequeña cuantía.  # ELECTROCARDIOGRAMA Las atleraciones más comunes - Taquicardia Sinusal y Anomalías Inespecíficas en el ST-T de V1 - V4. Puede haber signos de sobrecarga derecha como patrón SI,QIII,TIII (S en la derivación I, Q y T invertida en la II) ## LABORATORIO Marcadores Cardiacos: La elevación de Troponinas aumenta el riesgo de complicaciones y mortalidad en TEP estables. Gasometría: existe hipoxemia y aumento de gradiente alveoloarterial - Puede haber pacientes sin antecedentes de patología pulmonar con PO2 y D(a-a)O2 normales - La PaCO2 suele estar baja (hipoventilación refleja) - ALCALOSIS RESPIRATORIA. ## DÍMERO D Sensibilidad del 95% (85%-99%) y especificidad del 50% (29-71%) y un valor predictivo negativo del 95 al 100 %. Son generados por la acción del Factor VIII de coagulación sobre los monómeros y multímeros de fibrina Su elevación revela la presencia de fibrinólisis endógena, pero no es específico de TEP. Aumenta también en: IAM, neumonía, fallo derecho, carcinomas, cirugía, inmovilizaciones. Se debe determinar mediante ELISA Tiene un elevado valor predictivo negativo, especialmente si se combina con la probablidad clínca del Sistema Wells - Probabilidad Baja/Intermedia y Dímero D <500 \rightarrow se descarta TEP. No es muy util en pacientes con cáncer o cirugía reciente ya que la mayoría tiene >500 ng / ml ## TAC ESPIRAL CON CONTRASTE ## 1ra elección: ante la sospecha de TEP - Tiene sensibilidad mayor del 80 % y una especificdad mayor del 90 %. - Visualiza arterias del sexto orden - Tiene contraindicación la IR o alergia al contraste. Si el resultado es normal y la sospecha clínica es alta - ANGIOGRAFÍA PULMONAR. ## ANGIOGRAFÍA PULMONAR - Era el GOLD STANDARD hasta antes de la APTC. - Puede precisarse para el diagnóstico cuando hay una alta sospecha clínica y los otros estudios (TC Espiral, Ecografía) son negativos. - Se debe realizar en pacientes que se vayan a someter a algun tipo de intervención como una embolectomía o una trombolisis dirigida por cateter. # ANGIOGRAFÍA POR TOMOGRAFÍA La APTC Es la prueba que actualmente se considera GOLD ESTÁNDAR al ser menos invasiva. ## GAMMAGRAFÍA DE PERFUSIÓN PULMONAR  - Prueba de segunda línea, indicada en casos en los que no se pueda realizar la Tomografía. - Un resultado normal excluye el diagnóstico de TEP. - Un resultado anormal, se debe combinar con el de la gammagrafía de ventilación y así determinar la probabilidad gammagráfica de TEP.. - Una gammagrafía de alta probabilidad diagnóstia es la que presenta 2 o más defectos de perfusión segmentarios con gammagrafía de ventilación y radiografía de tórax normales. ## ECOCARDIOGRAFÍA - Baja sensibilidad para detectar TEP, puede ser util en casos de sospecha de TEP clínicamente graves, puesto que valora la función ventricular derecha y visualiza trombos importantes. - Se realiza transesofágico o transtorácico. ## ECOGRAFÍA VENOSA - Es la prueba no invasiva más utilizada en la actualidad para valorar TVP y ha llevado al desuso a la plestimografía y a la flebografía isotópica. - Es fiable en sintomáticos ambualtorios con sospecha de TVP; en sintomáticos y hospitalizados, pero la tasa de detección de TVP es mucho más baja. | TROMBO NO MASIVO | Presenta un excelente pronóstico y es la más frecuente. | | :--: | :-- | | TROMBO SUB-MASIVO | Presenta disfunción del ventrículo derecho del corazón pero con una presión arterial normal | | TROMBO MASIVO | Afectación de al menos la mitad de los vasos del pulmón. | # TRATAMIENTO El tratamiento primario consiste en la disolución del coágulo, ya sea mediante trombolisis o mediante embolectomía. La anticoagulación o el filtro de vena cava constituyen más bien una prevención secundaria a un nuevo episodio. - El tratamiento anticogulante es el factor más importante en la terpéutica de ETV. ## HEPARINAS ## HEPARINA NO FRACCIONADA (HNF) - Acelera la acción de la antitrombina III e inactiva el factora Xa, por lo que se previene la formación de un trombo adicional y permite que la fibrinolisis endógena disuelva algo del émbolo. - Requiere monitorizar TTPa, que debe duplicarse. - Su acción puede ser revertida con SULFATO DE PROTAMINA. - Se utiliza fundamentalmente en TEP con compromiso hemodinámico junto a los fibrinolíticos. ## HEPARINA DE BAJO PESO PESO MOLECULAR (HBPM) - Se administra por vía subcutánea. - Tiene una vida media plasmática más larga, ya que interactúa menos con las plaquetas y las proteínas. - Apenas se unen la antitrombina III y ejerce sy efecto fundamentalmente inactivando el factor Xa. - La monitorización del TTPa y el ajuste de dosis no suele ser necesaira, salvo en casos de obesidad, embarazo o IR grave. - En situaciones hemodinámicamente estables es tan eficaz y segura como la HNF. ## FONDOPARONUX Es un inhibidor selectivo del factor Xa que se administra por vía subcutánea una sola vez al día.no necesita controles de coagulación pero debe reducirse su dosis en IR. # ANTICOAGULANTES ORALES Inhibien la activación de los factores de coagulación dependientes vitamina K (II, VII, IX y X) ## Fármaco más utilizado - WARFARINA - Se administra desde el día siguiente del inicio de la heparina y se mantiene simultáneamente durante al menos 5 días. - El mantenimiento requiere de un INR entre 2-3 - Si el paciente está hemodinámicamente estable y adecuada función del Ventrículo derecho, los anticoagulantes son suficientes para buenos resultado. CONTRAINDICADOS EN EL EMBARAZO por teratogenia de los cumarínicos. El acenocumarol junto con la HNF se inicia hasta después de I parto, independientemente de la heparina utilizada. ## TROMBOLÍTICOS 1ra elección en TEP MASIVO (única indicación aprobada) y en la TVP Iliofemoral masiva o de cava inferior. - Debe realizarse de forma precoz, aunque puede haber respuesta hasta 2 semanas tras el TEP. - Objetivo: rápida lisis del trombo, aocrtando la fase de alto riesgo y reduciendo la mortalidad. - Fármacos empleados: Urocinasa, Estreptocinasa, Activador Tisular del Plasminógeno (rTPA). ## TRATAMIENTO INVASIVO Colocación de filtros en la cava inferior, embolectomía (si hay compromiso hemodinámico grave que no responde a fibrinolíticos) o la tromboendareterectomía (en los casos de hipertensión pulmonar crónica secundaria a TEP con clínica grave) ## Indicaciones del filtro en cava inferior: - Contraindicaciones o complciaciones de anticoagulación en pacientes con ETV o alto riesgo de la misma. - TEP recurrente pese a anticoagulación - Gran trombo flotante en vena cava inferior - Realización simultánea de embolectomía o tromboendarterectomía - Profilaxis en riesgo extremo. Los fltros evitan TEP en la fase aguda pero a largo plazo aumentan el riesgo de TVP, por lo que los pacientes que lo usen, deben permanecer anticoagulados. ## DURACIÓN DE ANTICOAGUALNTES Se recomienda 3 - 6 meses cuando es el primer episodio en pacientes con factores de riesgo reversibles. En caso contrario, mantenerlo indefinidamente, valorando periodicamente si el riesgo de sangrado supera al beneficio de la anticoagulación.  # DIGNÓSTICO TEP  (c) Copyright 2021-2022 Joyas ENARM - Todos los derechos reservados -
Vista previa
Cancelar
Guardar cambios