PDF Processor
Inicio
Editar documento
Editar documento: 3. Tuberculosis Pulmonar
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# TUBERCULOSIS PULMONAR ## DEFINICIÓN La tuberculosis pulmonar es una enfermedad causada por el complejo Mycobacterium tuberculosis. El grupo de Micobacterias que lo integran es *M. tuberculosis* (la más frecuente), *M. bovis*, *M. africanum*, *M. pinnipedii*, *M. caprae*, *M. microti* y *M. canetti*. La *Mycobacterium tuberculosis* es una bacteria aerobia, fina, no esporágena, bacilar y ácido-alcohol resistente. Se transmite por gotas respiratorias (tos, estornudo, respiración) y diseminación hematógena. ## CASOS DE TUBERCULOSIS | CASO NUEVO | Al establecer <b>DIAGNÓSTICO</b> por primera vez o si recibió <b>TRATAMIENTO</b> en menos de 30 días | | :--: | :--: | | CASO PREVIAMENTE TRATADO | Aquel que ha recibido al menos un <b>ESQUEMA DE ANTITUBERCULOSOS</b> por al menos 1 mes | | CASO PROBABLE | Tb Pulmonar: +2 semanas de tos con expectoración o hemoptisis (Si es niño: +2 semanas de tos con o sin expectoración, fiebre, diaforesis nocturna, dentición o baja de peso). Tb Meníngea: síndromes meníngeos con o sin antecedentes de contacto de caso de Tb pulmonar, con sospecha por cualquier auxiliar diagnóstico. (**NOTIFICACIÓN INMEDIATA**) Tuberculosis MDR: retratamiento primario o fármacos de segunda línea o contactos con casos conocidos de MDR. | | NO CONFIRMADO | Sintomatología, signos físicos, auxiliares de diagnóstico, respuesta terapéutica son sugestivos de TB, pero la baciloscopía, cultivo o métodos moleculares fueron negativos. | | CASO CONFIRMADO | Bacteriológicamente: desaparecen los signos clínicos y tiene baciloscopía negativa en los dos últimos meses de tratamiento o cultivo negativo al final del tratamiento. No bacteriológicamente: desaparecen signos clínicos y se observa mejora en los estudios de gabinete. Tb Resistente: al menos +5 cultivos negativos con intervalo de más de 60 días los últimos 12 meses de tratamiento. Si en este lapso se notifica +1 cultivo positivo sin ningún otro signo clínico puede considerarse curado si dicho cultivo va seguido de +3 cultivos consecutivos negativos con intervalo de 30 días. | | RESISTENCIA EXTENDIDA | Se identifica resistente in vitro a <b>ISONIACIDA</b> y <b>RIFAMPICINA</b> de manera simultánea, además resistencia a quinolonas y más de 1 de los de segunda línea inyectables (amikacina, kanamicina y capreomicina). | # TUBERCULOSIS EXTRAPULMONAR Diseminación hematógena, linfática o ingesta de bacilos de un foco pulmonar. - Ganglios linfáticos: principalmente cervicales, ocasionalmente axilares, claviculares: Linfadenopatías levemente dolorosas. | Tuberculosis renal |Hematuria, piuria ("estéril"), tuberculomas | | :--: | :-- | | Tracto Genital Femenino |Salpingitis e infertilidad | | Hueso |Osteomielitis, Mal de Pott | | Meninges |Meningitis tuberculosa, cefalea, focalización. La manifestación más grave extrapulmonar. | | Abdominal |Intestinal o peritoneal; diarrea, dolor abdominal. | | Ganglios |Cuando el ganglio cervical se rompe - Escrofula | 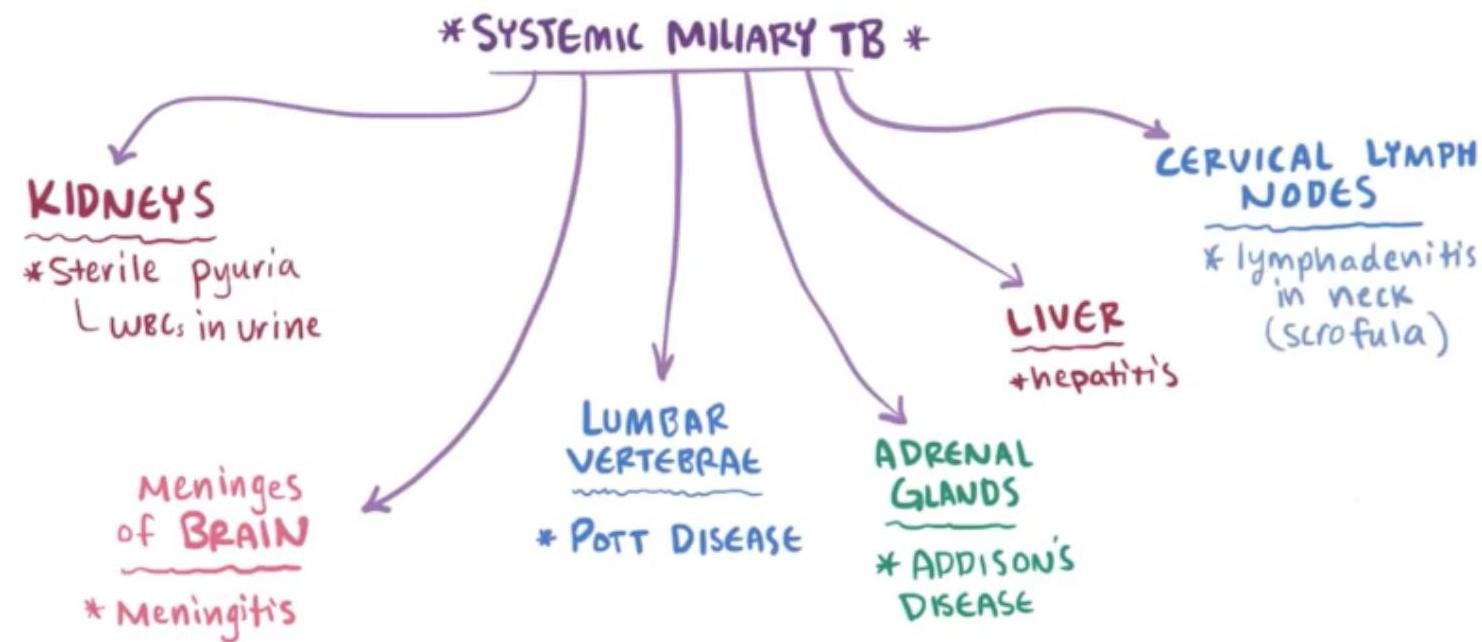 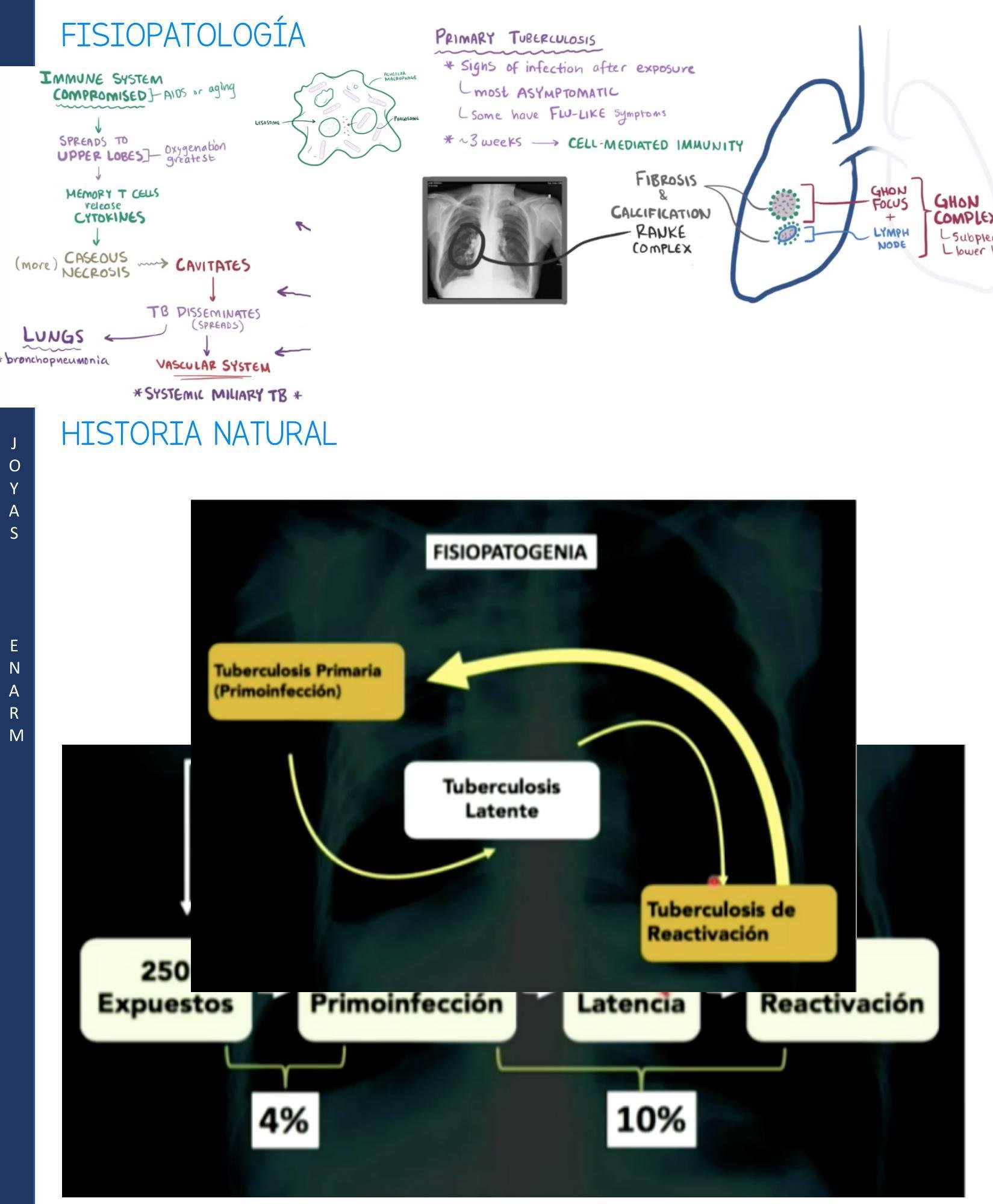 # EPIDEMIOLOGÍA - Es la enfermedad infecciosa humana más importante que existe a pesar de los esfuerzos para su control. - Se estima que 1 / 3 de la población está infectada por el bacilo de la tuberculosis. - LOS CASOS DE TUBERCULOSIS MENÍNGEA SON DE **NOTIFICACIÓN INMEDIATA** (24 horas). - La Tb Pulmonar es de **NOTIFICACIÓN SEMANAL Y MENSUAL**. ## FACTORES DE RIESGO Compromiso inmunológico: VIH, Neoplasias, Insuficiencia Renal o Hepática (en tratamiento con inmunosupresores), DM y Tabaquismo. ## FACTORES PARA TB RESISTENTE A TRATAMIENTO Y CRONICIDAD - Exposición a un caso de Tb MDR (multidrogorresistente) - Fracaso del tratamiento primario - Baciloscopía positiva al segundo o tercer mes de tratamiento - Recaída y regreso después de incumplimiento terapéutico - Exposición en instituciones con brotes de Tb MDR - Residir en zonas de alta prevalencia de TB MDR - Antecedente de uso de fármacos antituberculosis de calidad deficiente - Algunos casos de VIH ## CLÍNICA ## ASINTOMÁTICA La tuberculosis pulmonar puede ser asintomática en estadios tempranos, pero los síntomas (sistémicos o respiratorios) se desarrollan pronto. ## SINTOMÁTICA ## SISTÉMICOS - Ataque al estado general - Pérdida de peso - Fiebre - Sudores nocturnos ## RESPIRATORIOS ## Tos (síntoma más común) - Inicialmente seca y no productiva - Se convierte en productiva y con hemoptisis en algunos casos. ## Disnea - Es característica tardía - Ocurre cuando una cantidad de pulmón está destruido o existe derrame pleural. ## DIAGNÓSTICO ## TUBERCULOSIS LATENTE ## PRUEBA DE TUBERCULINA 1. Inmunidad específica por Linfocitos T. 2. PPD: **PURIFIED PROTEIN DERIVATIVE** (contiene proteínas comunes a **M. TUBERCULOSIS**). 3. Inyección intradérmica cara ventral antebrazo. 4. Se espera induración a las 47-72 horas (Reacción Mantoux). >5 mm **POSITIVA SI** - Contacto Tb activo - Coinfección VIH - Inmunocompromiso - Corticoesteroides - Trasplante de órganos - Cambios fibrosos en Rx - Hallazgos Clínicos Tb >>10 mm **POSITIVA SI** No reúne los criterios anteriores. # TUBERCULOSIS ACTIVA ## GOLD STANDARD: CULTIVO MEDIO DE CULTIVO: **LOWENSTEIN - JENSEN** (también se usa Ogawa). - Necesario para identificar las cepas aisladas. - La desventaja es la lenta capacidad de división de **M. TUBERCULOSIS**. - Resultado en al menos 4 a 6 semanas y costo elevado. ## Indicaciones: - Identificar la cepa. - Baciloscopía negativa y alta sospecha clínica. - Diagnóstico y seguimiento de previamente tratados. - Pacientes nuevos en tratamiento, con baciloscopía persistente positiva en segundo mes de tratamiento. - Pacientes VIH positivos en circunstancias especiales. - Tratamiento Estrictamente Supervisado (**TAES**). - Sospecha en niños. - Seguimiento bimensual en **MDR**. # BACILOSCOPÍA - El **BACILO DE ROBERT KOCH** (*Mycobacterium tuberculosis*) es la causa principal de la enfermedad. - Es una bacteria que no se visualiza bien con la tinción de Gram. - Se tiñe mejor con la tinción de **ZIEHL NEELSEN** (que usa alcohol ácido). - Debido a esto, se le reconoce como un **BAAR** (**BACILO ÁCIDO ALCOHOL RESISTENTE**). 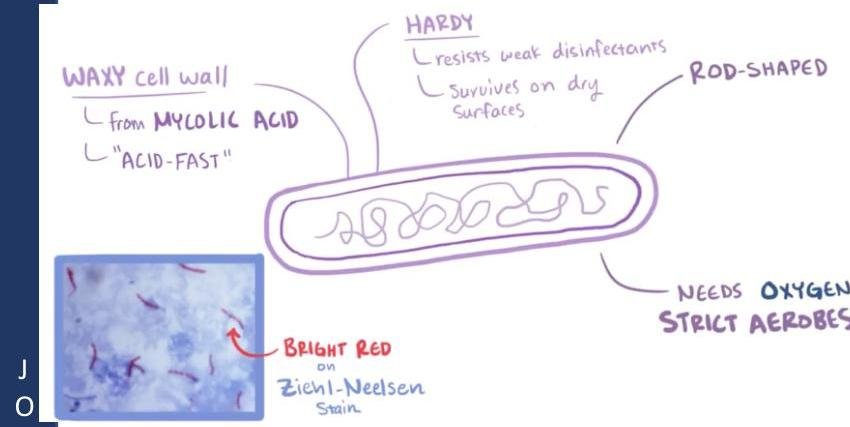 Técnica de **ZIEHL NEELSEN** (Tinción para **BAAR** - Bacterias **ÁCIDO ALCOHOL RESISTENTE**) - Indicada en toda persona con tos o hemoptisis durante 2 o más semanas. - Se realiza un estudio seriado de **TOMA DE TRES MUESTRAS DE ESPUTO**. - Todo paciente nuevo, nunca antes tratado, y mensualmente en casos de vigilancia, recaídas y al término. - La toma y manipulación de la muestra influye en la sensibilidad de la prueba. - Tomarla antes de iniciar el tratamiento en espacios abiertos o bien ventilados. - Se toman en dos días consecutivos y enviadas a laboratorio lo más rápido posible, manteniéndola refrigerada. ## RADIOGRAFÍA DE TÓRAX - Técnica simple y MUY SENSIBLE para el diagnóstico de TB pulmonar. - Es completamente inespecífica ya que no hay signos patognomónicos por muy sugestivos que parezcan. ## **HALLAZGO CARACTERÍSTICO** - **INFILTRADO CAVITARIO EN LÓBULO SUPERIOR**. - Puede haber derrames pleurales, generalmente de un solo lado. - VIH + Tb Pulmonar: Infiltrados en el lóbulo inferior con o sin cavitaciones. 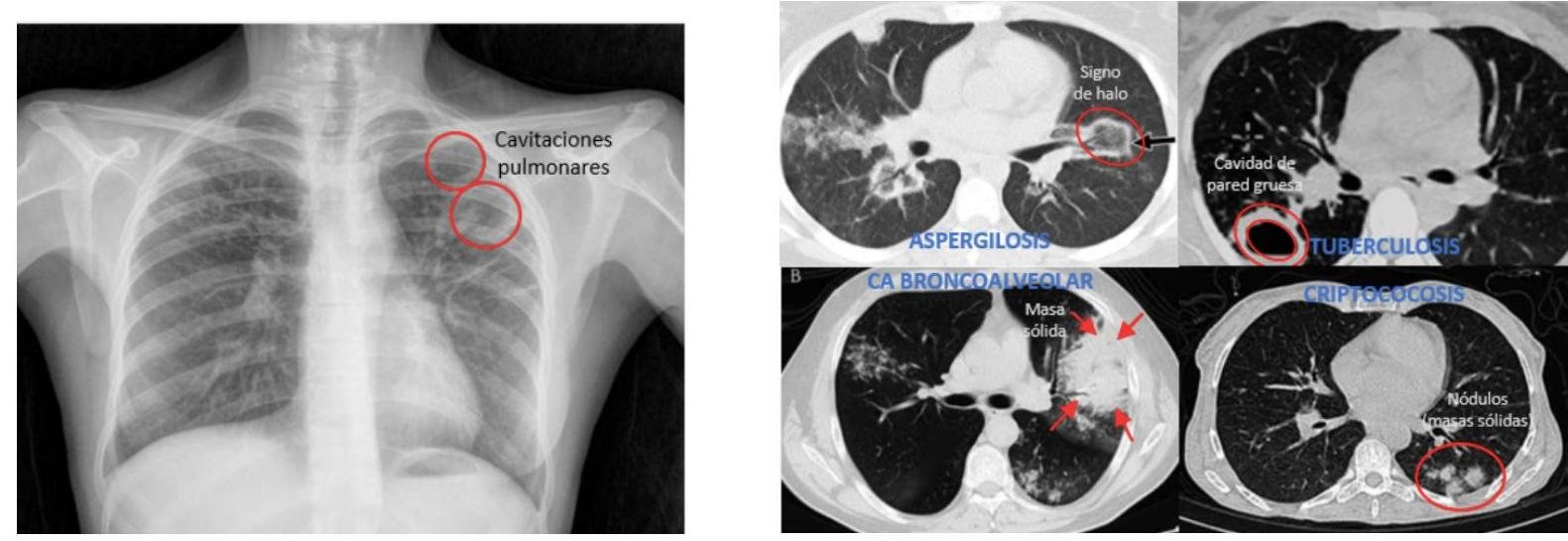 - Tuberculosis miliar: múltiples y finas densidades nodulares distribuidas en ambos pulmones (representan infiltrado hematológico o linfático). # PRUEBAS DE FARMACOSUSCEPTIBILIDAD - Se elabora un cronograma farmacológico e historial bacteriológico para reconocer posibles resistencias. - Se realiza simultáneamente al cultivo. - Esperar resultados antes de iniciar tratamiento. ## Indicaciones: - Pacientes con fracaso, recaída o abandono en tratamientos previos. - Contactos de **TB - MDR**. - Casos nuevos cuya baciloscopía persiste positiva al segundo mes de tratamiento. **POLIRRESISTENCIA**: aquellos casos en que las cepas infectantes de **M. TUBERCULOSIS** son resistentes in vitro a más de 1 medicamento de primera línea, excepto a la isoniacida y rifampicina simultáneamente. # TRATAMIENTO ## **PRIMERA ELECCIÓN**: TRATAMIENTO PRIMARIO ACORTADO. - **2 PPD positivas** son suficientes para iniciar Antifímicos. - El bacilo es de crecimiento lento, por lo tanto, difícil de erradicar. - Son indispensables los tratamientos prolongados. Medicamentos **ANTIFÍMICOS DE PRIMERA LÍNEA**: - Isoniacida - Rifampicina - Pirazinamida - Etambutol - Estreptomicina* ## **FASE INTENSIVA** - 4 fármacos (INH+RIF+PZA+EMB) $\rightarrow$ 2 meses ( 60 dosis) ($\mathbf{x 10}$ semanas) **DOTBAL FASE INTENSIVA** (10 SEMANAS O 2 MESES) Isoniacida + Rifampicina + Pirazinamida + Etambutol ## **FASE DE MANTENIMIENTO** - 2 fármacos (INH + RIF) $\rightarrow$ 4 meses (45 dosis) ($\mathbf{x 15}$ semanas) **DOTBAL S FASE DE SOSTÉN** (15 SEMANAS O 4 MESES) Isoniacida + Rifampicina ## **MADRE LACTANDO** Todos los antifímicos de primera línea son compatibles con lactancia. Madres con TB: - se debe extraer la leche de la madre y otro familiar debe dárselo. - El niño puede ser alimentado con seno directo si la madre cuenta con **2 BACILOSCOPÍAS NEGATIVAS**. ## EFECTOS ADVERSOS | | | | | :--: | :--: | :--: | | ISONIACIDA | Neuropatía periférica (administrar con Vitamina B6) | Hepatotoxicidad, especialmente si hay antecedente de hepatopatía. | | RIFAMPICINA | Orina, heces y sudor de color naranja. Inhibe anticonceptivos orales. | | | PIRAZINAMIDA | Hiperuricemia, Gota, Artralgias. | | | ETAMBUTOL | Neuritis Óptica, Discriminación Rojo-Verde. | | | ESTREPTOMICINA | Bloqueo neuromuscular, Lesión del VIII par, Nefrotóxico. No se debe usar en embarazo. | | ## **SEGUIMIENTO DE TRATAMIENTO** Se debe tener un seguimiento **MENSUAL CON BACILOSCOPÍA**. - Es favorable cuando resulta negativa al **SEGUNDO MES** y persista así hasta terminar las dosis, en caso contrario, se solicita un cultivo. El paciente puede regresar a trabajar después de **BAAR** y cultivo negativo. - Si al **SEGUNDO MES** sigue con baciloscopía positiva, se continúa el mismo esquema y se busca resistencia (no se cambia a fase de mantenimiento). - Si tiene una baciloscopía negativa que positiviza - **ENVÍO A SEGUNDO NIVEL** por probable falla terapéutica. Si se abandona o recae durante el tratamiento primario acortado, se sugiere tratamiento con 5 fármacos de primera línea durante 8 meses. (**RETRATAMIENTO PRIMARIO**) Si se fracasa, debe ser revisado por el **COEFAR** (**COMITÉ DE FARMACORESISTENCIA**) para determinar el esquema de segunda línea, pudiendo usar retratamiento estandarizado por 24 meses. # TRATAMIENTO EN DIFERENTES CASOS DE TB | | TB PRIMERA VEZ (6 meses) | RETRATAMIENTO PRIMARIO (8 meses) | ESTANDARIZADO SEGUNDA LÍNEA (24 meses) | FRACASO AL RETRATAMIENTO ESTANDARIZADO | | :--: | :--: | :--: | :--: | :--: | | | 2 meses de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol | 2 meses de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol + Estreptomicina | 6 meses de: a) Kanamicina b) Amikacina c) Capreomicina + - Levofloxacino - Protionamida - Cicloserina - Pirazinamida - Etambutol Toma: Diario | Individualizado y revisado por **COEFAR** | | | Toma: Diario | | | | | | | 1 mes de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol | | | | | 4 meses de: - Isoniacida - Rifampicina Tb Ósea: 7 meses Tb Meníngea: 10 meses Toma: L - Mi - V (bajo supervisión) | 5 meses de: - Isoniacida - Rifampicina - Etambutol Toma: L - Mi - V (bajo supervisión) | 18 meses de: - Levofloxacino - Protionamida - Cicloserina - Pirazinamida - Etambutol Toma: Diario | | # **PROFILAXIS DE CONTACTOS** Entre un 30-40 % de los contactos cercanos de un paciente con Tuberculosis Pulmonar desarrollan una **TUBERCULOSIS LATENTE**. - El mayor riesgo de contagio a contactos es cuando el enfermo tiene **CAVERNAS**. La búsqueda de casos debe realizarse de manera sistemática para casos de tuberculosis activa o infección latente en grupos conocidos que están en alto riesgo (**BÚSQUEDA ACTIVA**). 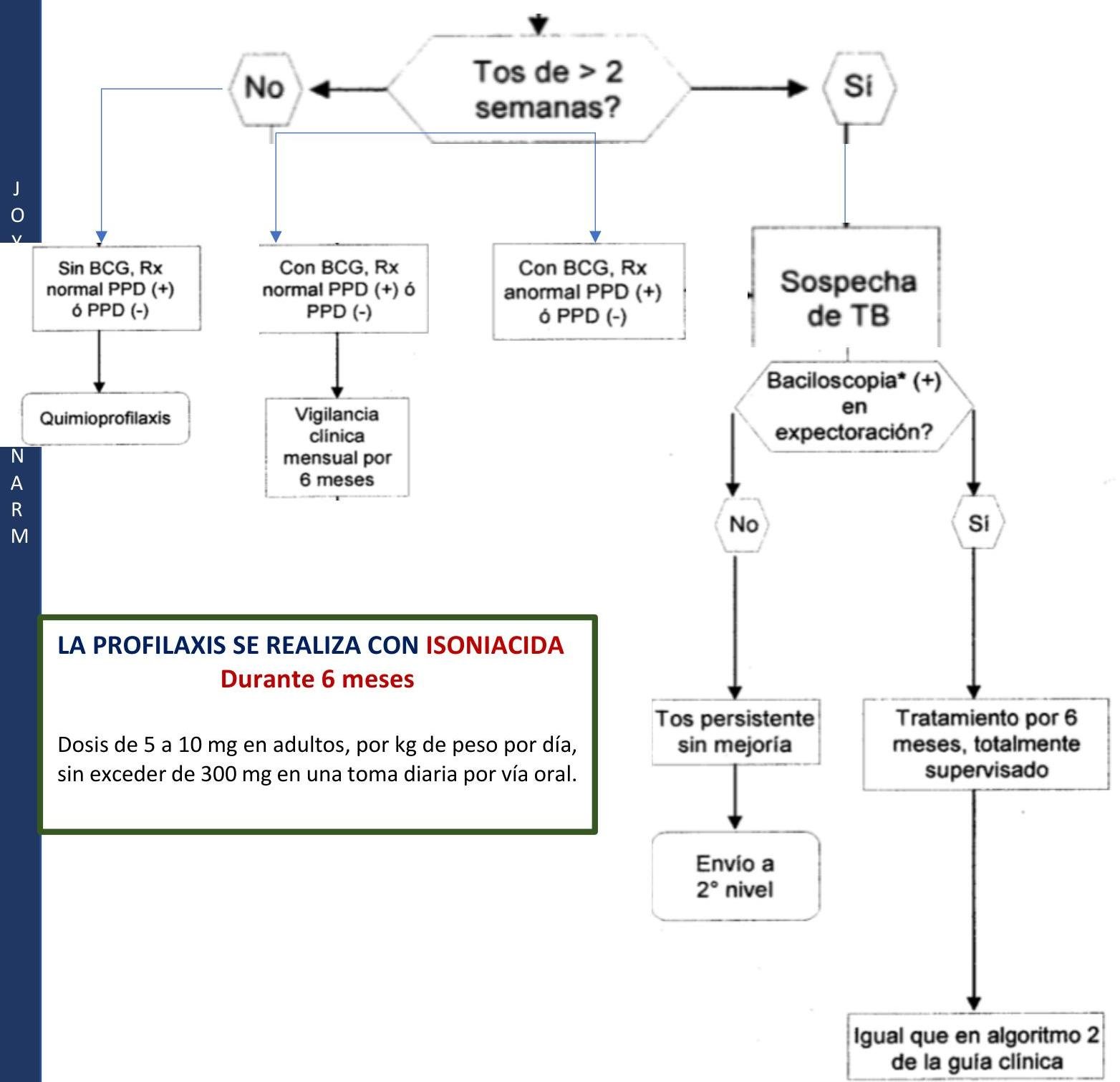 # **PREVENCIÓN** En países como **MÉXICO**, se recomienda la vacunación contra Tuberculosis a **TODOS LOS RECIÉN NACIDOS** o en el primer contacto con los servicios de salud **ANTES DEL AÑO DE EDAD**. ## **VACUNA BCG** - Produce inmunidad activa contra tuberculosis y disminuye la incidencia de la TB en el SNC. - Se elabora con bacilos de Mycobacterium bovis vivos atenuados (bacilo de Calmette y **GUÉRIN**=BCG). - Cada dosis de 0.1 ml contiene como mínimo 200.000 UFC. - Todos los vacunados pueden ser revacunados al ingresar a la primaria por indicaciones epidemiológicas. - Los pacientes que tienen **TUBERCULOSIS LATENTE** pueden beneficiarse de tratamiento preventivo. Protección (formas graves): - **TB MENÍNGEA** - **TB MILIAR** **CONTRAINDICACIONES**: - RN con menos de 2.000 g. - Lesiones cutáneas en sitio de aplicación. - Inmunodeprimidos por enfermedad o tratamiento. - Fiebre >38,5 °C. - Transfusiones o inmunoglobulina en los últimos 3 meses. - SIDA. - Embarazo.
Vista previa
Contenido original (Markdown)
# TUBERCULOSIS PULMONAR ## DEFINICIÓN La tuberculosis pulmonar es una enfermedad causada por el complejo Mycobacterium tuberculosis, El grupo de Micobacterias que lo integran son M. tuberculosis (la más frecuente), M. bovis, M. africanum, M. pinnipedii, M. caprae, M. microti y M. canetti. La Mycobacterium tuberculosis es una bacteria aerobia, fina, no esporágena, bacilar y ácido-alcohol resistente. Se transmite por gotas respiratorias (tos, estornudo, respiración) y diseminación hematógena. ## CASOS DE TUBERCULOSIS | CASO NUEVO | Al establecer diagnóstico por primera vez o si recibió tratamiento en menos de 30 días | | :--: | :--: | | CASO PREVIAMENTE TRATADO | Aquel que ha recibido al menos un esquema de antituberculosos por al menos 1 mes | | CASO PROBABLE | Tb Pulmonar: +2 semanas de tos con expectoración o hemoptisis (Si es niño: +2 semanas de tos con o sin expectoración, fiebre, diaforesis nocturna, dentición o baja de peso) Tb Meningea: síndromes meníngeos con o sin antecedentes de contacto de caso de Tb pulmonar, con sospecha por cualquier auxiliar diagnóstico. (notificación inmediata) Tuberculosis MDR: retratamiento primario o fármacos de segunda línea o contactos con casos conocidos de MDR. | | NO CONFIRMADO | Sintomatología, signos físicos, auxiliares de diagnóstico, respuesta terapéutica son sugestivo de TB, pero la baciloscopía, cultivo o métodos moleculares fueron negativos. | | CASO CONFIRMADO | Bacteriológicamente: desaparecen los signos clínicos y tiene baciloscopía negativa en los dos últimos meses de tratamiento o cultivo negativo al final del tratamiento. No bacteriológicamente: desaparecen signos clínicos y se observa mejora en los estudios de gabinete. Tb Resistente: al menos +5 cultivos negativos con intervalo de más de 60 días los últimos 12 meses de tratamiento. Si en este lapso se notifica +1 cultivo positivo sin ningún otro signo clínico puede considerarse curado si dicho cultivo va seguido de +3 cultivos consecutivos negativos con intervalo de 30 días. | | RESISTENCIA EXTENDIDA | Se identifica resistente in vitro a Isoniacida y Rifampicina de manera simultánea, además resistencia a quinolonas y más de 1 de los de segunda línea inyectables (amikacina, kanamicina y capreomicina). | # TUBERCULOSIS EXTRAPULMONAR Diseminación hematógena, linfática o ingesta de bacilos de un foco pulmonar - Ganglios linfáticos: principalmente cervicales, ocasionalmente axilar, claviculares: Linfadenopatías levemente dolorosas. | Tuberculosis renal | Hematuria, piuria ("estéril"), tuberculomas | | :--: | :-- | | Tracto Genital Femenino | Salpingitis e infertilidad | | Hueso | Osteomielitis, Mal de Pott | | Meninges | Meningitis tuberculosa, cefalea, focalización. La manifestación más grave extrapulmonar. | | Abdominal | Intestinal o peritoneal; diarrea, dolor abdominal. | | Ganglios | Cuando el ganglio cervical se rompe - Escrujula |   # EPIDEMIOLOGÍA - Es la enfermedad infecciosa humana más importante que existe a pesar de los esfuerzos para su control. - Se estima que 1 / 3 de la población está infectada del bacilo de la tuberculosis. - LOS CASOS DE TUBERCULOSIS MENÍNGEA SON DE NOTIFICACIÓN INMEDIATA (24 horas) - La Tb Pulmonar es de notificación Semanal y Mensual. ## FACTORES DE RIESGO Compromiso inmunológico: VIH, Neoplasias, Insuficiencia Renal o Hepática (en tx con inmunosupresores), DM y Tabaquismo ## FACTORES PARA TB RESISTENTE A TRATAMIENTO Y CRONICIDAD - Exposición a un caso de Tb MDR (multidrogoresistente) - Fracaso del tratamiento primario - Baciloscopía positiva al segundo o tercer mes de tratamiento - Recaída y regreso después de incumplimiento terapéutico - Exposición en instituciones con brotes de Tb MDR - Residir en zonas de alta prevalencia de TB MDR - Antecedente de uso de fármacos antituberculosis de calidad deficiente - Algunos casos de VIH ## CLÍNICA ## ASINTOMÁTICA La tuberculosis pulmonar puede ser asintomática en estadíos tempranos, pero los síntomas (sistémicos o respiratorios) se dasarrollan pronto. ## SINTOMÁTICA ## SISTÉMICOS - Ataque al estado general - Pérdida de peso - Fiebre - Sudores nocturnos ## RESPIRATORIOS ## Tos (síntoma más común) - Inicilamente seca y no productiva - Se convierte en productiva y con hemoptisis en algunos casos. ## Disnea - Es característica tardía - Ocurre cuando una cantidad del pulmón está destruido o existe derrame pleural. ## DIAGNÓSTICO ## TUBERCULOSIS LATENTE ## PRUEBA DE TUBERCULINA 1. Inmunidad específica por Linfocitos T 2. PPD Purified Protein Derivative (contiene proteínas comunes a M. Tuberculosis). 3. Inyección intradérmica cara ventral antebrazo 4. Se espera induración a las 47-72 horas (Reacción Monteaux) >5 MM POSITIVA SI - Contacto Tb activo - Coinfección VIH - Inmunocompromiso - Corticoesteroides - Trasplante de órganos - Cambios fibrosos en Rx - Hallazgos Clínicos Tb ## >10 ~mm POSITIVA SI No reúne los criterios anteriores # TUBERCULOSIS ACTIVA ## GOLD STANDARD: CULTIVO MEDIO DE CULTIVO - LOWENSTEIN - JENSEN (también se usa Ogawa) - Necesario para identificar las cepas aisladas. - La desventaja es la lenta capacidad de división de M. tuberculosis. - Resultado en al menos 4-6 semanas y costo elevado. ## Indicaciones: - Identificar la cepa - Baciloscopía negativa y alta sospecha clínica - Diagnóstico y seguimiento de previamente tratados. - Pacientes nuevos en tratamiento, con baciloscopía persistente positiva en segundo mes de tratamiento - Pacientes VIH positivos en circunstancias especiales - Tratamiento Estrictamente Supervisado (TAES) - Sospecha en niños - Seguimiento bimensual en en MDR. # BACILOSCOPÍA - El bacilo de Robert Koch (Mycobacterium tuberculosis) es la causa principal de la enfermedad. - Es una bacteria que no se visualiza bien con la tinción de Gram. - Se tiñe mejor con la tinción de Ziehl-Neelsen (que usa alcohol ácido) - Debido a esto se le reconoce como un BAAR (Bacilo Ácido Alcohol Resistente)  Técnica de Ziehl Neelsen (Tinción para BAAR - Bacterias Ácido Alcohol Resistente) - Indicada en toda persona con tos o hemoptisis durante 2 o más semanas. - Se realiza un estudio seriado de TOMA DE TRES MUESTRAS DE ESPUTO. - Todo paciente nuevo, nunca antes tratado y mensualmente en casos de vigilancia, recaídas y al término. - La toma y manipulación de la muestra influye en la sensibilidad de la prueba. - Tomarla antes de iniciar el tratameitno en espacios abierto o bien ventilados. - Se toman en dos días consecutivos y enviadas a laboratorio lo más rápido posible, manteniéndola refrigerada ## RADIOGRAFÍA DE TÓRAX - Técnica simple y MUY SENSIBLE para el dx de TB pulmonar - Es completamente inespecífica ya que no hay signos patognomónicos por muy sugestivos que parezcan. ## HALLAZGO CARACTERÍSTICO - INFILTRADO CAVITARIO EN LÓBULO SUPERIOR. - Puede haber derrames pleurales, generalmente de un solo lado. - VIH + Tb Pulmonar: Infiltrados en el lóbulo inferior con o sin cavitaciones.  - Tuberculosis miliar: múltiples y finas densidades nodulares distribuidas en ambos pulmonares (representan infiltrado hematológico o linfático. # PRUEBAS DE FARMACOSUSCEPTIBILIDAD - Se elebora cronograma farmacológico e historial bacterilógico para reconocer posibles resistencias. - Se realiza simultánemante al cultivo. - Esperar resultados antes de iniciar tratamiento. ## Indicaciones: - Pacientes con fracaso, reacida o abandono en tratamientos previos - Contactos de Tb - MDR. - Casos nuevos cuya basiloscopía persiste positiva al 20 mes de tratamiento POURRESISTENCIA: aquellos casos en que las cepas infectante de M. tuberculosis son resistentes invitro a más de 1 medicamento de primera línea, excepto a la isoniacida y rifampicina simultáneamente. # TRATAMIENTO ## 1ra elección: TRATAMIENTO PRIMARIO ACORTADO. - 2 PPD positivas son suficientes para iniciar Antifímicos - El bacilo es de crecimiento lento, por lo tanto, difícil de erradicar. - Son indispensable los tratamientos prolongados: Medicamentos Antifímicos 1ra Línea: - Isoniacida - Rifampicina - Pirazinamida - Etambutol - Estreptomicina* ## FASE INTENSIVA - 4 fármacos (INH+RIF+PZA+EMB) \rightarrow 2 meses ( 60 dosis) ( \mathbf{x 1 0} semanas) ## Dotbal Fase intensiva (10 SEMANAS O 2 MESES) Isoniacida + Rifampicina + Pirazinamida + Etambutol ## FASE DE MANTENIMIENTO - 2 fármacos (INH + RIF) \rightarrow 4 meses ( 45 dosis) ( \mathbf{x 1 5} semanas) Dotbal S Fase de sostén (15 SEMANAS O 4 MESES) ## Isoniacida + Rifampicina ## MADRE LACTANDO Todos los antifímicos de primera línea son compatibles con lactancia. Madres con TB \rightarrow se debe extraer la leche de la madre y otro familiar debe dárselo. - El niño puede ser alimentado con seno directo si la madre cuenta con 2 baciloscopías negativas ## EFECTOS ADVERSOS | ISONIACIDA | Neuropatía periferica (administrar con Vitamina B6) | Hepatotoxicidad Especialmente si hay | | :--: | :--: | :--: | | RIFAMPICINA | Orina, heces y sudor de color naranja. Inhibe anticonceptivos orales | | | PIRAZINAMIDA | Hiperuricemia, Gota, Artralgias | | | ETAMBUTOL | Neuritis Óptica, Discriminación Rojo-Verde | antecedente de | | ESTREPTOMICINA | Bloqueo neuromuscular, Lesión VIII par, Nefrotóxico, No se debe sar en embarazo. | hepatopatía. | ## SEGUIMIENTO DE TRATAMIENTO Se debe tener un seguimiento MENSUAL CON BACILOSCOPÍA - Es favorable cuando resulta negativa al 20 mes y persista así hasta terminar las dosis, en caso contrario, se solicita un cultivo. El paciente puede regresar a trabajar después de BAAR y cultivo negativo. - Si al 29 mes sigue con Baciloscopía positiva se continúa mismo esquema y se busca resistencia (no se cambia a fase de mantenimiento) - Si tiene una baciloscopía negativa que positiviza - ENVÍO A SEGUNDO NIVEL por probable falla terapéutica. Si se abandona o recae durante el tratamiento primario acortado se sugiere tratamiento con 5 fármacos de primera línea durante 8 meses. (Retratamiento primario) Si se fracasa, debe ser revisado por el COEFAR (Comité de Farmacoresistencia) para determinar esquema de segunda línea, pudiendo usar retratamiento estandarizado por 24 meses. # TRATAMIENTO EN DIFERENTES CASOS DE TB | | TB PRIMERA VEZ (6 meses) | RETRATAMIENTO PRIMARIO (8 meses) | ESTANDARIZADO SEGUNDA LÍNEA (24 meses) | FRACASO AL RETRATAMIENTO ESTANDARIZADO | | :--: | :--: | :--: | :--: | :--: | | | 2 meses de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol | 2 meses de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol + Estreptomicina | 6 meses de: a) Kanamicina b) Amikacina c) Capramicina + - Levofloxacino - Protionaimida - Ciclocerina - Pirazinamida - Etambutol Toma: Diario | Individualizado y revisdado por COEFAR | | | Toma: Diario | | | | | | | 1 mes de: - Isoniacida - Rifampicina - Pirazinamida - Etambutol | | | | | 4 meses de: - Isoniacida - Rifampicina Tb Ósea: 7 meses Tb Meningea: 10 meses Toma: L - Mi - V (bajo supervisión) | 5 meses de: - Isoniacida - Rifampicina - Etambutol Toma: L - Mi - V (bajo supervisión) | 18 meses de: - Levofloxacino - Protionamida - Ciclocerina - Pirazinamida - Etambutol Toma: Diario | | # PROFILAXIS DE CONTACTOS Entre un 30-40 % de los contactos cercanos de un paciente con Tuberculosis Pulmonar desarrollan una Tuberculosis Latente. - El mayor riesgo de contagio a contactos es cuando el enfermo tiene CAVERNAS La búsqueda de casos debe realizarse de manera sistemática para casos de tuberculosis activa o infección latente en grupos conocidos que están en alto riesgo (búsqueda activa)  # PREVENCIÓN En países como MÉXICO, se recomienda la vacunación contra Tuberculosis a TODOS los recién nacidos o en el primer contacto con los servicios de saluda ANTES DEL AÑO DE EDAD. ## VACUNA BCG - Produce inmunidad activa contra tuberculosis y disminuye la incidencia de la TB en el SNC - Se elabora con bacilos de Mycobacterium bovis vios atenuados (bacilo de Calmette y Guérin=BCG) - Cada dosis de 0.1 ml contiene como mínimo 200,000 UFC. - Todos los vacunados, pueden ser revacunados al ingresar a la primaria por indicaciones epidemiológicas. - Los pacientes que tienen TUBERCULOSIS LATENTE pueden beneficiarse de tratamiento preventivo. ## Protección: (formas graves) - Tb Meningea - Tb Miliar ## CONTRAINDICACIONES: - RN con meenos de 2,000 g - Lesiones cutáneas en sitio de aplicación - Inmunodeprimidos por enfermedad o tratamiento - Fiebre >38.5 - Transfusiones o inmunoglobulina en los últimos 3 meses - SIDA - Embarazo
Vista previa
Cancelar
Guardar cambios