PDF Processor
Inicio
Editar documento
Editar documento: 7. EVC Isquémico
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# EVC ISQUÉMICO ## DEFINICIÓN La **Enfermedad Vascular Cerebral** es un síndrome clínico de rápido desarrollo que se caracteriza por un déficit neurológico focal secundario a una lesión aguda del SNC de origen vascular. Incluye el **infarto cerebral**, la **hemorragia intracerebral** y la **hemorragia subaracnoidea**. En este apartado se hablará del tipo **Isquémico** (el cual representa el 80 % de todos los EVC), mientras que en neurocirugía se hablará de los EVC hemorrágicos, que son el 20 %. El término **ICTUS** es de origen latín y se refiere a infarto cerebral, hemorragia cerebral o subaracnoidea; en inglés se denomina **STROKE**, que significa golpe. Otros sinónimos: Accidente cerebrovascular y apoplejía. 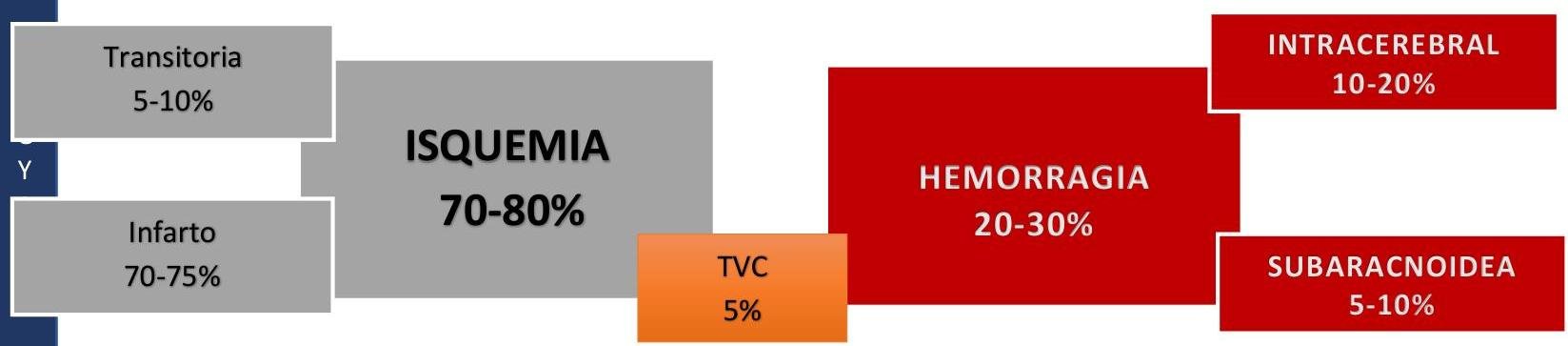 **EVC ISQUÉMICO**: se define como un episodio de disfunción neurológica causado por **infarto focal** del encéfalo, médula espinal o retina, evidenciado por: A. Patología, imagen y otra evidencia objetiva de **lesión isquémica focal** en un territorio vascular. B. Evidencia clínica de **lesión isquémica focal** de alguna estructura mencionada y que se hayan descartado otras etiologías. **ISQUEMIA CEREBRAL TRANSITORIA**: Episodio transitorio de disfunción neurológica causada por **isquemia focal** del encéfalo, médula espinal o retina, **SIN INFARTO AGUDO** (ausencia de lesión orgánica por neuroimagen u otras técnicas). Es de comienzo súbito, breve duración, generalmente 1 hora y hasta 24 horas, con recuperación de la función neurológica. (El 20% puede recurrir con **INFARTO AGUDO**). Existen 3 tipos de EVC Isquémico: ## 1. TROMBÓTICO 2. **EMBÓLICO**: secundario a FA, estenosis de arterias carótidas, trombosis venosa profunda con foramen oval persistente. 3. **HIPÓXICO**: secundario a una cirugía cardíaca. **TRIADA DE VIRCHOW** * Estasis * Lesión endotelial * Estado de hipercoagulabilidad HIPERCOAGULABILIDAD # EPIDEMIOLOGÍA * El **EVC Isquémico** es el más común. * En México, la tasa anual incrementa de forma significativa con la edad. * Ocupa el 6^{\circ} lugar dentro de las causas de defunción. ## FACTORES DE RIESGO NO MODIFICABLES * La edad es el principal factor de riesgo no modificable. * La incidencia se **DUPLICA** cada 10 años a partir de los 55 años. * Es más frecuente en hombres. * **RAZA NEGRA**. * **AHF** de EVC. * EVC Isquémico Previo. ## FACTORES DE RIESGO MODIFICABLES * **HTA** (el más importante después de la edad). * **DM**. * Tabaquismo. * Alcoholismo. * Cardiopatías (FA, IAM, Valvulopatías). * Cocaína. * Hipercolesterolemia. * Sedentarismo. * Obesidad. META de TA en población general: Menor a 140/90 (DM: menor a 130/80). META de HbA1c en diabéticos: Menor a 7 %. ## PREVENCIÓN ANTITROMBÓTICA 1. **ASA** (no se recomienda asociar de forma prolongada con Clopidogrel). 2. **Clopidogrel**. 3. **Terapia anticoagulante** (en FA se prefiere esta terapia al ser más efectiva). ## PACIENTE CON EVC O ICT TERAPIA ANTITROMBÓTICA ## ORIGEN NO CARDIOEMBÓLICO **ASPIRINA** 50-325 MG (Dosis recomendada 75-150 mg/día). ## ORIGEN CARDIOEMBÓLICO (FA) **ANTICOAGULACIÓN ORAL** (ANTAGONISTA VITAMINA K) Warfarina o Acenocumarol. # CLÍNICA **INICIO SÚBITO DE LOS DÉFICITS NEUROLÓGICOS FOCALES**: dependerá del territorio vascular afectado. ## ARTERIA CEREBRAL MEDIA: Es, sin duda, **LA MÁS FRECUENTE**. * **Afasia** [ALTERACIÓN DEL LENGUAJE] (cuando afecta al hemisferio dominante). * Parálisis y pérdida de sensibilidad en cara y extremidad superior contralateral. * Alteración de la marcha hacia el sitio de la lesión. * Hemianopsia homónima. ## ARTERIA CEREBRAL ANTERIOR: Poco habitual, pero cuando se presenta es de origen cardíaco. * Parálisis y pérdida de la sensibilidad en la extremidad inferior contralateral. * Cambios cognitivos y de la personalidad. ## ARTERIA CEREBRAL POSTERIOR: * Hemianopsia homónima. * Déficit de memoria. * Dislexia. ## ARTERIA BASILAR * Coma. * Síndrome del hombre atrapado ("Locked-in syndrome"). * Parálisis de nervios craneales (diplopia). * Apnea. * Disfagia, Disartria, Vértigo, Disfonía. * Pérdida de sensibilidad cruzada (afectando cara ipsilateral y cuerpo contralateral). ## GANGLIOS BASALES LACUNARES * EVC Puro (sensitivo o motor). * Síndrome de disartria-mano torpe. * Ataxia. * Hemiparesia. 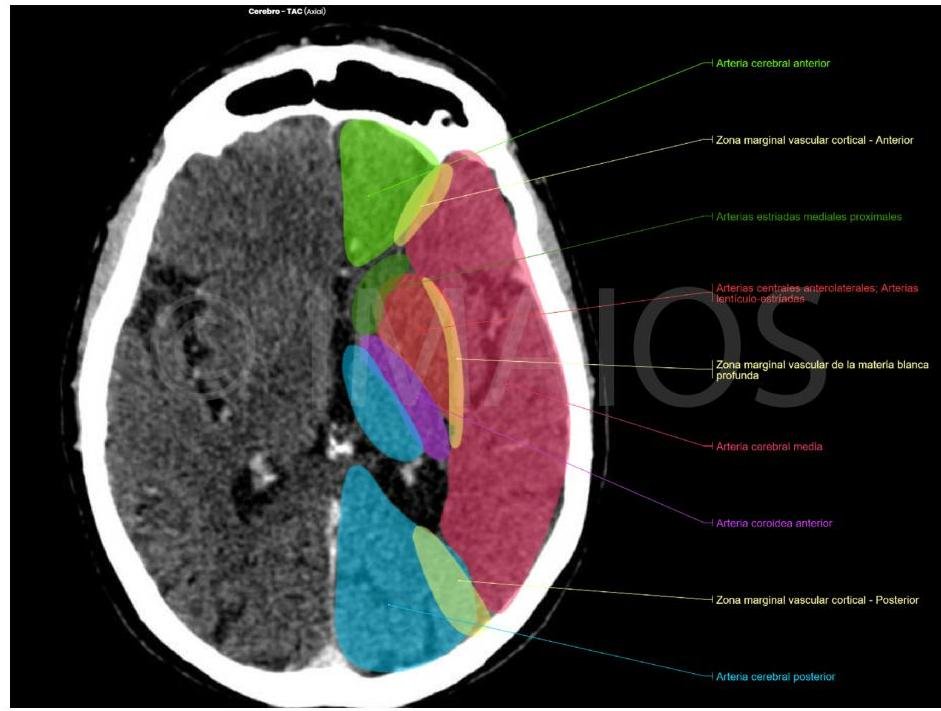 # MANEJO PREHOSPITALARIO Se recomienda usar la **Escala de Cincinnati** para identificar pacientes con un evento vascular cerebral que son candidatos a tratamiento trombolítico, especialmente aquellos con afectación de la circulación anterior. La **Escala de Los Ángeles** es otro instrumento para detectar EVC de manera sensible, además de la escala FAST. ## ESCALA DE CINCINNATI | Signo de EVC | Actividad del Paciente | Interpretación | | :-------------- | :-------------------------------------------------------------- | :------------------------------------------------------------ | | **PARÁLISIS FACIAL** | Que el paciente vea al examinador, sonría y muestre los dientes | Normal: simetría. Anormal: un lado parético o de movimiento asimétrico | | **CAÍDA DEL BRAZO** | Que el paciente extienda los brazos y los mantenga en alto por 10 segundos | Normal: movimiento simétrico. Anormal: un brazo cae o hay movimiento asimétrico | | **HABLA ANORMAL** | Que el paciente diga "no se le puede enseñar trucos nuevos a un perro viejo" | Normal: usa las palabras correctas sin arrastrarlas. Anormal: Afasia, palabras arrastradas o incorrectas. | ## ABCD^{2} Evalúa el **Ataque Isquémico Transitorio** y la necesidad de hospitalización. | | | **Puntos** | | :--------- | :--------------- | :--------- | | **Age** | >60 años | 1 | | **Blood Pressure** | >140 / 90 mmHg | 1 | | **Clínica** | **Paresia Unilateral**<br>**Disartria sin paresia** | 2<br>1 | | **Duración** | **>60 minutos**<br>**10-59 minutos** | 2<br>1 | | **Diabetes** | Presencia | 1 | | Puntuación ABCD^{2} | RIESGO DE INFARTO A LOS 2 DÍAS | TRATAMIENTO | | :----------------- | :--------------------------- | :-------------------- | | 0-3 pts | 1 % | Vigilancia Domicilio | | 4-5 pts | 4.1 % | Vigilancia Hospitalaria | | 6-7 pts | 8.1 % | **Hospitalización** | Se considera el momento de inicio de síntomas el **ÚLTIMO MOMENTO EN EL QUE** el paciente estaba asintomático o en su estado neurológico basal. # EVALUACIÓN Y DIAGNÓSTICO Debido al poco tiempo que se tiene para ofrecer tratamiento inmediato para el **EVC Isquémico**, se debe brindar una atención pronta en urgencias: 1. Evaluación física: 10 minutos. 2. Notificación de llegada: 15 minutos. 3. Tomografía Computarizada: primeros 25 minutos. 4. Interpretación TAC: primeros 45 minutos. 5. Trombolisis: primeros 60 minutos desde su llegada. 6. Traslado a área apropiada: 3 horas desde su llegada. OBJETIVO: Evaluación para determinar si se puede administrar **TRATAMIENTO FIBRINOLÍTICO** en los primeros 60 minutos a su llegada. La evaluación inicial se realiza con **ABC**, seguido de evaluación del déficit neurológico (**D**). El examen neurológico debe ser breve, pero completo. **ESCALA DE NIHSS** (National Institutes of Health Stroke Scale) - evaluar daño neurológico y gravedad. | **Ítem** | **Descripción y Puntuación** | | :---------------- | :---------------------------------------------------------------------------------------- | | 1A Conciencia | 0: Alerta / 1: Contesta ambas preguntas / 2: Estuporoso / 3: Coma | | 1B Preguntas | 0: Contesta ambas preguntas / 1: Contesta solo una pregunta / 2: No contesta ninguna | | 1C Comandos | 0: Realiza ambos comandos / 1: Realiza un comando / 2: No realiza comando | | 2 Mirada | 0: Normal / 1: Parálisis parcial de la mirada / 2: Parálisis Total de la mirada | | 3 Campos Visuales | 0: No hay pérdida / 1: Hemianopsia parcial / 2: Hemianopsia total / 3: Hemianopsia bilateral | | 4 Parálisis Facial| 0: Sin Parálisis / 1: Parálisis menor / 2: Parálisis parcial / 3: Parálisis completa | | 5 Fuerza de Brazos | 0: Normal / 1: Titubea 5 segundos / 2: Cae después de 5 segundos / 3: No hay esfuerzo contra gravedad / 4: No hay movimiento | | 6 Fuerza de Piernas | 0: Normal / 1: Titubea 5 segundos / 2: Cae después de 5 segundos / 3: No hay esfuerzo contra gravedad / 4: No hay movimiento | | 7 Ataxia | 0: No hay / 1: Ataxia un miembro / 2: Ataxia dos miembros | | 8 Sensibilidad | 0: Sin alteración / 1: Pérdida leve / 2: Pérdida severa | | 9 Lenguaje | 0: Sin alteración / 1: Pérdida leve moderada / 2: **AFASIA** / 3: Mutismo o afasia global | | 10 Disartria | 0: Sin alteración / 1: Disartria leve o moderada / 2: Disartria severa o anartria | | 11 Inatención | 0: Sin inatención / 1: Inatención leve / 2: Inatención severa | ## ESTUDIOS PARACLÍNICOS * Glucosa en sangre. * **ES** (Electrolitos séricos). * **BHC** (Biometría hemática completa). * **Enzimas Cardiacas**: se prefiere el uso de Troponina por su alta sensibilidad y especificidad. * **Tiempo de Protrombina**. * **INR**. * **Tiempo de Tromboplastina Parcial Activada**. * **Electrocardiograma Basal**: debido a la asociación de anormalidades cardíacas y EVC. MANEJO TROMBOLÍTICO CON: **rt-PA INTRAVENOSO**. # ESTUDIOS DE IMAGEN Se recomienda la imagenología de urgencia **ANTES** de iniciar cualquier terapia específica para tratar un **EVC Isquémico**. En la mayoría de los casos, la **Tomografía Computarizada Sin Contraste** proveerá la información necesaria para decidir el manejo. ## 1ra: TOMOGRAFÍA AXIAL COMPUTARIZADA SIN CONTRASTE * Se realiza en caso de no contar con RMN. * Detecta cambios en 6-24 horas posteriores al evento. * Se debe realizar no más de 24 horas posterior al evento. Si se detecta una **hemorragia intracerebral** (EVC Hemorrágico), la rt-PA **ESTÁ CONTRAINDICADA ABSOLUTAMENTE**. * Se recomienda iniciar terapia fibrinolítica IV en el contexto de cambios isquémicos tempranos (que no sean hipodensidad franca) en la TAC, a pesar de su extensión. La hipodensidad que involucra la arteria cerebral media puede tener riesgo de hemorragia si se fibrinolisan. ## RESONANCIA MAGNÉTICA NUCLEAR CEREBRAL * Detecta cambios en los primeros 3 - 30 minutos posterior al EVC. * Realizar en secuencia de difusión. ## USG DOPPLER CAROTÍDEO * Útil para detectar **oclusión carotídea**. * Indicado en candidatos a procedimiento endovascular. * Si es positiva, debe plantearse segunda técnica de imagen no invasiva como Angio-RM o Angio-TAC. ## Score ASPECTS (Alberta Stroke Programme Early CT Score) Valora 10 áreas del territorio vascular de la arteria cerebral media en 2 cortes axiales a nivel de los ganglios de la base y a nivel de los núcleos semiovales. Restándole 1 punto sobre 10 a cada área afectada. Un ASPECTS menor a 7 corresponde a más de un tercio del territorio vascular de la ACM. Este resultado predice el resultado funcional del paciente y la probabilidad de presentar hemorragia parenquimatosa. 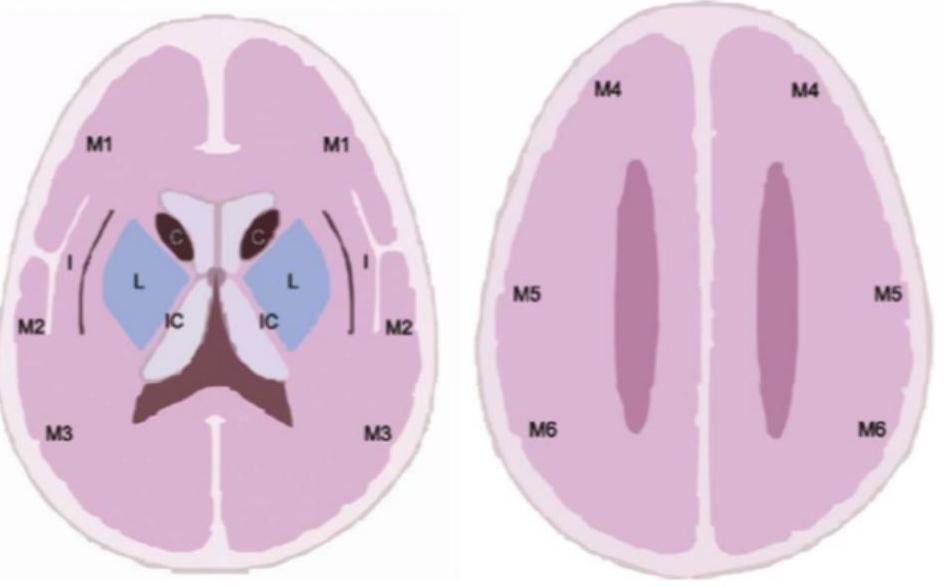 # TRATAMIENTO ## ABORDAJE Y MEDIDAS GENERALES ## CORRECCIÓN DE VOLUMEN * La depleción debe ser corregida con **SOLUCIÓN SALINA 0.9%**. * La hipovolemia puede predisponer a hipoperfusión y exacerbar la lesión isquémica. * Las soluciones isotónicas (como la salina) se distribuyen más equitativamente en los espacios extracelulares. ## HIPOGLUCEMIA/HIPERGLUCEMIA * Niveles bajos pueden causar déficits neurológicos focales que simulan EVC. * Corregir inmediatamente los niveles menores a 60 mg/dL. * La **hiperglucemia** es común en EVC y se asocia a mayor severidad. * Se recomienda tratarla y mantener rango entre 140-180 mg/dL. ## HIPOXIA * Se debe administrar **oxígeno suplementario** y mantener SPO2 >94%. * Se recomienda apoyo ventilatorio si hay deterioro del nivel de alerta o compromiso de la vía aérea. * No se recomienda el uso de oxígeno hiperbárico. ## POSTURA EN CAMA * Primeras 24 horas con elevación 0-15°. * En pacientes con hipertensión endocraneana y riesgo de broncoaspiración: cabeza con elevación de 30°. ## HIPERTENSIÓN * Se observan cifras de TA más elevadas en quienes tenían un diagnóstico previo. * El curso usual es una disminución gradual espontánea a partir de los primeros 90 minutos. * Una presión arterial moderadamente alta mejora la perfusión cerebral del tejido isquémico, pero puede favorecer el edema o una transformación a hemorrágica. * En los pacientes que **NO SON CANDIDATOS A trombolisis** se debe iniciar tratamiento si TA >220/120 mmHg. * Se debe conseguir disminución del 15 % de la presión basal durante las primeras 24 horas. * Se puede continuar con antihipertensivo preexistente (vía oral o tubo nasogástrico). META: menor a 180/105 mmHg. # TRATAMIENTO TROMBOLÍTICO ## ALTEPLASA * **Rt-PA** (Activador Tisular del Plasminógeno) / alternativa: Tenecteplasa. * Quienes inicien este tratamiento deben ser ingresados a **UCI** por al menos 24 horas para monitoreo: * Signos Vitales y Estado Neurológico cada 15 minutos durante infusión, cada 30 en las siguientes 6 horas y cada hora hasta cumplir las 24 horas. * Evitarse anticoagulantes o antitrombóticos como heparina o warfarina las primeras 24 horas. * Evitarse líneas arteriales, catéter vesical o sonda nasogástrica de ser posible. * Realizar **TAC No Contrastada o RMN 24 horas posterior a la Infusión de Alteplasa** y antes de iniciar tratamiento con antiagregantes plaquetarios o anticoagulantes (para descartar hemorragia inducida). ## Criterios de Elegibilidad para rt-PA (Alteplasa): A. Diagnóstico de **EVC Isquémico** que causa déficit neurológico considerable. B. Inicio de los síntomas **menor a 3 HORAS ANTES DEL TRATAMIENTO** (el mayor beneficio es <90 min). * Se puede ampliar a 4.5 horas, excepto en los criterios de exclusión. C. Edad mayor o igual a 18 años. ## Criterios de EXCLUSIÓN (Relativos para 3-4.5 horas) Criterios Relativos de Exclusión para tratamiento de 3 a 4.5 horas desde el inicio: A. Edad >80 años. B. Uso de anticoagulantes orales sin importar el INR. C. EVC Severo (NIHSS >25). D. Combinación de EVC Isquémico previo y Diabetes. ## TRATAMIENTO ENDOVASCULAR (TROMBECTOMÍA MECÁNICA) Atrapan el trombo y se extrae del interior del cerebro para poder recanalizar la arteria. Si el paciente es candidato a Tratamiento con **rt-PA**, puede combinarse con tratamiento endovascular. * **DEBE APLICARSE NO MÁS TARDE DE LAS 6 HORAS DEL INICIO**. Modalidades: * Trombolisis intra-arterial. * Dispositivos de aspiración de trombo. * Trombectomía mecánica. # CRANIECTOMÍA DESCOMPRESIVA **TEMPRANA** * Indicada en las primeras 48 horas. * Es efectiva en la sobrevida y funcionalidad ante infartos extensos en territorio de la Arteria Cerebral Media. 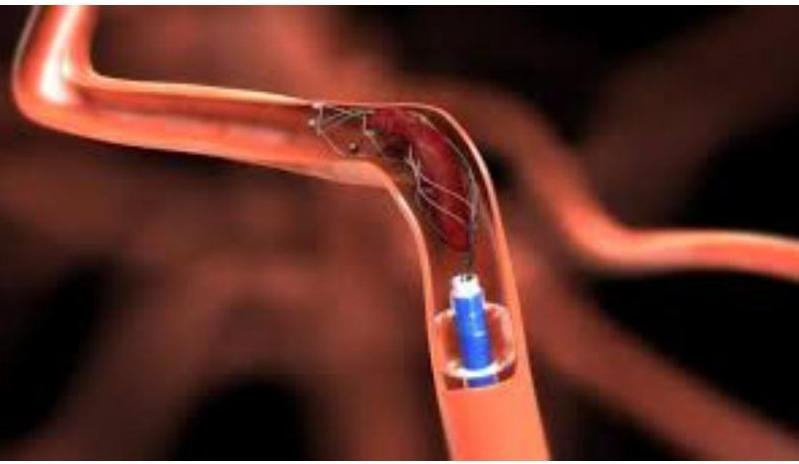 ## TRATAMIENTO DE SECUELAS AGUDAS * **INFARTO CEREBELOSO** - **EFECTO DE MASA** - **HERNIACIÓN DEL TALLO CEREBRAL** - **CRANIECTOMÍA SUBOCCIPITAL**. * **EDEMA MALIGNO DEL HEMISFERIO CEREBRAL** - **HEMICRANIECTOMÍA**. * No se recomienda el uso de Corticosteroides para tratamiento de edema por infarto. * Crisis Convulsivas - Fármacos Antiepilépticos individualizados. ## PRONÓSTICO **DEMENCIA VASCULAR**: un 60% de los sobrevivientes evolucionan a demencia vascular (el 26 % de ellos la presentarán en los primeros 3 meses). * Se fundamentará con clínica de daño vascular + estudios de neuroimagen + deterioro cognoscitivo progresivo. ## REFERENCIA ## De 1er nivel a 2do nivel * **EVC Isquémico** o **Isquemia Cerebral Transitoria**. * Enfermedad ateroesclerótica carotídea (sintomática). * Apnea del sueño. * Estados de hipercoagulabilidad. * Antecedente de EVC y embarazo. * Depresión. * Dolor refractario a tratamiento. * Deterioro cognitivo o demencia.
Vista previa
Contenido original (Markdown)
# ENC ISQUÉMICO ## DEFINICIÓN La Enfermedad Vascular Cerebral es un síndrome clínico de rápido desarrollo, que se caracteriza por un déficit neurológico focal secundario a una lesión aguda del SNC de origen vascular. Incluye el infarto cerebral, la hemorragia intracerebral y la hemorragia subaracnoidea. En este apartado se hablará del tipo Isquémico (el cual representa el 80 % de todos los EVCs), mientras que en neurocirugía se hablará de los EVC hemorrágicos que son el 20 %. El término ICTUS es de origen latín y se refiere a infarto cerebral, hemorragia cerebral o subaracnoidea, en inglés se denomina STROKE que significa golpe. Otros sinónimos: Accidente cerebrovascular y apoplejía.  EVC ISQUÉMICO: se define como un episodio de disfunción neurológica causado por infarto focal del encéfalo, médula espinal o retiniano evidenciado por: A. Patología, imagen y otra evidencia objetiva de lesión isquémica focal en un territorio vascular B. Evidencia clínica de lesión isquémica focal de alguna estructura mencionada y que se hayan descartado otras etiologías. ISQUEMIA CEREBRAL TRANSITORIA: Episodio transitorio de disfunción neurológica causada por isquemia focal del encéfalo, médula espinal o retiniana, SIN INFARTO AGUDO (ausencia de lesión orgánica por neuroimagen u otras técnicas). Es de comienzo súbito, breve duración, generalmente 1 hora y hasta 24 horas, con recuperación de la función neurológica. (20% pueden recurrir con INFARTO AGUDO) Existen 3 tipos de EVC Isquémico: ## 1. TROMBÓTICO 2. EMBÓLICO: secundario a FA, Estenosis de arterias carótidas, trombosis venosa profunda con foramen oval persistente. 3. HIPÓXICO: secundario a una cirugía cardiaca TRIADA DE VIRCHOW Estasis Lesión Endotelial Estado hipercoagulabilidad HIPERCOAGULABILIDAD # EPIDEMIOLOGÍA - El EVC Isquémico es el más común - En México la tasa anual incrementa de forma significativa con la edad - Ocupa el 6^{\circ} lugar dentro de las causas de defunción ## FACTORES DE RIESGO NO MODIFICABLES - La edad es el principal factor de riesgo no modificable - La incidencia se DUPLICA cada 10 años a partir de 55 años. - Es más frecuente en hombres - RAZA NEGRA - AHF de EVC - EVC Isquémico Previo ## FACTORES DE RIESGO MODIFICABLES - HTA (el más importante después de la edad) - DM - Tabaquismo - Alcoholismo - Cardiopatías (FA, IAM, Valvulopatías) - Cocaína - Hipercolesterolemia - Sedentarismo - Obesidad META de TA en población general: Menor a 140/90 (DM -130/80) META de HbA1c en diabéticos Menor a 7% ## PREVENCIÓN ANTITROMBÓTICA 1. ASA (no se recomienda asociar de forma prolongada con Clopidogrel) 2. Clopidogrel 3. Terapia Anticoagulante (en FA se prefiere esta terapia al ser más efectiva) ## PACIENTE CON EVC O ICT TERAPIA ANTITROMBÓTICA ## ORIGEN NO CARDIOEMBÓLICO ASPIRINA 50-325 MG dosis recomendada 75-150 mg/día) ## ORIGEN CARDIOEMBÓLICO (FA) ANTICOAGULACIÓN ORAL (ANTAGONISTA VITAMINTA K) Warfarina o Acenocumarol # CLÍNICA INICIO SÚBITO DE LOS DÉFICITS NEUROLÓGICOS FOCALES - dependerá del territorio vascular afectado. ## ARTERIA CEREBRAL MEDIA: Es sin duda, LA MÁS FRECUENTE - Afasia [ALTERACIÓN DEL LENGUAJE] (cuando afecta al hemisferio dominante) - Parálisis y pérdida de sensibilidad en cara y extremidad superior contralateral - Alteración de la marcha hacia el sitio de la lesión - Hemianopisa homónima. ## ARTERIA CEREBRAL ANTERIOR: Poco habitual, pero cuando se presenta es de origen cardiaco - Parálisis y pérdida de la sensibilidad en la extremidad inferior contralateral - Cambios cognitivos y de la personalidad ## ARTERIA CEREBRAL POSTERIOR: - Hemianopsia homónima - Déficit de memoria - Dislexia ## ARTERIA BASILAR - Coma - Síndrome del hombre atrapado - Parálisis de nervios craneales (diplopia) - Apnea - Disfagia, Disartria, Vértigo, Disfonía. - Pérdida de sensibilidad cruzada (afectando cara ipsilateral y cuerpo contralateral) ## GANGLIOS BASALES LACUNARES - EVC Puro (sensitvo o motor) - Síndrome de disartria-mano torpe - Ataxia - Hemiparesia  # MANEJO PREHOSPITALARIO Se recomienda usar la Escala de Cincinnati para identificar pacientes con un evento vascular cerebral que son candidatos a tratamiento trombolítico, especialmente aquellos con afectación de la circulación anterior. La Escala de Los Angles es otro instrumento para detecetar EVC de manera sensible, además de la escala FAST. ## ESCALA DE CINCINNATI | Signo de EVC | Actividad del Paciente | Interpretación | | :--: | :-- | :-- | | PARÁLISIS FACIAL | Que el paciente vea al examinador, sonría y muestre los dientes | Normal: simetría Anormal: un lado parético o de movimiento asimétrico | | CAÍDA DEL BRAZO | Que el paciente exienda los brazos y los mantenga en alto por 10 segundos | Normal: movimiento simétrico Anormal: un brazo cae o hay movimiento asimétrico | | HABLA ANROMAL | Que el paciente diga "no se le puede enseñar trucos nuevos a un perro viejo" | Normal: usa las palabras correctas sin arrastrarlas Anormal: Afasia, palabras arrastradas o incorrectas. | ## ABCD 2 Evalúa el Ataque Isquémico Transitorio y la necesidad de hospitaliación. | Age | >60 años | 1 | | :--: | :--: | :--: | | Bloode Preasure | >140 / 90 mmHg | 1 | | Clínica | Paresia Unilateral Disartria sin paresia | 2 1 | | Duración | >60 minutos 10-59 minutos | 2 1 | | Diabetes | Presencia | 1 | | ABCDE2 | RIESGO DE INFARTO 2 DÍAS | TRATAMIENTO | | 0-3 pts | 1 % | Vigilancia Domicilio | | 4-5 pts | 4.1 % | Vigilancia Hospitalaria | | 6-7 pts | 8.1 % | | Se considera el momento de inicio de síntomas el ÚLTIMO MOMENTO EN EL QUE # EVALUACIÓN Y DIAGNÓSTICO Debido al poco tiempo que se tiene para ofrecer tratamiento inmediato para el EVC Isquémico, se debe brindar una atención pronta en urgencias: 1. Evaluación física: 10 minutos 2. Notificación de llegada: 15 minutos 3. Tomografía Computarizada: primeros 25 minutos 4. Interpretación TAC: primeros 45 minutos 5. Trombolisis: primeros 60 minutos desde su llegada 6. Traslado a área apropiada: 3 horas desde su llegada OBJETIVO: Evaluación para determinar si se puede TRATAMIENTO FIBRINOLÍTICO EN PRIMEROS 60 MINUTOS a su llegada. La evaluación inicial se realiza con ABC , seguido de evaluación del déficit neurológico( D) El examen neurológico debe ser breve, pero completo. ESCALA DE NIHSS (National Institutes of Health Stroke Scale) - evaluar daño neurológico y gravedad | 1A Conciencia | 0: Aleta / 1: Contesta ambas preguntas / 2: Estuporoso / 3: Coma | | :-- | :-- | | 1B Preguntas | 0: Contesta ambas preguntas / 1: contesta solo una pregunta / 2: no contesta ninguna | | 1C Comandos | 0: Realiza ambos comandos / 1: Realiza un comando / 2: no realiza comando | | 2 Mirada | 0: Normal / 1: Parálisis parcial de la mirada / 2: Parálisis Total de la mirada | | 3 Campos | 0: no hay pérdida /P 1: Hemianopsia parcial / 2: hemianopsia total / 3: hemianopsia | | Visuales | bilateral | | 4 Parálisis Flácida | 0: Sin Parálisis / 1: Parálisis menor / 2: Parálisis parcial / 3: Parálisis completa | | 5 Fuerza de | 0: Normal / 1: titubea 5 segundos / 2: cae después de 5 segundos / 3: no hay esfuerzo | | piernas | contra gravedad / 4: no hay movimiento | | 6 Fuerza de | 0: Normal / 1: titubea 5 segundos / 2: cae después de 5 segundos / 3: no hay esfuerzo | | Brazos | contra gravedad / 4: no hay movimiento | | 7 Ataxia | 0: no hay / 1: ataxia un miembro / 2: ataxia dos miembros / | | 8 Sensibilidad | 0: sin alteración / 1: pérdida leve / 2: pérdida severa | | 9 Lenguaje | 0: sin alteración / 1: pérdida leve moderada / 2: AFASIA / 3: mutismo o afasia global | | 10 Disartria | 0: sin alteración / 1: disartria leve o moderada / 2: Disartria severa o anartria | | 11 Inatención | 0: sin inatención / 1: inatención leve / 2: inatención severa | ## ESTUDIOS PARACLÍNICOS - Glucosa en sangre MANEJO TROMBOLÍTICO CON: rt-PA INTRAVENOSO - ES - BHC - Enzimas Cardiacas: se prefiere el uso de Troponina por su alta sensibilidad y especificidad. - Tiempo de Protrombina - INR - Tiempo de Tromboplastina Parcial Activada - Electrocardiograma Basal: debido a asociación de anormalidades cardiacas y EVC. # ESTUDIOS DE IMAGEN Se recomienda la imagenología de urgencia ANTES de iniciar cualquier terapia específica para tratar un EVC Isquémico, en la mayoría de los casos, la Tomografía Computarizada Sin Contraste proveerá la información ncesaria para decidir el manejo. ## 1rae: TOMOGRAFÍA AXIAL COMPUTARIZADA SIN CONTRASTE - Se realiza en caso de no contar con RMN - Detecta cambios en 6-24 horas posteriores al evento. - Se debe realizar no más de 24 horas posterior al evento. Si se detecta una hemorragia intracerbral (EVC Hemorrágico), la rt-PA ESTA CONTRAINDICADA ABSOLUTAMENTE. - Se recomienda iniciar terapia fibrinolítica IV en el contexto de cambios isquémico tempranos (que no sean hipodensidad franca) en la TAC, a pesar de su extensión. Esta hipodensidad que invlucre la arteria cerebral media puede tener riesgo de hemorragia si se fibrinolisa. ## RESONANCIA MAGNÉTICA NUCLEAR CEREBRAL - Detecta cambios en los primeros 3 - 30 minutos posterior al EVC - Realizar en secuencia de difusión. ## USG - Útil para detectar oclusión carotídea - Indiada en candidatos a procedimiento endovascular - Si es positiva be plantearse segunda técnica de imagen no invasiva como Angio-RM o Angio-TAC. ## Score ASPECTS (Alberta Stroke Programme Early CT Score) Valora 10 áreas del territorio vascular de la arteria cerebral media en 2 cortes axiales a nivel de los ganglios de la vase y a nivel de los núcleos semiovales. Restándole 1 punto sobre 10 a cada área afectada. Un ASPECTS menor a 7 corresponde a más de un tercio del terriotrio vascular de la ACM. Este resultado predice el resultado funcional del paciente y la probabilidad de presentar hemorragia parenquimatosa  # TRATAMIENTO ## ABORDEJA Y MEDIDAS GENERALES ## CORRECCIÓN DE VOLUMEN - La deplesión debe ser corregida con Solución Salina 0.9% - La hipovolemia puede predisponer a hipoperfusión exacerbar la lesión isquémica. - Las soluciones isotónicas (como la salina) se distribuyen más equitativas en los espacios extracelulares. ## HIPOGLUCEMIA/HIPERGLICEMIA - Niveles bajos pueden causar déficits neurológicos focales que simulan EVC - Corregir inmediatamente los niveles menores a 60 mg / dL - La hiperglucemia es común en EVC y se asocia a mayor severidad - Se recomienda tratarla y mantener rango entre 140-180 mg / dL ## HIPOXIA - Se debe administrar oxígeno suplementario y mantener SPO2 +94% - Se recomienda apoyo ventilatorio si hay deterioro de función de alerta o compromiso vía aérea - No se recomienda el uso de oxígeno hiperbátio ## POSTURA EN CAMA - Primeras 24 horas con elevación 0-15 a - En pacientes con hipertensión endocraneana y riesgo de broncoaspiración: cabeza con elevación de 300 ## HIPERTENSIÓN - Se observan cifras de TA más elevadas en los que tenían un diagnóstico previo. - El curso usal es una disminución gradual espontánea a partir de los primeros 90 minutos. - Una presión arterial moderadamente alta mejora la perfusión cerebral del tejido isquémico pero puede favorecer el edema o una transforamación a hemorrágica. - En los pacientes que NO SON CANDIDATOS A trombolisis se debe iniciar tratamiento si TA +220/120 - Se debe conseguir disminución del 15 % de la presión basal durante las primeras 24 horas. - Se puede continuar con antihipertensivo preexistente (vía oral o tubo nasogástrico). ## META - menor a 180 / 105 mmHg # TRATAMIENTO TROMBOLISIS ## ALTEPLASA - Rt-PA (Activador Tisular del Plasminógeno) / alternativa: Tenecteplasa o Los que inicien este tratamiento deben ser ingresados a UCI por al menos 24 horas para monitoreo: - Signos Vitales y Estado Neurológico cada 15 minutos durante infusión, cada 30 en las siguientes 6 horas y cada hora hasta cumplir las 24 horas - Evitarse anticoagulantes o antitrombótico como heparina o warfarina las primeras 24 horas - Evitarse líneas arteriales, catéter vesical o sonda nasogástrica de ser posible - Realizar TAC No Contrastada o RMN 24 horas posterior a la Infusión de Alteplasa y antes de iniciar tratamiento con antiagregantes plaquetarios o anticoagulantes (descarta hemorragia inducida) ## Criterios de Elegibilidad para rt-PA (Alteplasa): A. Diagnóstico de EVC Isquémico que causa déficit neurológico considerable B. Inicio de los síntomas menor a 3 HORAS ANTES DE TRATAMIENTO (el mayor beneficio es <90 ~min ) a. Se puede ampliar a 4.5 horas excepto en los criterios de inclusión C. Edad mayor o igual a 18 años. ## Criterios de EXCLUSIÓN Criterios Relativos de Exlcusión para tratamiento de 3 a 4.5 horas desde el inicio: A. Edad +80 años B. Uso de anticoagulantes orales sin importatr el INR C. EVC Severo (NIHSS >25) D. Combinación de EVC Isquémico previo y Diabetes ## TRATAMIENTO ENDOVASCULAR (TROMBECTOMÍA MECÁNICA) Atrapan el trombo y se saca del interior del cerebro para poder recanalizar la arteria. Si el paciente es candidato a Tratamiento con rt-PA, puede combinarse con tratamiento endovascular. - DEBE APLICARSE NO MAYOR A LAS 6 HORA DEL INICIO Modalidades: - Trombolisis intra-arterial - Dispositivos de aspiración de trombo - Trombectomía mecánica # CRANIECTOMÍA DESCOMPRESIVA TEMPRANA - Indicada en las primeras 48 horas - Es efectiva en la sobrevida y funcionalidad ante  infartos extensos en Territorio Cerebral Media ## TRATAMIENTO DE SECUELAS AGUDAS - INFARTO CEREBELOSO - EFECTO OCUPANTE - HERNIACIÓN TALLO CEREBRAL - CRANIECTOMÍA SUBOCCIPITAL. - EDEMA MALIGNO DEL HEMISFERIO CEREBRAL - HEMICRANIECTOMÍA - No se recomienda uso de Corticoesteroides para tratamiento de edema por infarto. - Crisis Convulsivas - Fármacos Antiepilépticos individualizados ## PRONÓSTICO DEMENCIA VASCULAR - un 60% de los sobrevivientes evolucionan a demencia vascular ( 26 % de ellos lo presentarán en los primeros 3 meses) - Se fundamentará con clínica de daño vascular + estudios de neuroimagen + deterioro cognoscitivo progresivo. ## REFERENCIA ## De 10 nivel a 20 nivel - EVC Isquémico o Isquemia Cerebral Transitorio - Enfermedad ateroesclerótica carotídea (sintomática) - Apnea del sueño - Estados de hipercoagulabilidad - Antecedente de EVC y embarazo - Depresión - Dolor refractrario a tratamiento - Deterioro cognitivo o demencia
Vista previa
Cancelar
Guardar cambios