PDF Processor
Inicio
Editar documento
Editar documento: 5. Cáncer de Pulmón
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# CÁNCER DE PULMÓN ## DEFINICIÓN Se considera el tipo **Células No Pequeñas** el **cáncer de pulmón** más frecuente; este es una **neoplasia maligna** originada en el **epitelio** que recubre el **aparato respiratorio** (bronquios, bronquiolos y alvéolos) y representa el 80 % de todos los casos de cáncer de pulmón. La OMS divide el cáncer de pulmón en dos clases basadas en su biología, tratamiento y pronóstico: ## 1. CÁNCER PULMONAR DE CÉLULAS NO PEQUEÑAS a. No ESCAMOSO (Adenocarcinoma, Carcinoma de Células Grandes) b. Escamoso (EPIDERMOIDE) 2. CÁNCER PULMONAR DE CÉLULAS PEQUEÑAS ## CÁNCER PULMONAR MÁS COMÚN: ADENOCARCINOMA ## EPIDEMIOLOGÍA - Es la primera causa de muerte en el mundo (hombres) y segunda de mujeres. - Alrededor del 18-25% de muertes en todos los cánceres. - Tumor más letal - Tasa de letalidad: 84 % - Más frecuente en hombres. - Variantes según estatus socioeconómico (tipo de cigarrillos, exposición laboral o agentes inhalados). ## FACTORES DE RIESGO: - Tabaquismo activo: 85% - Tabaquismo pasivo: 5% - ÍNDICE TABÁQUICO >20 PAQUETES/AÑO - Radón - Asbesto - Radiación - Níquel - Cromo Factores que influyen en el tabaquismo: - Duración del tabaquismo - Número de cigarrillos - Inicio a edad más temprana - Predisposición genética TABAQUISMO TOTAL: 95% ÍNDICE TABÁQUICO Número de cigarrillos/día x Número de años que lleva fumando 20 ## Tabaquismo pasivo: - Riesgo relativo: 1.24 - Causante del 25-30% de los cánceres de pulmón en no fumadores. - 30 % de la población general está expuesta al humo pasivo. - Vivir con un fumador: Incrementa el riesgo 30% de cáncer pulmonar. # DETECCIÓN Y TAMIZAJE Se recomienda el uso de un protocolo basado en tomografías de tórax de baja dosis anual como herramienta de detección oportuna en pacientes con: 1. Índice tabáquico igual o mayor a 30 cajetillas/año 2. Edad 55-74 años Incorporar programas de deshabituación al tabaquismo para disminuir el costo-efectividad y mejorar los programas de detección oportuna. Las características clínicas y radiológicas no pueden distinguir entre nódulos benignos y malignos, aunque es importante estimar la probabilidad clínica de malignidad antes de indicar estudio de imagen: ## PROBABILIDAD MALIGNA BAJA (<5 %) Nódulo sólido indeterminado +8 mm con los siguientes factores: - Paciente joven - Bajo consumo de tabaco - Nódulo de tamaño pequeño - Localización no superior - Resolución completa o casi completa - Disminución progresiva o persistente - Sin crecimiento en los últimos 2 años (en nódulos sólidos) - Sin crecimiento en los últimos 3-5 años (en nódulos subsólidos) ## PROBABILIDAD MALIGNA ALTA (+65 %) Nódulo sólido indeterminado +8 mm con los siguientes factores: - Edad avanzada - Alto consumo de tabaco - Historia de cáncer previa - Nódulo de gran tamaño - Nódulo con márgenes irregulares - Localización en lóbulos superiores - Evidencia de crecimiento en estudios de imagen # CLÍNICA Es un cuadro insidioso que no produce síntomas hasta que la enfermedad está avanzada. En aproximadamente el 10 % de los casos, el cáncer pulmonar se diagnostica en pacientes asintomáticos cuando se realiza una radiografía (Rx) de tórax por otro motivo. ## SIGNOS Y SÍNTOMAS MÁS FRECUENTES 1. Tos (8-75 %) 2. Dolor torácico (20-49 %) 3. Disnea (3-60 %) 4. Hemoptisis (6-35 %) 5. Astenia (0-10 %) 6. Pérdida de peso (0-68 %) 7. Anorexia (0-20 %) 8. Acropaquia (0-20 %) 9. Fiebre (0-20 %) ## Al diagnóstico: - 20 % enfermedad aislada - 25 % metástasis regionales - 55 % metástasis a distancia ## SÍNDROMES PARANEOPLÁSICOS ## TUMOR DE PANCOAST Es un tumor del surco superior (región apical torácica) que afecta la estructura de la pared torácica apical a nivel de la primera costilla superior, pero no necesariamente tiene un síndrome de Horner o dolor irradiado hacia el brazo; presenta dolor de hombro. Frecuentemente invade el plexo braquial, vasos subclavios o médula. - Asociado a síndrome de Horner: ptosis + miosis + anhidrosis ## METABÓLICOS 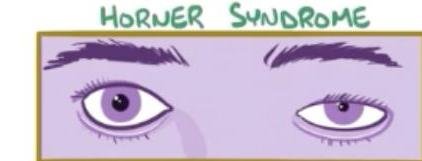 - Hipercalcemia: asociada a metástasis óseas, asociada a producción ectópica de hormona paratiroidea. - Síndrome de Cushing: producción excesiva de corticotropina, con exceso de producción de cortisol que causa debilidad muscular, pérdida de peso, hipertensión, hiperglucemia e hipocalemia severa. - común en cáncer de células pequeñas. 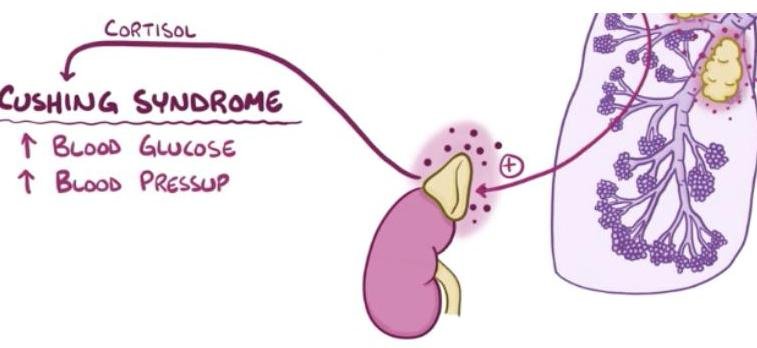 # DIAGNÓSTICO Para un diagnóstico preciso y estadificación se requiere un abordaje completo con el fin de evaluar la extensión de la enfermedad y realizar lo siguiente: General: Historia clínica, exploración física, evaluación de comorbilidades y capacidad funcional. ## Imagen: - Radiografía de tórax: se recomienda en todas las sospechas de cáncer pulmonar. - Si hay nódulo sospechoso (+8 mm) \rightarrow TAC de alta resolución. - TAC helicoidal de tórax: se recomienda contrastada y de abdomen ante la sospecha, independientemente de la radiografía (Rx). - Tomografía por emisión de positrones (PET-CT): importante marcador diagnóstico y de planificación del tratamiento (Tx). - RMN: recomendada para evaluación quirúrgica de los estadios T4 N1. Laboratorio: BH, función renal, enzimas hepáticas y metabolismo óseo. Función cardiopulmonar: EKG, espirometría, capacidad de difusión pulmonar de monóxido de carbono. Obtención de tejido: broncoscopia, USG endoscópico bronquial, biopsia guiada por TAC. 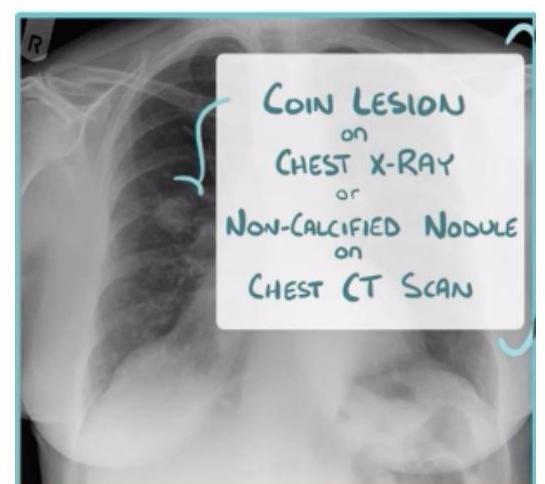 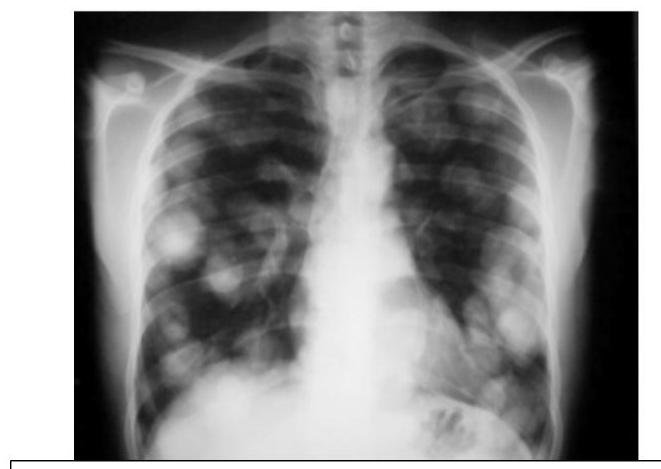 PATRÓN metastásico con imagen en "suelta de globos", con apariencia algodonosa. # TOMA DE BIOPSIA ## CITOLOGÍA DE ESPUTO - Método útil para diagnóstico y no invasivo. - Ante un resultado negativo, se deberá continuar con otras pruebas. - Sensibilidad variable dependiendo del tumor y del procesamiento. ## BRONCOSCOPIA - Es la prueba recomendada para obtener una muestra diagnóstica por biopsia de cualquier lesión visible. - El uso de técnicas avanzadas (USG endobronquial) debe considerarse en tumores donde los métodos tradicionales han fallado para la obtención de material. ## BIOPSIA POR ASPIRACIÓN CON AGUJA FINA GUIADA POR USG - Es la primera elección para el diagnóstico patológico en nódulos sospechosos. ## MEDIASTINOSCOPIA - Es la prueba con el valor predictivo negativo más alto para descartar enfermedad en ganglios. - No es necesaria en estadios clínicos tempranos IA, sin crecimiento ganglionar y en caso de que el PET-CT no muestre captación ganglionar mediastínica. - Se indicará si las pruebas menos invasivas no son accesibles, valorables o insatisfactorias. # CÁNCER PULMONAR DE CÉLULAS NO PEQUEÑAS ## CARCINOMA ESCAMOSO (EPIDERMOIDE) - Localización: CENTRAL - Asociado al tabaco. Liberación de hormona paratiroidea 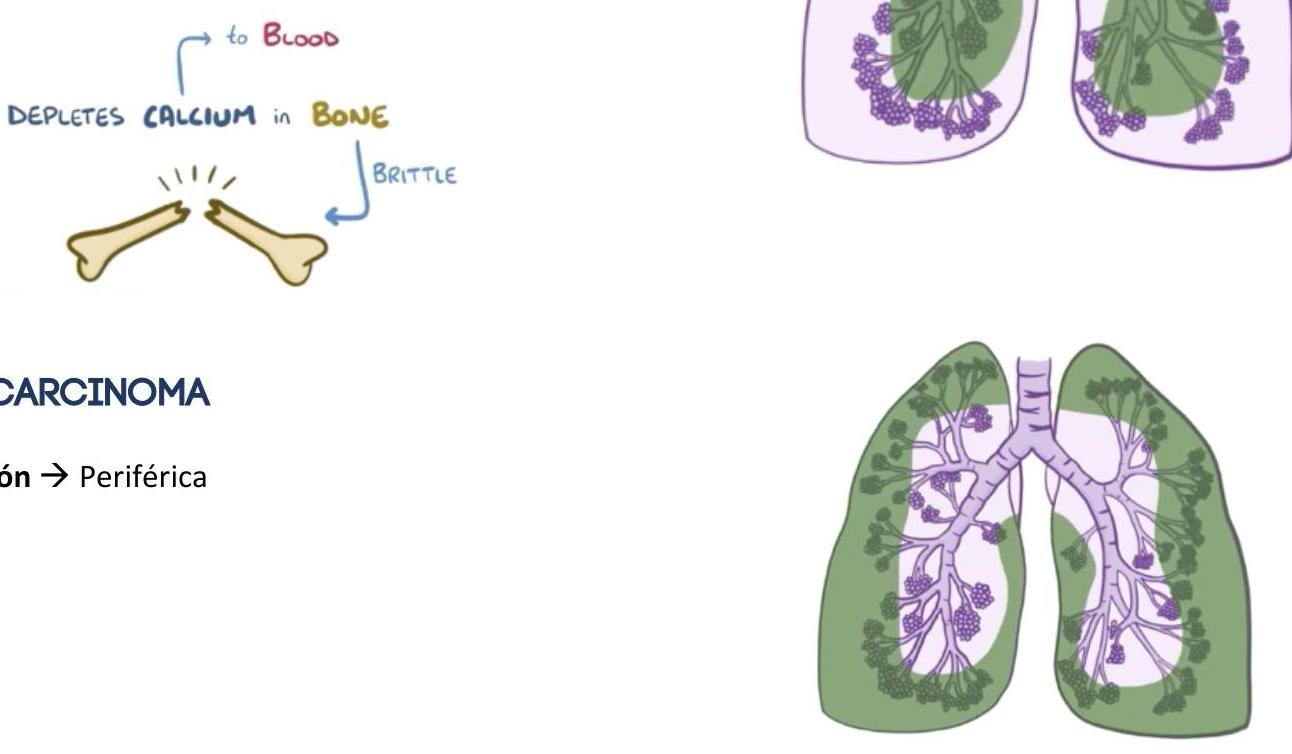 TUMORES CARCINOIDES / CARCINOMA DE CÉLULAS GRANDES 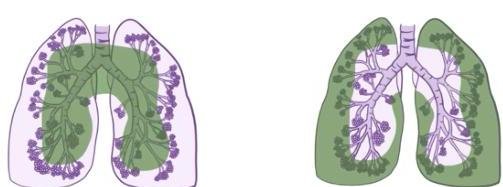 PUEDEN CRECER EN CUALQUIER PARTE DEL PARÉNQUIMA. # TRATAMIENTO ## Etapa clínica I - Resección quirúrgica - Adyuvancia con QT si hay factores de riesgo - Si N+ - radioterapia ## Etapa clínica II y III - Quimiorradioterapia - Inmunoterapia ## Etapa clínica IV - Tratamiento sistémico - Quimioterapia (base de platino) - Terapia dirigida - Inmunoterapia - Metástasis única en SNC - radioqx - Metástasis única en SNC - radioterapia, radioqx
Vista previa
Contenido original (Markdown)
# CÁNCER DE PULMÓN ## DEFINICIÓN Se considera el tipo Células No Pequeñas el cáncer de pulmón más frecuente, este es una neoplasia maligna originada en el epitelio que recubre el aparato respiratorio (bronquios, bronquiolos y alveolos) y representa el 80 % de todos los casos de cáncer de pulmón. La OMS divide al Ca de Pulmón en 2 clases basadas en su biología, tratamiento y pronóstico: ## 1. CÁNCER PULMONAR DE CÉLULAS NO PEQUEÑAS a. No ESCAMOSO (Adenocarcinoma, Carcinoma de Células Grandes) b. Escamoso (EPIDERMOIDE) 2. CÁNCER PULMONAR DE CÉLULAS PEQUEÑAS ## CÁNCER PULMONAR MÁS COMÚN ADENOCARCINOMA ## EPIDEMIOLOGÍA - Es la 1 a causa de muerte en el mundo (hombres) y 2 de mujeres. - Alrededor del 18-25% de muerte en todos los cánceres. - Tumor más letal - Tasa de letalidad 84 % - Más frecuente en hombres. - Variantes de estatus socioeconómico (tipo de cigarrilos, exposición laboral o agentes inhalados). ## FACTORES DE RIESGO: - Tabaquismo activo 85% - Tabaquismo pasivo 5% - ÍNDICE TABÁQUICO >20 PAQUETES/AÑO - Radon - Asbestosis - Radiaciones - Niquel - Cromo Factores que influyen en el tabaquismo: - Duración de tabaquismo - Número de cigarrillos - Inicio de edad más temprana - Predisposición genética TABAQUISMO TOTAL 95% ÍNDICE TABÁQUICO Número de cigarrillos/día X Número de años que lleva fumando 20 ## Tabaquismo pasivo: - Riesgo relativo 1.24 - Causante del 25-30% de los Ca pulmon en NO fumadores - 30 % población general está expuesta al humno pasivo - Vivir con un fumador: Incrementa riesgo 30% Ca Pulmonar # DETECCIÓN Y TAMIZAJE Se recomienda el uso de un protocolo basado en TOMOGRAFÍAS DE TÓRAX DE BAJA DOSIS ANUAL como la herramienta de detección oportuna en pacientes con: 1. Índice Tabaquico igual o mayor a 30 cajetillas/año 2. Edad 55-74 años Incorporar programas de deshabituación al tabaquismo para disminuir costo-efectividad y mejorar los programas de detección oportuna. Las características clínicas y radiológicas no pueden distinguir entre nódulos benignos y malignos, aunque es importante estimar la probablidad clínica de la malignidad antes de indicar estudio de imagine: ## PROBABILIDAD MALIGNA BAJA ( <5 % ) Nódulo Sólido indeterminado +8 mm con los siguientes factores: - Paciente joven - Bajo consumo tabáquico - Nódulo de tamaño pequeño - Localización no superior - Resolución completa o casi completa - Disminución progresiva o persistente - Sin crecimiento en los últimos 2 años (nódulos sólidos) - Sin crecimiento en los últimos 3-5 años (nódulos subsólidos ## PROBABILIDAD MALIGNA ALTA ( +65 % ) Nódulo Sólido indeterminado +8 mm con los siguientes factores: - Edad avanzada - Alto consumo de tabaco - Historia de Ca previa - Nódulo de gran tamaño - Nódulo con márgenes irregulares - Localización en lóbulos superiores - Evidencia de crecimiento en estudios de imagen # CLÍNICA Es un cuadro insidioso que no produce síntomas hasta que la enfermedad es avanzada. En aproximadamente el 10 % de los casos, el cáncer pulmonar se diagnostica en pacientes asintomáticos cuando se realiza un Rx de Tórax por otro motivo. ## SIGNOS Y SÍNTOMAS MÁS FRECUENTES 1. \operatorname{Tos}(8-75 %) 2. Dolor Torácico (20-49 %) 3. Disnea ( 3-60 % ) 4. Hemoptisis ( 6-35 %) 5. Astenia ( 0-10 %) 6. Pérdida de peso (0-68 %) 7. Anorexia ( 0-20 %) 8. Acropaquia ( 0-20 %) 9. Fiebre (0-20 %) ## Al diagnóstico: - 20 % enfermedad aislada - 25 % metástasis regionales - 55 % metástasis a distancia 7. Anorexia ( 0-20 % ) 8. Acropaquia ( 0-20 % ) 9. Fiebre (0-20 %) ## SÍNDROMES PARANEOPLÁSICOS ## TUMOR DE PANCOAST Es un tumor del sulcus superior (región apcial torácica) que afecta estructura de la pared torácica apical a nivel de la 1- costilla superior, pero no necesariamente tiene un Sx de Horner o dolor irradiado hacia el brazo, PRESENTA DOLOR DE HOMBRO. Frecuentemente invade el plexo braquial, vasos subclavios o médula. - Asociado a Síndrome de Horne - Ptosis + Miosis + Anhidrosis ## METABÓLICAS  - Hipercalcemia: asociado a metástaisis oseas, asociado a producción ectópica de hormona paratioidea. - Síndrome de Cushing: producción excesiva de corticotropina, con excesos de producicon de cortisol - debilidad muscular perdida de peso hipertensión, hiperglucemia e hipocalemia severa - común en ca celulas pequeñas  # DIAGNÓSTICO Para un diagnóstico preciso y estadificiación se requiere un abordaje completo con el fin de evaluar la extensión de la enfermedad y realizar lo siguiente: General: Histori clínica, exploración física, evaluación de comorbilidades y capacidad funcional. ## Imagen: - Radiografía de tórax: se recomeinda en todoas las sospechas de Ca pulmonar. - Si hay nódulo sospechos (+8 ~mm) \rightarrow TAC de alta resolución. - TAC HELICOIDAL de tórax: se recomienda contrastada y de abdomen en sospecha, independiente de la Rx. - Tomografía por Positrones (PET-CT) de Tórax: Importante marcador diagnóstico y de planificación de Tx. - RMN: recomendada para evaluación quirúrgica de los T4 N1. Laboratorio: BH, Función Rnela, Enzimas Hepáticas y Metabolismo óseo Función Cardio-Pulmonar: EKG, Espirmoetría, Capacidad de Difusión Pulmonar de Monóxido de Carbono. Obtención de Tejido: Broncoscopía, USG Endoscópico Bronquial, Biopsia Guiada por TAC.   PATRÓN metastásico con imagen en suelta de globos con apariencia algodonosa. # TOMA DE BIOPSIA ## CITOLOGÍA DE ESPUTO - Método útil para diagnóstico y no invasivo. - Ante un resultado negativo, se deberá continuar con otras pruebas - Sensibilidad variable dependiendo del tumor y del procesamiento ## BRONCOSCOPIA - Es la prueba reomendada para obtener una muestra diagnóstico por biopsia de cualquier lesión visible. - El uso de técnicas avanzadas (USG endobronquial) debe considerarse en tumores donde los métodos tradicionales han fallado para la obtención de material. ## BIOPSIA POR ASPIRACIÓN CON AGJA FINA GUIADA POR USG - Es la primera elección para el diagnóstico patológico en nódulos sospechosos ## MEDIASTINOSCOPIA - Es la prueba con con el valor predictivo negativo más alto para descartar enfermedad en ganglios - No es necesaria en estadios clínicos tempranos IA, sin crecimiento ganglionar y que en caso de haber hecho PET-CT no exista captación ganglionar mediastínica. - Se indicará si las pruebas menos invasivas no son accesibles, valorables o insatisfactorias. # CANCER PULMONAR DE CELULAS NO PEQUEÑAS ## CARCINOMA ESCAMOSO (EPIDERMOIDE) - Localización - CENTRAL - Asociado Fumar Liberación Hormona PARATIROIDEA  TUMORES DE CELULAS CARCINOIDES / CARCINOMA DE CELULAS LARGAS  PUEDEN CRECER EN CUALQUIER PARTE DEL PARÉNQUIMA # TRATAMIENTO ## Etapa clínica I - Resección quirúrgica - Adyuvancia con QT si hay factores de riesgo - Si N+ - radioterapia ## Etapa Clínica II y III - Quimio-radioterapia - Inmunoterapia ## Etapa Clínica IV - Tratamiento sistémico - Quimioterapia (base platino) - Terapia blanco - Inmunoterapia - Mets en SNC única - radioqx - Mets SNC única - radioterapia, radioqx
Vista previa
Cancelar
Guardar cambios