PDF Processor
Inicio
Editar documento
Editar documento: 7. Cáncer de Mama
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# CÁNCER DE MAMA ## DEFINICIÓN Es una alteración del tejido que se basa en un **crecimiento anormal y desordenado** de las células del epitelio de los conductos o lobulillos mamarios y que tienen la capacidad para **diseminarse**. Es de carácter **multifactorial**, interviniendo diferentes mecanismos **hormonales**, **genéticos** y **factores externos**, tanto **físicos** como **nutricionales**. ## EPIDEMIOLOGÍA - En México es la neoplasia maligna más común - Causa 1^{\circ} de muerte por cáncer en la mujer. ## FACTORES DE RIESGO - BRCA1 y BRCA2 - Antecedente de Cáncer de Mama en familiar de 1er grado (incluyendo hombres) - Historia paterna de dos o más familiares con Cáncer de Mama - Cáncer de Ovario en familiar <50 años - Antecedente familiar de Sarcoma, Cáncer de Endometrio, Cáncer de Tiroides o Cáncer de Colon - Enfermedad mamaria previa - Menopausia tardía (mucho tiempo ovulando) - Menarquia precoz (mucho tiempo ovulando) - Irradiación repetida - Nuliparidad - Primer embarazo tardío (después de los 30 años) - Lactancia corta o artificial - Dieta rica en grasas - Terapia de reemplazo hormonal o anticonceptivos orales - Tabaquismo - Alcoholismo ## FACTORES DE RIESGO EN HOMBRES - Síndrome de Klinefelter - Disfunción Testicular - Cirrosis Hepática - Ginecomastia - Alcoholismo # TAMIZAJE 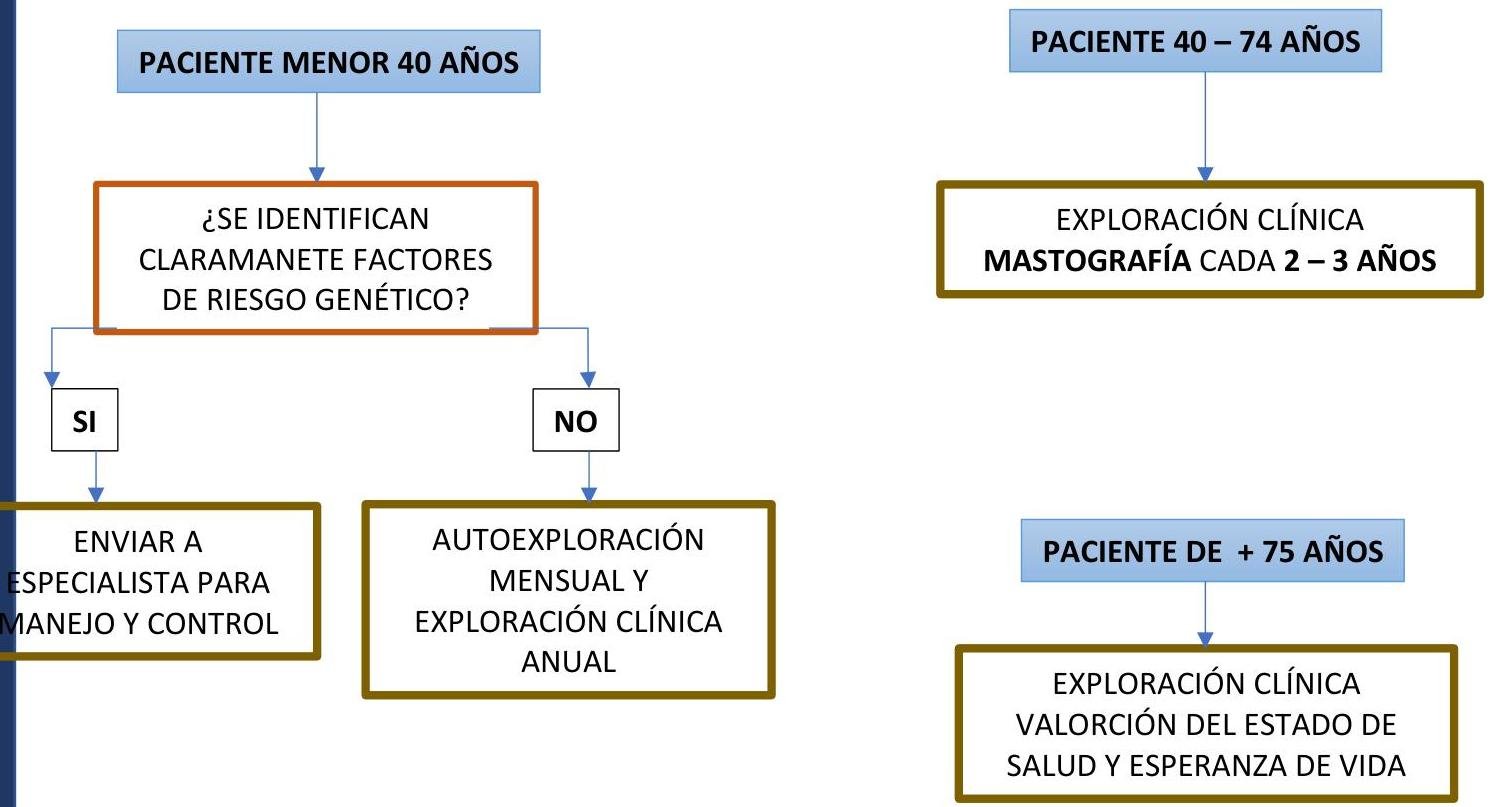 ## MASTOGRAFÍA - Mujeres asintomáticas de 40-49 años con riesgo medio - **ANUAL** - Mujeres asintomáticas de 50 - 74 años - Cada 1-2 años - Mujeres mayores de 74 años - cada 1-2 años si tienen buena salud - Mujeres con ALTO RIESGO para Cáncer de Mama (BRCA1 y BRCA2, familiares) - Iniciar a los 30 años **ANUAL**. (no antes de los 25 años). - Mujeres con antecedente de **radiación** entre los 10-30 años - Iniciar **mastografías** a los 8 años de haber recibido la radiación pero **NUNCA antes de los 25 años**. # CLÍNICA ## INICIAL ## 1. Asintomático 2. **Tumoración palpable** - en un 80% se puede apreciar irregular, dura, no dolorosa, adherida a planos posibles (siendo la primera manifestación clínica) 3. **Eccema**, **secreción de pezón** o **retracción** en el complejo **areola pezón** - aparecerá en un 20% ## ESTADIOS AVANZADOS - Retracción - Ulceración - Edema cutáneo (piel de naranja) - Ganglios linfáticos palpables (indurados, no dolorosos, homolateral, axilar o supraclavicular) - Telorrea sanguinolenta ## METÁSTASIS 1. **Pulmón** 2. **Hueso** 3. **Cerebro** # DIAGNÓSTICO ## MASTOGRAFÍA - Se debe realizar anualmente en mujeres de 40-69 años - Si existe antecedente familiar, se debe iniciar tamizaje 10 años antes. ## ULTRASONIDO Es útil en pacientes: - Menores de 25 años - Mamas densas - Apoyo de tamizaje ## BIOPSIA Se realiza ante la **anormalidad** de los **estudios previos**. Modalidades: - **Aspirado por Aguja Fina** - **Biopsia por Aguja Gruesa** (**Trucut**) - **Guiada por Ultrasonido** - **Estereotáxica** ## OTRAS PRUEBAS - **Biometría Hemática** - **Tiempos de coagulación** - **Química sanguínea** - **Pruebas de función Hepática** - **Fosfatasa Alcalina** - **Receptores estrogénicos y progestacionales** - **HER2/neu** - **Tomografía computarizada** - **Resonancia Magnética** - **Tele de Tórax** # CLASIFICACIÓN BIRADS | BIRADS 0 | **INCOMPLETO** | Necesita una **evaluación adicional de imagen** y **mastografías anteriores** para comparación | | :--: | :--: | :--: | | | | Pruebas adicionales de imagen: - **Ultrasonido** - **Mastografías previas** - **Conos de compresión**, **magnificaciones** o **proyecciones especiales** | | BIRADS 1 | **ESTUDIO NEGATIVO** | Ambas mamas simétricas y no se observan nódulos, distorsiones de la arquitectura ni calcificaciones. | | | | Tamizaje de rutina de acuerdo a **grupos de edad** y **factores de riesgo** | | BIRADS 2 | **ESTUDIO NEGATIVO CON HALLAZGOS BENIGNOS** | Estudio normal pero con descripción de enfermedad benigna: fibroadenomas, calcificaciones de piel, cuerpos extraños, quistes, lipomas. | | | | Tamizaje de rutina de acuerdo a **grupos de edad** y **factores de riesgo** | | BIRADS 3 | **HALLAZGOS PROBABLEMENTE BENIGNOS** | Para ser de esta categoría la **probabilidad de malignidad** debe ser menor al **2%**. No se espera que el **hallazgo benigno** cambie durante el periodo sugerido de **vigilancia** | | | | **Envío a Segundo Nivel** Control **avanzado** a **corto plazo** que consiste en **Mastografía Unilateral a los 6 meses** (solo mama afectada). Si la lesión está estable se realizará **mastografía bilateral en 6 meses** (al año del primer estudio). Si continúa como **BIRADS 3**, continuar con **estudio bilateral en 1 año**. Si después de **2-3 años de estabilidad**, se puede reconsiderar a **BIRADS 2**. | | BIRADS 4 | **HALLAZGOS SOSPECHOSOS DE MALIGNIDAD** | Reservada para casos que no tienen el **aspecto clásico** de **malignidad** pero son suficientemente sospechosas para justificar una **biopsia**. Probabilidad de malignidad entre **3-94%**. 4a: **2-10%**; 4b: **5-10%**; 4c: **50-95%** | | | | **Envío a Segundo Nivel** Valoración de estudios complementarios por **patología**. | | BIRADS 5 | **HALLAZGOS SUGESTIVOS DE MALIGNIDAD** | La **probabilidad de malignidad** es >**95%**. | | | | **Envío a Tercer Nivel** o **Clínica de Mama** Atención **INMEDIATA** **Estudio Histopatológico** | | BIRADS 6 | **BIOPSIA CONOCIDA (MALIGNIDAD CONOCIDA)** | Esta reservada para pacientes con **biopsia positiva de malignidad** (es decir, un estudio realizado después de una biopsia, antes de **extirpación quirúrgica**) | | | | **Manejo en Tercer Nivel** por **especialista en mama**. | # ESTADIFICACIÓN / TRATAMIENTO | TUMOR | | | :--: | :--: | | T1 | Tumor menor de 2 cm | | T2 | Tumor entre 2 y 5 cm | | T3 | Tumor mayor de 5 cm | | T4 | Tumor de **CUALQUIER TAMAÑO**, que se extiende a **pared torácica** | | NÓDULOS | | | N0 | Ganglios axilares no palpables | | N1 | Ganglios axilares móviles del lado del tumor | | N2 | Ganglios axilares fijos en ausencia de **metástasis** (METS) | | N3 | **Metástasis** (METS) a ganglios **supra e infraclaviculares** | | METÁSTASIS | | | M0 | Ausencia de **metástasis** (METS) | | M1 | **Metástasis** (METS) a distancia | | MX | No se pueden evaluar **metástasis** (METS) | | | **Carcinoma Ductal in Situ**: **Cirugía conservadora** + **RT** (**radioterapia**) | | | **Carcinoma Lobulillar in Situ**: **Biopsia Excisional** + **Tamoxifeno** y **vigilancia** | | | **Cirugía Conservadora** + **RT** (**radioterapia**) O **Mastectomía Radical** (ambos con **estadificación axilar** con **ganglio centinela**). **Terapia sistémica** + **Disección Axilar** si el **ganglio es positivo**. | | | | | | ESTADIO IIIA (excepto T3N1MO), ESTADIO IIB y IIIC. Son **tumores irresecables** | | | **QT Neoadyuvante** (**quimioterapia neoadyuvante**). - Si hay respuesta: **Mastectomía Radical**. - Si no hay respuesta: **RT Pre Operatoria** (**radioterapia preoperatoria**) + **Mastectomía Radical**. | | | Considerar **sitios de METS** (**metástasis**), **Receptores hormonales**, **Estadio funcional del paciente**. | # PRONÓSTICO ## FACTORES DE MAL PRONÓSTICO - Número de ganglios afectados: constituye el más importante como elemento pronóstico. - Tamaño tumoral mayor de 2 cm - Edad menor de 35 años - Grado histológico G2 (moderadamente diferenciado) o G3 (poco diferenciado) - Multicentricidad - Invasión vascular o linfática - Actividad aumentada de la angiogénesis - Componente intraductal extenso (alto riesgo de recidiva local en cirugía conservadora) - Márgenes quirúrgicos escasos o afectados - Receptores estrogénicos negativos (**mala respuesta** a la **terapia hormonal**) - Alteración del **oncogén HER2/neu** y del **gen supresor tumoral p53** - Gestación - Cáncer inflamatorio - Comedocarcinoma - Cáncer fijo a pectoral y/o costilla - Infiltración cutánea.
Vista previa
Contenido original (Markdown)
# CÁNCER DE MAMA ## DEFINICIÓN Es una alteración del tejido que se basa en un crecimiento anormal y desordenado de las células del epitelio de los conductos o lobulillos mamarios y que tienen la capacidad para diseminarse. Es de carácter multifactorial, interviniendo diferentes mecanismos hormonales, genéticos y factores externos, tanto físicos como nutricionales. ## EPIDEMIOLOGÍA - En México es la neoplasia maligna más común - Causa 1^{\circ} de muerte por cáncer en la mujer. ## FACTORES DE RIESGO - BRCA1 y BRCA2 - Antecedente de Ca Mama en familiar de 10 grado (incluyendo hombres) - Historia paterna de 2 o más familiares con Ca de Mama - Cáncer de Ovario en familiar <50 años - Antecedente familiar de Sarcoma, Endometrio, Tiroides o Colon - Enfermedad mamaria previa - Menopausia tardía (mucho tiempo ovulando) - Menarquia precoz (mucho tiempo ovulando) - Irradiación repetida - Nuliparidad - Primer embarazo tardío (después de los 30 años) - Lactancia corta o artificial - Dieta rica en grasas - Terapia de reemplazo hormonal o anticonceptivos orales - Tabaquismo - Alcoholismo ## FACTORES DE RIESGO EN HOMBRES - Síndrome de Klinefelter - Disfunción Testicular - Cirrosis Hepática - Ginecomastia - Alcoholismo # TAMIZAJE  ## MASTOGRAFÍA - Mujeres asintomáticas de 40-49 años con riesgo medio - ANUAL - Mujeres asintomáticas de 50 - 74 años - Cada 1 - 2 años - Mujeres mayores de 74 años - cada 1 - 2 años si tienen buena salud - Mujeres con ALTO RIESGO para Ca de Mama (BCRA 1 y 2, familiares) - Inicar a los 30 años ANUAL. (no antes de los 25 años). - Mujeres con antecedente de Radiación entre los 10 - 30 años - Iniciar Matografías a los 8 años de haber recibido la radiación pero NUNCA antes de los 25 años. # CLÍNICA ## INICIAL ## 1. Asintomático 2. Tumoración Palpable - en un 80 % se puede apreciar irregular, dura, no doloroso, adherida a planos posibles (siendo la primer manifestación clínica) 3. Eccema, secreción de pezón o retracción en el complejo areola pezón - aparecerá en un 20 % ## ESTADIOS AVANZADOS - Retracción - Ulceración - Edema cutáneo (piel de naranja) - Ganglios linfáticos palpables (indurados, no doloroso, homolateral, axilar o supraclavicular) - Telorrea snaguinolente ## METÁSTASIS 1. PULMÓN 2. Hueso 3. Cerebro # DIAGNÓSTICO ## MASTOGRAFÍA (MAMOGRAFÍA) - Se debe realizar anualmente en mujeres de 40 - 69 años - Si existe antecedente familiar, se debe iniciar tamizaje 10 años antes. ## ULTRASONIDO Es útil en pacientes: - Menores de 25 años - Mamas densas - Apoyo de tamizaje ## BIOPSIA Se realiza ante la anormalidad de los estudios previos Modalidades: - Aspirado por Aguja Fina - Biopsia por Aguja Gruesa (Trucut) - Guiada por Ultrasonido - Estereotáxica ## OTRAS PRUEBAS - Biometría Hemática - Tiempos de coagulación - Química sanguínea - Pruebas de función Hepática - Fosfatasa Alcalina - Receptores estrogénicos y progestacionales - HER2/neu - Tomografía computarizada - Resonancia Magnética - Tele de Tórax # CLASIFICACIÓN BIRADS | BIRADS 0 | INCOMPLETO Necesita una evaluación de imagen adicional y mastografías anteriores para comparación | Pruebas adicionales de imagen: - Ulstrasonido - Mastografías previas - Conos de compresión, magnificaciones o proyecciones especiales | | :--: | :--: | :--: | | BIRADS 1 | ESTUDIO NEGATIVO Ambas mamas simétricas y no se observan nódulos, distorsiones de la arquitectura ni calcificaciones. | Tamizaje de rutina de acuerdo a grupos etario y factores de riesgo | | BIRADS 2 | ESTUDIO NEGATIVO CON HALLAZGOS BENIGNOS Estudio normal pero con descripción de enfermedad benigna: fibroadenommas, calcificaciones de piel, cuerpo extraños, quistes, lipomas. | Tamizaje de rutina de acuerdo a grupos etario y factores de riesgo | | BIRADS 3 | HALLAZGOS PROBABLMENTE BENIGNOS Para ser de esta categoría la probabilidad de malignidad debe ser menor a 2 %. No se espera que el hallazgo benigno cambie durante el periodo sugerido de vigilancia | Envío a Segundo Nivel Control Avanzado a corto plazo que consiste en Mastografía Unilateral a los 6 meses (solo mama afectada). Si la lesión está estable se realizará mastografía bilateral en 6 meses (al año del primer estudio). Si continúa como BIRADS 3, continuar con estudio bilateral en 1 año. Si después de 2-3 años de estabilidad, se puede reconsiderar a BIRADS 2. | | BIRADS 4 | HALLAZGOS SOSPECHOSOS DE MALIGNIDAD Reservada para casos que no tienen el aspecto clásico de malignidad pero son suficientemente sospechosas para justificar una biopsia. Probabilidad de malignidad entre 3 - 94%. 4a: 2-10%. 4b: 5-10%. 4c: 50-95% | Envío a Segundo Nivel Valor estudios complementarios por patología. | | BIRADS 5 | HALLAZGOS SUGESTIVOS DE MALIGNIDAD La probabilidad de malignidad es +95 %. | Envío a Tercer Nivel o Clínica de Mama Atención INMEDIATA Estudio Histopatológico | | BIRADS 6 | BIOPSIA CONOCIDA (HALIGNIDAD CONOCIDAD) Esta reservada para pacientes con biopsia positiva de malignidad (es decir, un estudio realizado después de una biopsia, antes de extirpación Q x ) | Manejo en Tercer Nivel por especiliasta en mama. | # ESTADIFICACIÓN / TRATAMIENTO | TUMOR | | | :--: | :--: | | T1 | Tumor menor 2 cm | | T2 | Tumor 2-5 ~cm | | T3 | Tumor +5 cm | | T4 | Tumor de CUALQUIER TAMAÑO, que se extiende a pared torácica | | NÓDULOS | | | N0 | Ganglios axilaes no palpables | | N1 | Ganglios axilares móviles del lado del tumor | | N2 | Ganglios axilaes fijos en ausencia de METS | | N3 | METS a ganglios supra e infraclaviculares | | METÁSTASIS | | | M0 | Ausencia de METS | | M1 | METS a distancia | | MX | No se pueden evaluar METS | | | Carcinoma Ductal in Situ Cirugía conservadora + RT | | | Carcinoma Lobulillar in Situ Biopsia Excisional + Tamoxifeno y vigilancia | | | Cirguía Conservadora + RT 0 Mastectomía Radical (ambos con estatificación axilar con ganglio centinela) Terapia sistémica + Disección Axilar si el ganglio es positivo | | | | | ESTADIO IIIA (excpeto T3N1MO) ESTADIO IIB y IIIC | Son tumores irresecables | | | QT Neoadyuvante - Si hay respuesta - Mastectomía Radical - Si no hay respuesta - RT Pre Operatoria + Mastectomía Radical | | | Considerar sitios de METS Receptores hormonales Estadio funcional del paciente | # PRONÓSTICO ## FACTORES DE MAL PRONÓSTICO - Número de ganglios afectados: constituye el más importante como elemento pronóstico. - Tamaño tumoral mayor 2 cm - Edad menor 35 años - Grado histológico G2 (moderadamente diferenciado) o G3 (poco diferenciado) - Multicentricidad - Invasión vascular o linfática - Actividad aumentada de la angiogénesis - Componente intraductal extenso (alto riesog de recidiva local en cirugía conservadora) - Márgenes quirúrgicos escasos o afectos - Receptores estrogénicos negativos (mala respuessta a la terapia hormonal) - Alteración del oncogén C-erB2 y del gen Supresor Tumoral p-53 - Gestación - Cáncer inflamatorio - Comedocarcinoma - Cáncer fijo a pectoral y/o costilla - Infiltración cutánea.
Vista previa
Cancelar
Guardar cambios