PDF Processor
Inicio
Editar documento
Editar documento: Manual Histologia
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
 # Libro CTO de Medicina y Cirugía REPÚBLICA # NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia clínica amplían nuestros conocimientos, son necesarios cambios en los tratamientos y la farmacoterapia. Los editores de esta obra han contrastado sus resultados con fuentes consideradas de confianza, en un esfuerzo por proporcionar información completa y general, de acuerdo con los criterios aceptados en el momento de la publicación. Sin embargo, debido a la posibilidad de que existan errores humanos o se produzcan cambios en las ciencias médicas, ni los editores ni cualquier otra fuente implicada en la preparación o la publicación de esta obra garantizan que la información contenida en la misma sea exacta y completa en todos los aspectos, ni son responsables de los errores u omisiones ni de los resultados derivados del empleo de dicha información. Por ello, se recomienda a los lectores que contrasten dicha información con otras fuentes. Por ejemplo, y en particular, se aconseja revisar el prospecto informativo que acompaña a cada medicamento que deseen administrar, para asegurarse de que la información contenida en este libro es correcta y de que no se han producido modificaciones en la dosis recomendada o en las contraindicaciones para la administración. Esta recomendación resulta de particular importancia en relación con fármacos nuevos o de uso poco frecuente. Los lectores también deben consultar a su propio laboratorio para conocer los valores normales. No está permitida la reproducción total o parcial de este libro, su tratamiento informático, la transmisión de ningún otro formato o por cualquier medio, ya sea electrónico, mecánico, por fotocopia, por registro y otros medios, sin el permiso previo de los titulares del copyright. © CTO EDITORIAL, S.L. 2023 Diseño: CTO Editorial Maquetación: Cañizares Artes Gráficas C/ Albarracín, 34 - 28037 Madrid Tfno.: (0034) 917824330 - Fax: (0034) 917824343 E-mail: ctoeditorial@ctoditorial.com Página Web: www.grupocto.es ISBN Obra completa: 978-84-19338-84-6 ISBN Histología, Anatomía patológica y Histopatología: 978-84-19338-59-4 Depósito Legal: M-4768-2023  # Libro CTO de Medicina y Cirugía Coordinación editorial: Ing. Raúl Díaz Vázquez Dr. Francis Fajardo Martínez Dra. Luiza Pamela Beato González Dra. Aurelia Mayol González Revisora: Dra. Madeline del Rocío Ramírez .  # 1. Evolución del número de preguntas 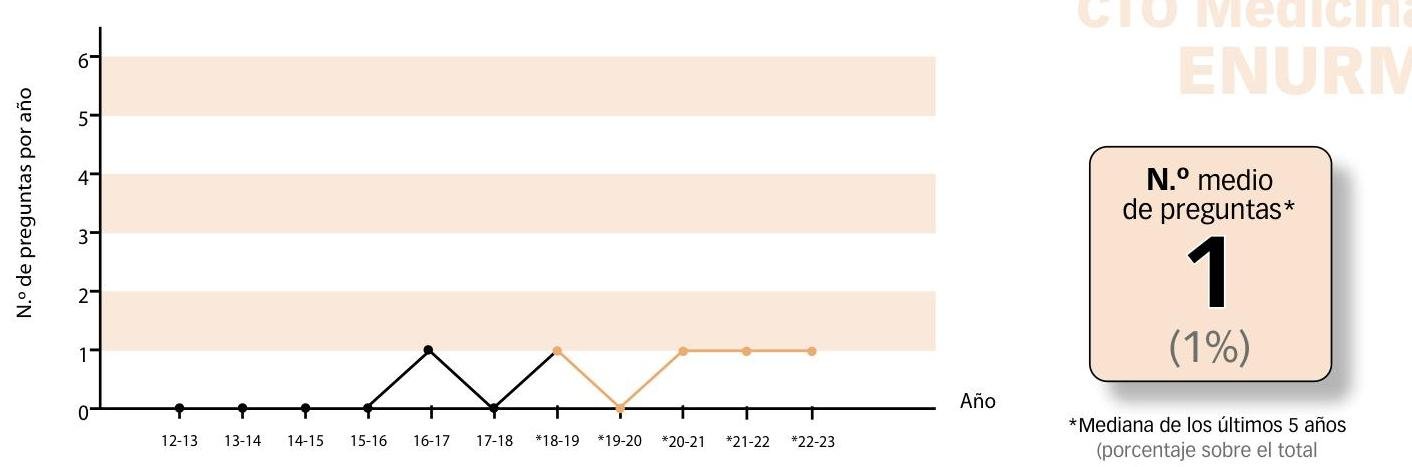 ## 2. Distribución temática de la asignatura | TEXA | TITULO DE TEXA | \begin{gathered} 12 \\ 13 \end{gathered} | \begin{gathered} 14 \\ 15 \end{gathered} | \begin{gathered} 16 \\ 17 \end{gathered} | \begin{gathered} 15 \\ 16 \end{gathered} | \begin{gathered} 16 \\ 17 \end{gathered} | \begin{gathered} 17 \\ 18 \end{gathered} | \begin{gathered} 18 \\ 19 \end{gathered} | \begin{gathered} 18 \\ 20 \end{gathered} | \begin{gathered} 20 \\ 21 \end{gathered} | \begin{gathered} 21 \\ 22 \end{gathered} | \begin{gathered} 22 \\ 23 \end{gathered} | TOTAL | | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | | 9 | Histopatología del aparato digestivo | - | - | - | - | 1 | - | - | - | 1 | - | - | 2 | | 1 | Los tejidos básicos | - | - | - | - | - | - | 1 | - | - | - | - | 1 | | 10 | Histopatología del aparato respiratorio | - | - | - | - | - | - | - | - | - | 1 | - | 1 | | 13 | Histopatología del aparato reproductor femenino | - | - | - | - | - | - | - | - | - | - | 1 | 1 | Aviso: las recomendaciones recogidas en estas hojas son sólo válidas para la preparación del ENURM, con análisis de los exámenes hasta la convocatoria 2023. La orientación del Curso CTO para el ENURM puede cambiar en años sucesivos, y CTO Dominicana SRL no se hace responsable de las consecuencias derivadas de estos cambios respecto a la forma correcta de preparar el examen ENURM. # Índice ## Histología de los tejidos básicos 01. Tejidos básicos ..... 1 1.1. Tejido epitelial ..... 1 1.2. Tejido conectivo ..... 2 1.3. Tejido adiposo ..... 2 1.4. Tejido cartilaginoso ..... 2 1.5. Tejido óseo ..... 2 1.6. Tejido muscular ..... 3 1.7. Tejido y sistema nervioso ..... 3 Anatomía patológica general 02. Lesión y muerte celular ..... 5 2.1. Adaptación y reparación celular ..... 5 03. Inflamación ..... 6 3.1. Lesión por radicales libres ..... 6 3.2. Lesiones virales ..... 6 04. Mecanismos de lesión celular y muerte celular ..... 8 4.1. Edema ..... 8 4.2. Metaplasia y displasia ..... 8 4.3. Necrosis ..... 8 05. Neoplasias ..... 10 5.1. Metástasis ..... 10 ## Histopatología 06. Histopatología de los vasos sanguíneos. ..... 11 6.1. Vasos linfáticos ..... 11 07. Histopatología de la piel ..... 13 7.1. Capas de la piel ..... 13 7.2. Anexos cutáneos ..... 13 08. Histopatología de los órganos linfoides ..... 14 8.1. Ganglios linfáticos ..... 14 8.2. El bazo ..... 14 8.3. Tejido linfoide asociado a mucosas ..... 14 09. Histopatología del aparato digestivo ..... 15 9.1. Capas histológicas del aparato digestivo ..... 15 9.2. Cavidad oral ..... 15 9.3. Esófago ..... 15 9.4. Estomago ..... 16 9.5. Intestino delgado ..... 16 9.6. Intestino grueso ..... 17 9.7. Glándulas anexas al tubo digestivo ..... 17 9.8. Vesícula biliar ..... 18 10. Histopatología del aparato respiratorio ..... 19 10.1. Capas histológicas del aparato respiratorio ..... 19 10.2. Histología alvéolo-capilar. ..... 19 11. Histopatología del aparato urinario ..... 20 11.1. Capas histológicas del aparato urinario ..... 20 11.2. Histología del riñón ..... 20 11.3. Histología de la vejiga urinaria ..... 20 12. Histopatología del aparato reproductor masculino ..... 22 12.1. Testículo ..... 22 12.2. Epidídimo ..... 22 12.3. Glándulas anexas al aparato genital masculino ..... 22 13. Histopatología del aparato reproductor femenino ..... 24 13.1. Ovarios ..... 24 13.2. Trompas uterinas ..... 24 13.3. Útero ..... 24 13.4. Cuello uterino y vagina ..... 25 13.5. Mamas ..... 25 14. Sistema de gradación de tumores (TNM) ..... 26 Conceptos clave ..... 27 Preguntas ENURM 21, 22 y 23 ..... 28 Bibliografía ..... 29 .  # Tejidos básicos ### 1.1. Tejido epitelial El tejido epitelial es el tejido que salvo en raras ocasiones reviste todas las superficies y cavidades del cuerpo humano siendo el aislante entre dos medios de distinta composición. Pero lejos de ser únicamente un film de contención, es un transmisor de señales muy complejo, en el que tienen lugar procesos de difusión e incluso reacciones enzimáticas. Se caracteriza por sus uniones celulares, que además de resistencia confieren funciones especializadas a cada tipo de epitelio. Otra característica es que todo epitelio descansa sobre una membrana basal (MB) de grosor y características variables que lo separan de los tejidos subyacentes. La MB está formada en su mayor parte por colágeno tipo IV. Además, algunas incorporan unas habilidades específicas en su superficie apical que le confieren funciones más avanzadas, como son lo microtúbulos y las microvellosidades. El tejido epitelial deriva principalmente del endodermo y el ectodermo. ## Clasificación Se clasifican en el número de capas: simple o estratificado (y uno intermedio llamado pseudoestratificado). También por el tipo celular: escamoso, cilíndrico y cúbico. Añadiéndoles luego un adjetivo según su función especializada, como por ejemplo "queratinizante" Localización y función. - Escamoso simple: revistiendo cavidades; pulmón, paredes capilares, pericardio, pleura, peritoneo. - Cúbico simple: pequeños conductos con funciones glandulares como túbulos renales, glándulas salivales y pancreáticas. - Cilíndrico simple: superficies de absorción o alta secreción, estómago, intestinos, vesícula biliar. 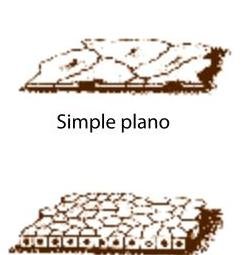 Simple plano  Estratificado cilíndrico - Cilíndrico pseudoestratificado: que en realidad es simple (todas las células apoyan en la MB), típico del epitelio respiratorio (además ciliado). - Escamoso estratificado: muy resistente a la fricción, en boca, faringe, esófago, ano, cuello uterino y vagina. Si incorpora capacidad de crear queratina lo encontramos en la epidermis (piel). - Cúbico estratificado: al igual que el simple recubre conductos excretores, pero en este caso de mayor tamaño también en glándulas como las salivales. Por último comentar un epitelio de características especiales, ese es el transicional, que es exclusivo del aparato urinario de algunos animales superiores, y consta de una gran capacidad de distensión. En cuanto a la disposición de los epitelios al formar glándulas, distinguimos según su forma; las representadas en la Figura 1.1. Según el mecanismo de secreción pueden ser: merocrinas (secretan mediante exóstosis normalmente proteínas, que son la mayoría), apocrinas (expulsan directamente vesículas como lípidos en la mama) y holocrinas (se expulsa la totalidad de la célula, siendo su clásico ejemplo las sebáceas). En atención al material que secretan distinguimos: Serosas (glándulas pancreáticas, parótida), mucosas (glándulas sublinguales), mixtas (glándulas submandibulares), lácteas, sudoríparas y sebáceas. En general, cuando hablamos de glándulas hablamos de glándulas exocrinas, aquéllas que vierten el contenido que secretan a cavidades, conductos o el exterior. No hay que olvidar que existe otro tipo de glándulas con función más compleja que vierten sus productos a la sangre para que éstos actúen a distancia: las endocrinas.  Simple cilíndrico  Estratificado plano  Seudoestratificado cilíndrico  Transicional Figura 1.1. Tipos de epitelio ### 1.2. Tejido conectivo El tejido conectivo o de sostén es un tejido que contrario a servir únicamente de soporte estructural y de relleno, adquiere a lo largo del cuerpo funciones especializadas de vital importancia biológica, a saber: - Proporcionar soporte mecánico. - Almacenamiento del agua: La matriz es un gel que puede hidratarse y ceder agua cuando haya menos volumen sanguíneo. - Almacenamiento de iones. - Almacenamiento de lípidos. - Capacidad metabólica: nutren a los epitelios mediante difusión. - Morfogénesis y diferenciación: actúa sobre tejidos e induce su diferenciación. Su origen es el mesodermo. Los hay más laxos, siendo relleno de cavidades y formas más densas sometidas a tensión como podrían ser los ligamentos. De hecho, desde el punto de vista histológico, el cartílago y el hueso son tejidos conectivos altamente específicos. Todos los tejidos conectivos están compuestos de dos componentes principales: - El primero es la matriz fundamental, que forma la mayor parte del mismo y a su vez se compone de una sustancia fundamental y de fibras. La sustancia fundamental está formada por glucosaminoglucanos (antes llamados mucopolisacáridos) siendo uno de los más extendidos el ác. hialurónico, que unidos con proteínas forman los proteoglucanos. - El segundo componente son las fibras, siendo su principal representante el colágeno, el cual se divide en 19 tipos, siendo los principales: - Tipo 1 (fibroso, en tendones, ligamentos, dermis). - Tipo 2 (cartílago). - Tipo 3 (la reticulina de hígado y tejidos linfoides). - Tipo 4 de membranas basales. - Tipo 7 de anclaje a la misma. Entre estos componentes se distribuyen las células de los distintos tipos de tejidos (fibroblastos, osteocitos, adipocitos, condrocitos), células linfoides y vasos sanguíneos. En todo tejido conectivo del cuerpo hay células del llamado sistema monocelular-fagocítico que llevarán a cabo funciones de defensa y que en distintas partes recibirán distintos nombres: - Monocito: macrófago (histiocito). - Célula de Von Kupffer: en hígado. - Neumonocito III: en pulmón. - Osteoclasto: en tejido óseo. - Microgliocitos: en sistema nervioso central. - Célula de Langerhans: en el epitelio de la piel (epidermis). ### 1.3. Tejido adiposo Este tejido, de estructura histológica simple, se compone de células adiposas, cuya función es la de almacenar y metabolizar las grasas, como en el resto de tejidos conjuntivos encontramos vasos. Ésta se subdivide en grasa blanca (tejido adiposo unilocular), con función de reserva, la que predomina en el adulto; y grasa parda (tejido adiposo multilocular), relacionada con el control térmico en el neonato. Los adipocitos no son proliferativos en la edad adulta, por lo que el aumento de la grasa corporal se debe a la hipertrofia de las células ya existentes en el adulto, no a la hiperplasia. ### 1.4. Tejido cartilaginoso Este tejido, de sostén semirrígido, obtiene su especial consistencia de una agregación de proteoglicanos que se mezclan con proporciones variables de colágeno (predominantemente tipo 2) y fibras elásticas para dar los tres tipos de cartílago: - Cartílago hialino: en tabique nasal, laringe y articulaciones. - Cartílago elástico: en pabellón auditivo, epiglotis y trompas de Eustaquio. - Fibrocartílago: más denso, en discos intervertebrales, meniscos, capsulas articulares y tendones. En cuanto a la nutrición del cartílago, por ser éste uno de los pocos tejidos conectivos avasculares, es por difusión a través de la sustancia intercelular. Entre esta matriz encontramos a las células especializadas: los condrocitos que en una forma precoz inmadura se denominan condroblastos. ### 1.5. Tejido óseo El hueso está formado, al igual que el resto de tejidos conjuntivos, por una matriz (predominantemente de colágeno tipo 1) formada por los osteocitos que se mineraliza gracias al depósito de hidroxiapatita cálcica. Este proceso de mineralización puede tener lugar a partir de un molde de cartílago (osificación encondral) o a partir de un molde mesenquimatoso (osificación intramembranosa) (ENURM, 19-64). En la imagen apreciamos cómo, desde la parte superior donde encontramos cartílago normal, va tomando forma y calcificándose hasta convertirse en hueso trabecular. Entre esta matriz calcificada encontraremos osteocitos y sus precursores los osteoblastos. Y además células fagocitarias denominadas osteoclastos, ya que el hueso está en continua remodelación, pasando por una parte inmadura (no laminar, donde las fibras están desordenadas) a una fase laminar madura. Además distinguimos, según la presión a la que está sometida el hueso, una densidad mayor o menor de trabéculas en la parte interna (hueso trabecular), que se encuentra revestida por un hueso de mayor densidad, el hueso cortical. Mientras que los osteocitos formadores de hueso serán positivos a la fosfatasa alcalina, los osteoclastos lo serán a la fosfatasa ácida, de la que se valen para la resorción ósea. Estas últimas células, las cuales son multinucleadas, estarán repletas de lisosomas donde se acumulará la enzima antes comentada. En el hueso hay una estructura envolvente (el periostio) de función fundamental para la nutrición del hueso, y a partir del cual se van disponiendo las unidades funcionales del hueso, llamadas osteón o sistema de Havers, en la cual las láminas óseas se disponen alrededor de un vaso sanguíneo. ### 1.6. Tejido muscular Todas las células del cuerpo son capaces de realizar algún tipo de movimiento por pequeño que sea, pero si en el cuerpo encontramos unas células motrices por definición, ésas son las musculares. Esto lo logran gracias al desplazamiento de los miofilamentos. Estas células (alargadas y multinucleadas) se agrupan en fascículos rodeadas de células de sostén (endomisio) que a su vez se envuelven de un perimisio formando una fibra muscular que está cubierta de un epimisio. Dentro de la célula muscular encontramos el aparato responsable de que tenga lugar la contracción: la sarcómera. La sarcómera está formada por filamentos gruesos de miosina que se unen paralelamente entre sí a nivel de la línea "M", entre los cuales se deslizan los filamentos finos formados por actina que se unen de igual modo en la línea "Z". Al deslizarse, se acercan las líneas "Z" produciendo un acortamiento de las fibras dependiente de ATP que se traduce en la contracción. El músculo tiene una gran capacidad de hipertrofia que histológicamente es un aumento en el tamaño de las fibras. Por último, es importante diferenciar los principales tipos de músculos: - Músculo estriado: voluntario, se conoce así por la disposición de sus fibras. - Músculo cardíaco: entre medio de los anteriores es el responsable de la contracción rítmica del corazón. - Músculo liso: es el músculo visceral que encontramos por ejemplo en vasos sanguíneos y tubo digestivo, bajo el control autonómico y hormonal. Cabe comentar un tipo celular intermediario entre célula de sostén simple y contráctil, los miofibroblastos presentes en procesos cicatriciales, aproximando los tejidos a la par que secretando colágeno para repararlos. ### 1.7. Tejido y sistema nervioso El tejido nervioso es uno de los más especializados del organismo. Ha de recibir estímulos, procesarlos y emitir señales. Está formado por una red intercomunicada de células llamadas neuronas, las cuales tienen la capacidad de excitabilidad, que supone un cambio en la concentración de iones llamado potencial de acción que dará lugar a la liberación de nuevootransmisores con distintas actividades en la unión interneuronal (la sinapsis). En el sistema nervioso encontramos distintos tipos celulares: - Las neuronas: como principales células funcionales, que las hay de varios tipos. - Las células de la microglia: con diversas funciones (se hablará más delante de los distintos tipos que las integran). El sistema nervioso es uno de los tejidos más especializados y más misteriosos, tanto en su estructura como en su función (Figura 1.2). Permitió a los seres vivos lograr una adaptación eficaz al medio, y lo que no es menos importante, relacionar y coordinar todas las tareas que un organismo requiere para su integridad funcional. El tejido nervioso presenta dos características que lo distinguen del resto: - Excitabilidad: capacidad de reaccionar ante distintos estímulos físicos o químicos. - Conductividad: capacidad de transmitir la excitación provocada hacia distintos puntos. El tejido nervioso posee un parénquima y un estroma, y estas características si bien son de aplicación cuando estudiamos órganos y no tejidos, la aplicamos aquí porque el tejido nervioso tiene propiedades que lo hacen "especial". El tejido nervioso, salvo ocasiones excepcionales, conforma todo el sistema nervioso sin requerir de algún otro tejido básico. Cuando estudiamos al corazón en el aparato cardiocirculatorio, describimos cada una de sus partes y pudimos observar que es un órgano que posee, a modo de ejemplo: epitelio (endocardio), tejido conectivo (subendocardio), tejido muscular (miocardio) y tejido nervioso (fibras internodales). Cuando estudiamos el sistema nervioso, observamos que el SNC está conformado completamente por tejido nervioso y el SNP presenta la misma particularidad a excepción del tejido conectivo que lo auxilia en alguna localización. La división anatómica-funcional del SN la realizamos como nos muestra la Figura 1.2. 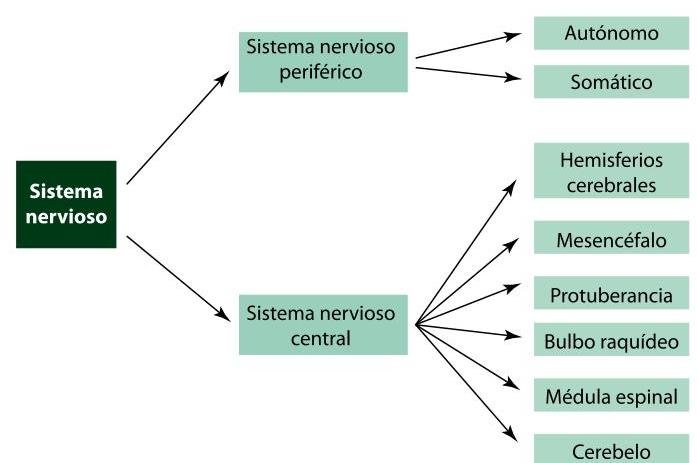 Figura 1.2. Esquema de la estructura del sistema nervioso ## El parénquima del sistema nervioso El SN está dividido en dos partes: un parénquima (neuronas) y un estroma (neuroglia). La neurona es la célula funcional del sistema nervioso. Más allá de los diferentes tipos y variantes morfológicas que existen en el organismo, todas ellas poseen las propiedades de irritabilidad y excitabilidad. Todas ellas cumplen la función central del sistema nervioso, esto es recibir, procesar y conducir diversos estímulos. Las neuronas presentan en su estructura anatómica dos componentes: el soma o cuerpo, y una serie de prolongaciones que parten y se irradian desde él: las dendritas y el axón. Respecto a su forma celular distinguimos varios tipos, como los que recoge la Figura 1.3. 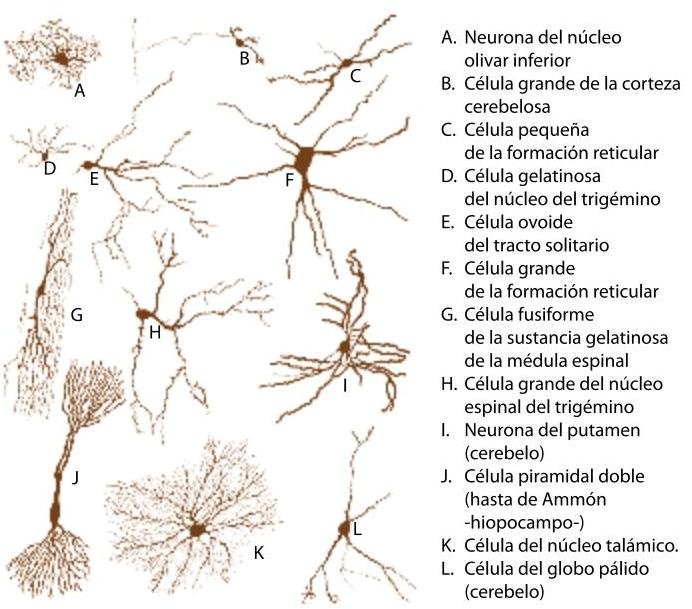 Figura 1.3. Tipos de neuronas En cuanto al estroma o neuroglia: - Astrocitos: las funciones de la astroglía son: sostén, nutrición, buffer espacial de potasio \left(K+\right), formación de tejido cicatricial del SNC, formación del 80% de la barrera hematoencefálica (ésta seleccionará cuáles son las sustancias que ingresarán desde la sangre hacia el líquido extracelular del SNC). - Los oligodendrocitos: este tipo celular consta de un cuerpo esférico en el cual se aloja un núcleo grande y también esférico, y tres o cuatro prolongaciones que parten de él. Dichas prolongaciones forman en su extremo distal una suerte de lengüetas que envuelven enrollándose a tantos axones como prolongaciones haya, es decir que cada prolongación está destinada a formarle una vaina al axón. Esta vaina está compuesta por mielina, la cual se consolida cuando la membrana plasmática de estas prolongaciones queda condensada y empaquetada alrededor del axón. - Las células de Schwann: la mielina del SNP: mediante sucesivos enrollamientos de su citoplasma, envuelve a solamente un pequeño segmento de un solo axón. Entre dos células de Schwann existe un espacio pequeño que deja libre de envoltura al axón. En dicho punto se evidencia a microscopio electrónico un abultamiento del axón, o nudo, causa por la cual fueron denominados por Ranvier como nodos: los nodos de Ranvier. Si bien la mielina tiene por función acelerar la transmisión del impulso nervioso a lo largo del axón, estos espacios, los nodos de Ranvier, permiten una mayor velocidad del mismo, ya que se cumple una transmisión saltatoria entre nodo y nodo. - La microglia: la principal función de los microgliocitos es la de fagocitosis. Este tipo celular es capaz de reconocer y fagocitar sustancias ajenas al SNC y detritus celulares, por ejemplo el caso de las células muertas. Forma parte del sistema fagocítico mononuclear. - Las células ependimarias: recubren las cavidades del SN con líquido cefalorraquídeo incluso en la médula espinal. - Sólo faltaría por comentar las células de sostén ganglionares, anficitos que forman una pequeña cápsula que envuelve a las neuronas a este nivel. ## Tejido nervioso periférico Cuando nos referimos a fibra nerviosa, hacemos alusión a un axón y sus envolturas (Figura 1.4). En el SNC el axón se encuentra envuelto en la mielina proporcionada por los oligodendrocitos. En el SNP los axones no sólo están envueltos por la mielina provista por la célula de Schwann, sino que también se proveen de una envoltura de naturaleza conectiva, específicamente de tejido conectivo laxo. 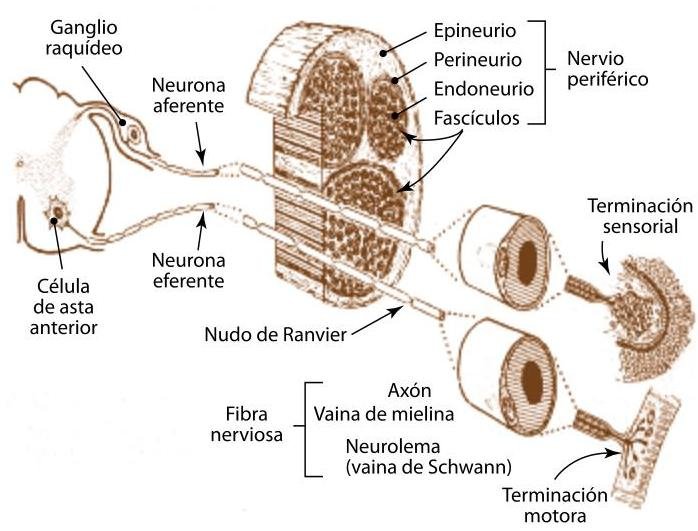 Figura 1.4. Estructura de fibra nerviosa La vaina de tejido conectivo que rodea a cada axón constituyente de un nervio se denomina endoneuro. En los nervios, los axones se encuentran agrupados en paquetes o fascículos, los cuales se hallan separados entre sí por otra envoltura conectiva llamada perineuro. A su vez, todo el nervio se reviste nuevamente de tejido conectivo con adipocitos, conformándose el epineuro, ausente en las ramificaciones más delgadas, en las cuales también se hace difícil la distinción del perineuro. ## Preguntas E NURM - ENURM 18-19, 64  # Lesión y muerte celular La célula es la unidad elemental de la vida, y como tal es un ser independiente, con su propia individualidad y una misión concreta dentro del tejido del que forma parte. Participa activamente en su medio ambiente, adaptando permanentemente su estructura y su función a las exigencias de éste. Dado que la célula tiende a conservar su medio intracelular inalterado (homeostasis), cualquier cambio a su alrededor influirá sobre ella directamente, estimulando el desarrollo de fenómenos de adaptación a la nueva situación. ### 2.1. Adaptación y reparación celular El daño a una célula no siempre culmina con la muerte de ésta. Frecuentemente la célula consigue adaptarse al cambio, modificando su estructura y su función para sobrevivir. Estos mecanismos se conocen con el nombre de adaptaciones celulares. Una célula se hipertrofia cuando aumenta de tamaño para mejorar su capacidad funcional. La hipertrofia es un mecanismo adaptativo frecuente en tejidos que no son capaces de dividirse, como el músculo estriado. La atrofia, por el contrario, consiste en una disminución del tamaño celular, muchas veces secundaria a la reducción de la demanda funcional. Podemos entender este proceso como una reprogramación, una reestructuración no irreversible, de las actividades de la célula para facilitar su propia supervivencia frente a los nuevos estímulos que recibe del medio externo. Aunque también puede deberse a envejecimiento, hipoxia o malnutrición. Se trata de un proceso activo, como todas las adaptaciones celulares (ENURM, 08-6). Se denomina hiperplasia a un incremento controlado del número de células (no del tamaño). Por ejemplo, tras una resección hepática parcial, los hepatocitos se dividen hasta restaurar el peso inicial del hígado. Hipertrofia e hiperplasia están estrechamente relacionadas y no son procesos excluyentes, ya que con frecuencia incluso suceden simultáneamente. En nuestro organismo, algunas células tienen mayor facilidad que otras para la hiperplasia: enterocitos, hepatocitos, o fibroblastos son, entre otros, aquellos que pueden realizar este proceso con más rapidez. En cuanto a los mecanismos de reparación celular tras una agresión, como hemos visto no todos los tejidos tienen capacidad de ser reparados, de hecho es una característica propia de epitelios y tejidos conectivos, en sus distintas variables. Los dos mecanismos que actúan paralelamente en la curación de una herida: - Regeneración del epitelio, que comienza el segundo día a partir de las células basales de la epidermis de los bordes de la herida y avanza hacia el centro de la misma. - Regeneración del tejido conectivo, mediante la aparición de tejido de granulación. Preguntas ENURM - ENURM 07-08, 6  # Inflamación La inflamación es un proceso defensivo-reparador que aparece solamente en tejidos conectivos vascularizados. Clínicamente se manifiesta por signos focales: calor, dolor, rubor y tumor (los describió Celso en el año 10 d. C.), así como por una disminución de la función tisular. - En su forma aguda (minutos a días), en una respuesta vascular inmediata con exudación-edema y acumulación de leucocitos polimorfonucleares que destruyen principalmente bacterias, y son las primeras células que llegan al foco inflamatorio. Son, por tanto, muyinespecíficas. Mientras que los macrófagos son los fagocitos por excelencia. Aparecen en inflamaciones agudas y crónicas, en todos los tejidos, y a menudo con nombres propios (microglía en SNC, células de Kuppfer en el hígado). Destruyen eficazmente virus y bacterias intracelulares (Figura 3.1). Los eosinófilos predominan en reacciones por hipersensibilidad tipo I y en infecciones por protozoos. Los linfocitos participan en fases tardías de la inflamación, y tienden a acumularse en torno a los vasos. Son frecuentes en infecciones virales y granulomatosas, así como en enfermedades autoinmunes. 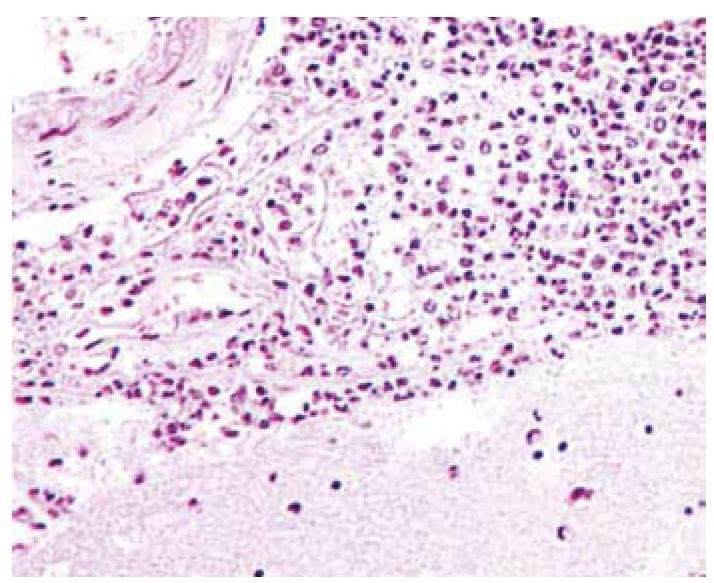 Figura 3.1. . Meningitis neumocócica (inflamación aguda purulenta con abundante infiltrado de leucocitos polimorfonucleares) - La inflamación crónica (días a años), es una respuesta tardía y específica en la que predominan los fenómenos celulares (infiltración por mononucleares) y los fenómenos proliferativos (fibrosis y neovasos). Cabe recordar un tipo específico de inflamación crónica como es la inflamación granulomatosa que es propia de unos pocos agentes con antígenos especiales. Estos antígenos, una vez fagocitados por un macrófago, sobreviven a la destrucción lisosómica, de modo que el macrófago se ve obligado a transformarse en una célula muy resistente, la célula epitelioide, que se agrupa con otras en una empalizada que intenta retener al agresor aunque no sea posible su destrucción y eliminación. ### 3.1. Lesión por radicales libres Los radicales libres son moléculas con un solo electrón en su orbital externo que al contacto con los tejidos inician un proceso de reacciones autolíticas. Éstos proceden de las reacciones endógenas, de las radiaciones ionizantes y del metabolismo de sustancias químicas. Los de mayor relevancia son de O_{2} y de C , y el principal destino de su daño celular son: los lípidos de membrana, las proteínas, y el ADN del núcleo. El daño que pueden realizar estas moléculas es limitado ya que tienden por sí mismas a la descomposición. Para evitar el daño de estas sustancias, el cuerpo dispone de unas enzimas inactivadoras como son la catalasa y la superoxidodimutasa. Mediante una dieta rica en antioxidantes también podemos bloquear la producción de radicales libres. Hablamos de la ingesta de vitaminas liposolubles como A y E o hidrosolubles como el ácido ascórbico. También intervienen en la defensa contra estos agentes, proteínas con capacidad para transportar y retener metales que, de encontrarse no unidos, poseerían alta tendencia a generar radicales libres. Un ejemplo de la importancia de estas proteínas es la enfermedad de Wilson, en la cual el cobre es incapaz de unirse a la proteína ceruloplasmina, acumulándose y dañando órganos como hígado, cerebro o riñón. ### 3.2. Lesiones virales Los virus son parásitos intracelulares obligados, las consecuencias de la infección va desde la destrucción rápida, integración al genoma celular o la transformación neoplásica de las células infectadas. Los virus producen un efecto citopálico sobre la célula: la muerte celular y liberación de nuevos virus con capacidad infectante. Puede estimular la aparición de inclusiones, las cuales pueden orientar hacia el tipo de virus infectante. Algunas intranucleares (como los cuerpos de Cowdry tipo A, estructuras eosinofílicas intranucleares propias de la infección por virus herpes), otras intracitoplasmáticas (viruela, cuerpos de Negri, inclusiones eosinofílicas de la nucleocápside características del virus de la rabia) o incluso mixtas (citomegalovirus, donde las inclusiones nucleares confieren a la célula apariencia de ojo de búho). Otros virus por su parte no producen lisis celular, se produce una integración y transformación celular hasta convertirse en una célula neoplásica y se produce la propagación y aparición de neoplasias, ejemplo, PVH, hepatitis B. El daño celular aparece cuando se sobrepasa la capacidad adaptativa de la célula. La intensidad del daño varía en función del tipo de célula agredida y de su adaptabilidad, así como de la agresividad del agente nocivo y del tiempo de actuación del mismo. ## Preguntas E NURM - No hay preguntas ENURM representativas  # 04 Mecanismos de lesión celular y muerte celular Cuando la agresión celular supera a la capacidad de adaptación de la célula se produce el daño celular, que puede ser reversible o irreversible, conduciendo en este último caso a la muerte de la célula. La maquinaria intracelular tiene 4 puntos muy vulnerables, y el hallazgo de signos claros de lesión en ellos indica que el daño celular es irreversible (muerte celular): - La aparición de grandes densidades en las mitocondrias es el signo más precoz e inminente de muerte celular, ya que refleja un daño en la maquinaria celular para la respiración aeróbica. - La retracción y condensación del núcleo -picnosis-, su disolución -cariolisis- o su fragmentación -cariorrexis-, objetivan la destrucción del aparato genético celular. - La lisis del retículo endoplásmico refleja la incapacidad para la síntesis proteica. - La pérdida de la integridad de la membrana celular es, tal vez, el factor más importante en la patogenia de la lesión celular irreversible. Se observa rotura de la membrana y aparición de figuras de mielina que, junto con las alteraciones nucleares descritas, constituyen los signos morfológicos de muerte celular más fiables para el patólogo. Asimismo, la rotura de la membrana de los lisosomas produce autolisis de la célula por liberación de las enzimas lisosomales. No todos los cambios celulares que pueden ser observados traducen la muerte de la célula. Hay también cambios celulares que reflejan un daño activo a la célula pero reversible como la tumefacción o degeneración hidrópica, condensación de la cromatina... ### 4.1. Edema Consiste en el aumento de líquido en el espacio intersticial. El edema inflamatorio se debe a un aumento de la permeabilidad vascular local y es un exudado rico en proteínas y con una densidad alta. El edema hemodinámico o no inflamatorio es un trasudado, con escasas proteínas y coloides, y densidad menor que el anterior. Suele deberse a causas sistémicas, entre ellas: - Aumento de la presión hidrostática de la sangre, como en la insuficiencia cardíaca congestiva. - Disminución de la presión oncótica del plasma, por ejemplo en el síndrome nefrótico o la cirrosis. - Obstrucción del drenaje linfático. ### 4.2. Metaplasia y displasia El término metaplasia se utiliza para describir la sustitución de células de un tejido adulto por células de otro tejido adulto diferente, que generalmente pertenece a la misma hoja blastodérmica. Un buen ejemplo es la metaplasia escamosa que aparece en los bronquios de los fumadores, donde el epitelio columnar ciliado es reemplazado por epitelio escamoso poliestratificado. Otro ejemplo sería el esófago de Barret, caracterizado por el reemplazamiento de epitelio escamoso por epitelio columnar de tipo intestinal en el esófago distal, como consecuencia del daño repetido a la mucosa del tercio distal del esófago atribuible al reflujo. El cérvix de la mujer también sufre un fenómeno de metaplasia a partir de la pubertad, cuando el epitelio cilíndrico de la parte inferior del conducto cervical se evierte hacia el exocérvix. Expuesto al entorno vaginal de bajo pH , se produce el cambio del epitelio cilíndrico por epitelio escamoso metaplásico neoformado. Aunque suele ser una respuesta adaptativa, la metaplasia es un "arma de doble filo", ya que el nuevo tejido tiene más riesgo de transformación maligna posterior (en nuestro ejemplo, el nuevo epitelio escamoso no produce moco protector así que es muy vulnerable al daño y a la degeneración maligna). Es importante recordar que toda metaplasia, aunque patológica, es una lesión reversible. La displasia consiste en una proliferación celular desordenada, la aparición de un defecto bien sobre un tejido primario o más frecuentemente sobre una metaplasia previa pero no neoplásica. En ella se observan alteraciones celulares y arquitecturales. Las células muestran diferentes tamaños y formas (pleomorfismo) y signos claros de desdiferenciación, como hipercromatismo nuclear y aumento del índice núcleo/citoplasma, características que ya nos hablan de premalignidad. De hecho, no resulta fácil marcar la delimitación clara entre grados avanzados de displasia y cáncer. Tres de los procesos de adaptación celular descritos pueden ser preneoplásicos: hiperplasia, metaplasia y displasia. ### 4.3. Necrosis Un daño suficientemente intenso o mantenido puede conducir a la muerte de la célula. La célula comienza a sufrir alteraciones estructurales que son el reflejo de un proceso combinado de digestión enzimática y desnaturalización proteica que culmina con la rotura de la membrana celular, el vertido del contenido citoplásmico al exterior y la subsiguiente activación de un proceso inflamatorio que permitirá la liquidación de los restos celulares por los fagocitos. Este proceso se conoce como necrosis celular. Existen varias formas de necrosis celular, en función del tipo de tejido afectado y de la etiología del daño celular: - Necrosis coagulativa. Es la forma de necrosis típica de la isquemia de los órganos sólidos (corazón, bazo, riñón), excepto el cerebro. En esta forma de necrosis predomina la desnaturalización proteica sobre la digestión enzimática, por lo que al microscopio se observan células como "momificadas", con escasas alteraciones estructurales (eosinofilia, desaparición del núcleo, difuminación de las organelas), debido a que la desnaturalización de las proteínas inactiva también a las enzimas proteolíticas impidiendo la digestión enzimática, y a que las membranas celulares se han estabilizado. - Necrosis licuefactiva. Es característica de la isquemia cerebral y de las inflamaciones purulentas en cualquier tejido. Se produce cuando predomina la digestión enzimática sobre la desnaturalización de las proteínas, debido a la rotura de las membranas lisosomales y la liberación secundaria de las enzimas proteolíticas, que conduce a la digestión de los elementos celulares, que se "licúan". - Necrosis caseosa. Es un subtipo de necrosis coagulativa en la que se deposita una masa de restos lipídicos complejos desestructurados en el seno de un tejido que sufre inflamación granulomatosa. Macroscópicamente tiene un aspecto semejante al queso, de donde deriva su nombre, y es característica de la tuberculosis pero no exclusiva. - Necrosis grasa. La necrosis grasa consiste en la saponificación de la grasa de los tejidos secundaria a la liberación de enzimas pancreáticos (pancreatitis) o a traumatismos (mamario por ejemplo), con depósito de sales de calcio que le dan un aspecto macroscópico de "tiza". - Necrosis fibrinoide. Esta forma de necrosis traduce una reacción inflamatoria agresiva en la que se destruye la pared de los vasos y se deposita fibrina. Suele afectar a vasos de pequeño calibre, como arteriolas, en enfermedades autoinmunes con depósito de inmunocomplejos (LES, PAN) o en otros procesos como HTA maligna. (p. ej. preeclampsia) Se demuestra encontrando en la biopsia de estas estructuras el depósito de fibrina (entre otras proteínas) a lo largo de toda la pared vascular, como un material eosinofílico y amorfo. Debe necesariamente recurrirse al microscopio para identificar y reconocer esta entidad. ## Preguntas ENURM - No hay preguntas ENURM representativas  Neoplasia significa "nuevo crecimiento" y se refiere al crecimiento no regulado, en relación con el tejido sano, de células que pueden ser benignas o malignas. El termino tumor, que en origen era usado para designar el crecimiento o tumefacción de un área, en la actualidad se reserva principalmente para las neoplasias benignas, aunque en algunas instancias aun se usa para las neoplasias malignas. Los tumores benignos son aquellos que, en general tiene aspecto macroscópico y microscópico benigno, es localizado, no da metástasis y puede resolverse con la extirpación quirúrgica local. Se designan agregando el sufijo -oma al nombre del tipo celular del que provienen. | Ejemplos de nomenclatura de tumores benignos | | | --- | --- | | Fibroma | Neoplasia mesénquimal benigna derivada de tejido conectivo | | Lipoma | Neoplasia mesénquimal benigna frecuente, que puede aparecer en todo el cuerpo y deriva de tejido adiposo | | Adenoma | Neoplasia epitelial benigna derivada de glándulas | Tabla 5.1. Ejemplos de nomenclatura de tumores benignos Los tumores malignos se denominan comúnmente como "cáncer", tienen como característica la capacidad de invadir y destruir las estructuras adyacentes a su lugar de origen, capacidad de propagarse o metastatizar a sitios remotos y apariencia macroscópica y microscópica variable pero generalmente anaplasica. Se nombran agregando si son originados de tejido conectivo el sufijo sarcoma y los que surgen de células epiteliales carcinomas. | Ejemplos de nomenclatura de tumores malignos | | | --- | --- | | Fibrosarcoma | Neoplasia mesénquimal maligna derivada de tejido conectivo | | Liposarcoma | Neoplasia mesénquimal maligna que deriva de tejido adiposo | | Adenocarcinoma | Neoplasia epitelial maligna derivada de glándulas | Tabla 5.2. Ejemplos de nomenclatura de tumores malignos Es importante tener presente que en todas las reglas hay excepciones, notable es el caso de los linfomas que siendo neoplasias malignas derivadas de los linfocitos conservan el sufijo oma. El concepto de diferenciación y anaplasia se refiere a la semejanza que conserva el tejido neoplásico en relación al tejido del que surgieron las células que lo conforman, esto se refiere a que tan parecidas morfológicamente y funcionalmente son las células neoplásicas a su contraparte normal. En general, los tumores benignos conservan la diferenciación y carecen de características anaplasicas mientras que los tumores malignos son variables tanto en su grado de diferenciación como a la anaplasia que presentan. ### 5.1. Metástasis Se define como la capacidad que tienen las células neoplásicas de diseminarse a regiones distantes del lugar donde se originaron. Dentro de las vías de propagación se encuentran: - La siembra de cavidades y superficies corporales - La diseminación linfática - La diseminación hematógena Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología de los vasos sanguíneos El sistema circulatorio está formado por dos componentes separados pero relacionados: - Sistema cardiovascular: transporta sangre en ambas direcciones entre el corazón y los tejidos. - Sistema vascular linfático: su función consiste en reunir linfa, el exceso de líquido extracelular y llevarla de nuevo al sistema cardiovascular, en un solo sentido. En cuanto a la histología, por lo general las arterias tienen paredes más gruesas y son de diámetro más pequeño que sus equivalentes venosos. Las paredes de los vasos sanguíneos están compuestas por tres capas: - Túnica íntima. Compuesta por epitelio escamoso simple y tejido conectivo subendotelial. Debajo de ésta se encuentra una lámina elástica interna (en vasos musculares desarrollados). - Túnica media. Por lo general, es la capa más gruesa de la pared del vaso (ENURM, 08-11-AT). Compuesta de capas de músculo liso dispuestas de manera helicoidal. Las arterias musculares grandes tienen una lámina elástica externa. En los capilares y vénulas postcapilares se reemplaza por pericitos. - Túnica adventicia. Es la capa más externa de la pared del vaso, se funde con el tejido conectivo circundante. Aquí encontramos la vasa vasorum (vasos para la propia irrigación de la pared de los vasos) al igual que los nervios que mediante el sistema autónomo controla la contracción y dilatación de los vasos. El lecho arterial desde su salida del corazón va pasando de vasos de mayor calibre (arterias elásticas) a unos intermedios (arterias musculares) hasta dar las arteriolas, con un componente elástico sucesivamente menor, aumentando su proporción muscular, ya que cuanto más lejos, menor es el impulso cardíaco. Las grandes arterias (aorta, pulmonar, subclavias, etc.) contienen gran cantidad de fibras elásticas y por ser ésta su característica más saliente se denominan arterias elásticas. A medida que se van ramificando en arterias más pequeñas, van predominando las células musculares lisas en las paredes vasculares, por lo cual toman éstas la denominación de arterias musculares. Además de las tres capas o túnicas referidas, es característico en las arterias que una membrana constituida por paquetes de fibras elásticas: se interponga entre la túnica íntima y la túnica media. Ésta es la lámina elástica interna. Una membrana similar, aunque generalmente menos definida, limita la túnica media de la túnica adventicia, ésta es la lámina elástica externa. Después encontramos los capilares, los cuales están compuestos por una capa de células endoteliales y son los vasos sanguíneos más pequeños. Éstos se clasifican en: - Continuos: no tienen poros, ni fenestras en sus paredes. Se encuentran en tejido muscular, nervioso y conectivo. - Fenestrados: poseen poros (fenestras) en sus paredes que están recubiertos por diafragmas en poros. - Sinusoidales: pueden tener células endoteliales y lámina basal discontinuas e incluyen muchas fenestras grandes sin diafragmas, lo cual aumenta el intercambio entre la sangre y el tejido. Rodeando a los capilares hay unas células denominadas pericitos con funciones de vasoconstricción y sostén. A continuación encontramos las venas, que son vasos que regresan sangre al corazón. Éstas se clasifican en tres grupos con base en su diámetro y el grosor de la pared: pequeñas, medianas (menos de 1 cm ) y grandes (venas cavas, pulmonares, renales, ácigos, yugulares internas e ilíacas). Entre las características de las venas encontramos que éstas tienen válvulas para evitar el retorno venoso a favor de la gravedad. Además, al estar sometidas a menor presión, tienen una capa muscular más delgada que las arterias, ya que la musculatura periférica será el motor que al comprimirlas empuja la sangre hacia arriba. En cuanto al sistema linfático, éste comparte más características con el venoso que con el arterial, siendo peculiar en ellos la alta presencia de células linfoides en su luz. Las principales diferencias entre los vasos arteriales y venosos: - Las arterias presentan sus núcleos paralelos al eje longitudinal del vaso y se ven redondos. Su luz es redondeada, a veces estrellada. En general, "poseen más pared que luz". Tienen una túnica media muy desarrollada. - Las venas presentan núcleos perpendiculares al eje mayor, se ven alargados. De luz habitualmente oval. Al contrario que las arterias "poseen más luz que pared". Tienen una adventicia muy desarrollada. ### 6.1. Vasos linfáticos El sistema linfático transporta linfa, que es un ultrafiltrado plasmático con proteínas que recoge del tejido conectivo. Tiene por función llevar elementos del sistema inmune, lípidos y otras macromoléculas. Está formado por una red de capilares linfáticos, vasos colectores, ganglios linfáticos y dos grandes troncos linfáticos (conducto torácico y la gran vena linfática). Los capilares linfáticos se encuentran en la mayoría de los tejidos en íntima relación con los vasos de la microcirculación. Poseen endotelio similar al de los capilares sanguíneos y carecen de MB. Se diferencian de los capilares sanguíneos por no poseer perícitos. Los vasos colectores poseen tres capas (igual que los vasos sanguíneos): íntima, media y adventicia. Mantienen los repliegues de endotelio, que forma válvulas como las que se observa en la imagen dando mayor semejanza a venas. | Tumores benignos y malignos comunes originados de vasos sanguíneos | | | :-- | :-- | | Hemangioma | Neoplasia benigna derivada de vasos sanguíneos de pequeño calibre, usualmente bien delimitada | | Linfangioma | Neoplasia o malformación benigna de vasos linfáticos | | Angiosarcoma | Neoplasia maligna derivada de vasos sanguíneos de pequeño calibre | Tabla 6.1. Tumores benignos y malignos comunes originados de vasos sanguíneos  # Histopatología de la piel ### 7.1. Capas de la piel La piel es un órgano del cuerpo que más allá de ser un simple aislante es un órgano funcional con múltiples funciones como: - Protección (de la deshidratación, de los rayos UV, de los microorganismos). - Es el mayor órgano sensorial del cuerpo. - Es un elemento fundamental en la termorregulación. - Por último, aunque más limitadas, posee funciones metabólicas como las síntesis de vitamina D y el acúmulo de lípidos en el tejido celular subcutáneo. La piel consta de tres capas principales: - La epidermis: epitelio escamoso estratificado queratinizado, que varía su grosor siendo máximo en la planta de los pies. Se compone de 5 estratos: Basal: células cúbicas en mitosis que serán el recambio de estratos superiores y entre las cuales encontramos los melanocitos que crean la melanina que depositan en los estratos inferiores. Capa translúcida. Espinoso: células grandes poliédricas con síntesis proteica. En este estrato encontramos las células de Langerhans, del complejo mononuclear-fagocítico que funcionan ante todo como presentadoras de antígenos. Granuloso: como su nombre indica están cargadas de gránulos de queratohialina. Córneo: células muertas en un mar de queratina. - La dermis: tejido fibroelástico conectivo, que lanza papilas dérmicas a la epidermis entre las cuales se sitúan las crestas interpapilares de epidermis. Distinguimos una dermis superficial o papilar y una dermis profunda reticular, más resistente. A este nivel encontramos las glándulas sebáceas y los músculos erectores vellosos. - La hipodermis: tejido adiposo entre el cual se reparten las glándulas sudoríparas merocrinas (directamente a la superficie) y los folículos pilosos y las glándulas sudoríparas apocrinas (drenan a los folículos pilosos). ### 7.2. Anexos cutáneos Ya se ha comentado a qué niveles encontramos los principales anejos cutáneos: - Pelos: son estructuras de queratina rodeadas de colágeno que crecen por expansión terminal en el folículo. A través del músculoerector y mediado por el simpático responde a estímulos erizando el pelo. - Glándulas sebáceas: a cada folículo piloso se le asocia una glándula sebácea que secreta un agente impermeabilizante. En algunas partes del cuerpo como pezones, labios, vulva, secretan mediante un conducto directamente a la superficie. - Glándulas sudoríparas: la mayoría son tubulares simples, son las glándulas merocrinas, distribuidas por todo el cuerpo. Mientras que en zonas concretas como axilas y región genital encontramos glándulas apocrinas que drenan a folículos pilosos. | Tumores frecuentes en la piel | | | :-- | :-- | | Melanoma | Neoplasia maligna que surge de los melanocitos de la piel y mucosas. | | Carcinoma basocelular | Neoplasia maligna frecuente, de buen pronóstico general que surge de las células del epitelio interfolicular o folicular de la epidermis. | | Carcinoma epidermoides | Neoplasia maligna derivada de los queratinocitos epidérmicos que puede presentar diversos grados de diferenciación. | Tabla 7.1. Tumores frecuentes en la piel ## Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología de los organos linfoides ### 8.1. Ganglios linfáticos Los ganglios linfáticos son pequeños órganos que se disponen en cadenas a lo largo del trayecto de los vasos linfáticos formando estaciones en ciertas partes del cuerpo. Cuando los vasos linfáticos aferentes se acercan al ganglio originan numerosas ramas que ingresan a él por distintos sitios de su superficie convexa. Los vasos linfáticos eferentes (en menor número que los aferentes) abandonan el ganglio por el hilio, pequeña depresión en su parte central. Como el resto de órganos, constan de un armazón conectivo en cuyo interior encontramos millones de células linfoides (linfocitos, células plasmáticas y macrófagos) entre las que discurren senos linfáticos. En el ganglio distinguimos una zona cortical externa densamente teñida y una médula interna más pálida. Los vasos linfáticos aferentes perforan la cápsula y se abren paso por el parénquima cortical. El aspecto compacto se debe a los pocos senos y a su pequeño diámetro. Éstos continúan por la médula con el nombre de senos medulares que son anchos y tortuosos e irregulares, y se ramifican y anastomosan en numerosos cordones medulares que salen por el hilio. Los centros germinales se localizan en la periferia del ganglio, y en conjunto forman la corteza superficial, mientras que la corteza profunda, está constituido por tejido linfoideo difuso. No hay una frontera precisa entre ambas, y esta última se continúa con los cordones medulares. En la corteza profunda las células están agregadas más laxamente que en la corteza externa, predominando linfocitos pequeños, mientras que macrófagos y plasmocitos solamente se hallan ocasionalmente. Por su parte, los cordones medulares están formados por agregaciones de tejido linfoideo organizados en torno a vasos sanguíneos pequeños. Los cordones se ramifican y anastomosan entre ellos. Cerca del hilio forman lazos o terminan de modo ciego. Están formados por una rica red de fibras reticulares y de células reticulares, que encierran linfocitos pequeños, plasmocitos y macrófagos. Pueden contener neutrófilos (leucocitos polimorfonucleares) y eritrocitos, en número variable, pero igualmente en escasa cantidad. La sangre ingresa al ganglio por el hilio y llega a la corteza, donde se distribuye en plexos capilares por el parénquima cortical difuso, y alrededor de los nódulos o folículos. Estos folículos se dividen en primarios y secundarios dependiendo si han estado o no en contacto con un antígeno, ya que en estos folículos es donde se multiplican los linfocitos B. ### 8.2. El bazo El bazo es un órgano abdominal que funciona como un complejo filtro interpuesto en el torrente sanguíneo. Su función es la de depurar la sangre de partículas antigénicas y células viejas o anormales. Es un órgano con gran cantidad de tejido linfoideo y vasos sanguíneos especiales que permiten que la sangre circulante se ponga en contacto con numerosos macrófagos. ## Consta de: - Una cápsula. - Una zona de médula roja oscura, y sobre ella unas zonas nodulares blancas. Histológicamente, se define a la zona roja oscura como pulpa roja, y a la zona blanca como pulpa blanca. La pulpa blanca está representada por el tejido linfoide que se agrupa circunferencialmente a las arterias, formándoles una vaina, las vainas linfoides periarteriales, las cuales poseen linfocitos y algunos macrófagos con células plasmáticas. La pulpa roja está formada por una red de vasos llamados senos que poseen una disposición tortuosa que se ramifican y anastomosan entre sí. El color de la pulpa roja se debe a la abundancia de eritrocitos que llenan la luz de los senos e infiltran a los cordones (que reciben el nombre de cordones de Billroth). Entre las dos pulpas existe una región de transición que se llama zona marginal. ### 8.3. Tejido linfoide asociado a mucosas A lo largo del tracto gastrointestinal encontramos un tejido linfoide denominado por el acrónimo anglosajón MALT. Contiene células T, B y células presentadoras de antígenos. A distintos niveles tiene distintas formas y recibe distintos nombres. En el paladar y faringe recibe el nombre de anillo de Waldeyer, que está integrado por las principales amígdalas. A nivel del intestino grueso encontramos protruyendo hacia la luz las denominadas placas de Peyer, con células especializadas en captar antígenos y desarrollar una respuesta específica mediada ocasionalmente por \lg A. Sin embargo, la mayor parte de este sistema son pequeños acúmulos variables innominados a lo largo del tubo digestivo constituyendo el órgano linfoide de mayor volumen del cuerpo.  # Histopatología del aparato digestivo ### 9.1. Capas histológicas del aparato digestivo (ENURM, 17-18) El aparato digestivo comprende el tracto o tubo digestivo y sus glándulas anexas. El tracto digestivo es una estructura tubular de aproximadamente 9 metros de largo, que se extiende desde la boca hasta el ano. Por este tubo se transportan los componentes alimenticios mientras se va produciendo la digestión mecánica y química para la posterior absorción de los productos necesarios para el organismo. El tubo digestivo está compuesto por los siguientes órganos: boca, faringe, esófago, estómago, duodeno y yeyuno-íleon (intestino delgado), colon ascendente, transverso, descendente y sigmoides, recto y ano (intestino grueso). ### 9.2. Cavidad oral La boca es la primera sección del tracto digestivo y actúa además como primera porción de las vías aéreas. Está revestida en su gran proporción por un epitelio plano estratificado o escamoso (Figura 9.1). Las glándulas anexas se encuentran ubicadas por fuera del tubo digestivo, pero sus conductos excretores desembocan dentro de éste. Éstas son las glándulas salivales (parótida, submaxilar y sublingual), el hígado y el páncreas exocrino. En la lengua veremos además un tipo de células especializadas sensitivas, los corpúsculos gustativos. De forma esférica, sus células se organizan disponiéndose en forma de capas de cebolla. Se ubican en el espesor del epitelio de la papila, extendiéndose desde la membrana basal hasta la luz, hacia la cual se abre un poro central. ### 9.3. Esófago El esófago respeta la organización característica de todo el tubo digestivo, a saber: - Mucosa. - Submucosa. - Muscular externa. - Adventicia o serosa: Se denomina serosa cuando existe peritoneo visceral recubriendo al tubo digestivo. La adventicia como tal está en la porción intratorácica del esófago y en el recto. En el esófago, la mucosa está compuesta por un epitelio plano estratificado que contiene glándulas mucosas. La submucosa está formada por tejido conectivo laxo y algunos folículos linfoides. Tiene una muscular estriada proximalmente y lisa después y una adventicia compuesta por tejido conectivo laxo, abundantes vasos y nervios. Recordemos que aproximadamente el último cuarto del esófago se encuentra en la cavidad peritoneal y en consecuencia aquí la adventicia se reemplaza por una serosa (mesotelio). El esófago consta de 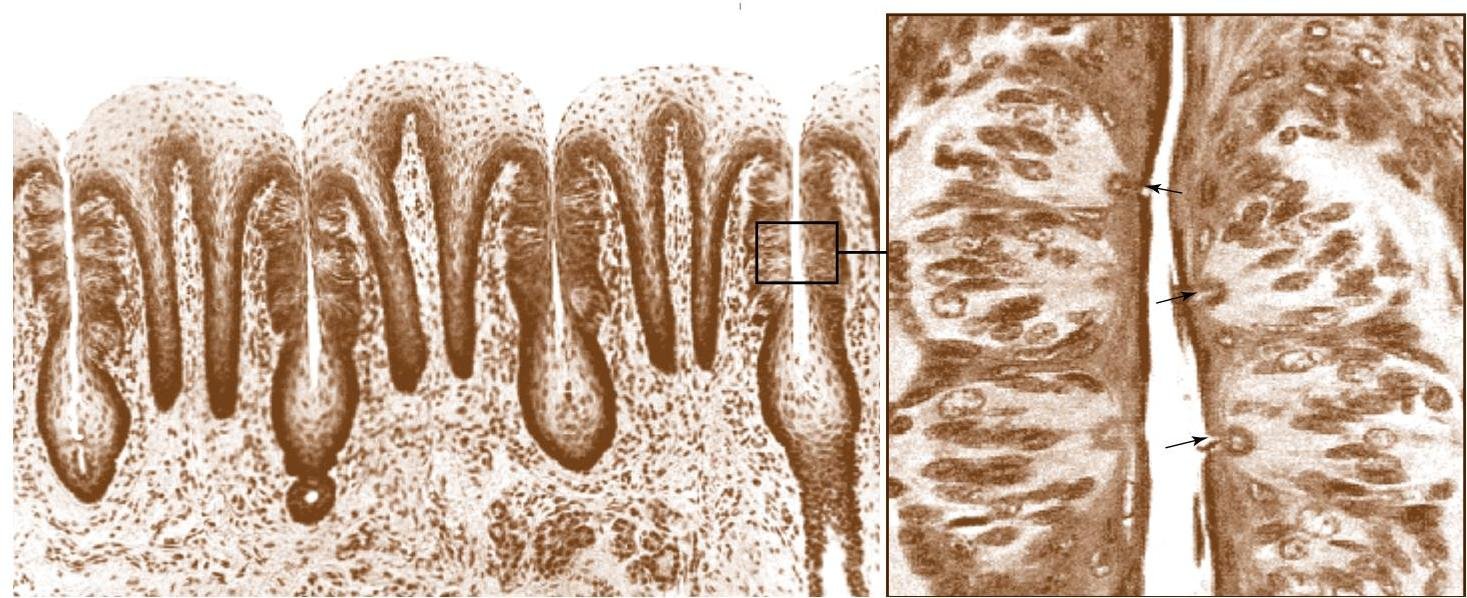 Figura 9.1. Epitelio pleno estratificado de la boca con corpúsculos gustativos unas glándulas tubulares mucosas muy ramificadas con función de lubricar al paso del bolo alimenticio. Desde el esófago hasta el ano, la pared del tubo digestivo contiene una serie de plexos nerviosos intramurales. Éstos, están formado, por una capa de neuronas externas llamada plexo mientérico o plexo de Auerbach, ubicado en la túnica muscular; y una capa de neuronas internas, ubicado en la túnica submucosa, denominado plexo submucoso o plexo de Meissner. Éstos controlan la función motora del tubo digestivo y los encontramos en el preparado histológico del tracto digestivo a nivel de la túnica submucosa y de la muscular. | Neoplasias malignas frecuentes en el esófago | | | :-- | :-- | | Adenocarcinoma | Neoplasia maligna agresiva, derivada de glándulas, frecuentemente encontrada en el tercio inferior del esófago y relacionada con la presencia previa de esófago de Barret. | | Carcinoma epidermoide | Neoplasia maligna agresiva, derivada de queratinocitos, más frecuente en los dos tercios superiores del esófago, que puede estar relacionada con la presencia de infección por virus de papiloma humano. | Tabla 9.1. Neoplasias malignas frecuentes en el esófago ### 9.4. Estomago En cuanto al estómago, la túnica mucosa está ocupada en su totalidad por glándulas tubulares simples o ramificadas que son denominadas glándulas gástricas. En el área mucosecretora, encontramos las glándulas cardiales, que son muy ramificadas y presentan células mucosas productoras de mucus y algunas células endocrinas pertenecientes al sistema neuroendocrino difuso (SNED) y las glándulas pilóricas, que son tubulares simples o ramificadas y también presentan células mucosas y endocrinas. El área de mayor importancia fisiológica es la región ácido-secretora, correspondiente a la región corpofúndica del estómago. En cuanto a las células mucosas, son células cilíndricas bajas, con núcleo basal, a menudo algo aplanado. Con la técnica de hematoxilina eosina, su citosol es claro, pero con el método de PAS, se demuestra que el citoplasma apical contiene numerosos gránulos coloreados moderadamente. En cuanto a las células secretoras de ácido o células parietales (ENURM, 11-9-FS), se observan en el cuello de las glándulas, poseen forma piramidal y al microscopio electrónico (a veces percibiéndose al MO) se observa que la célula parietal presenta canalículos intracelulares con microvellosidades largas para transportar sus secreciones. Se las reconoce bien aplicadas contra la membrana basal de las glándulas corpofúndicas a la cual suelen empujar lateralmente (de ubicarse contra la "pared", su nombre). Su citoplasma es fuertemente acidófilo por la gran cantidad de mitocondrias, recordemos que estas células deben trabajar mucho para realizar su actividad secretora, por lo que necesitan mucha energía. Las células parietales son grandes y poliédricas con núcleo redondo y oscuro ubicado en el centro celular. Algo muy relevante es la presencia en el citosol de vesículas. Cuando la célula parietal es estimulada, las vesículas migran hacia la membrana apical, con la cual se fusionan aumentando así el tamaño de ésta y formándose los canalículos de secreción repletos de canales iónicos en sus membranas. Al culminar dichas fusiones se hacen activas las citadas herramientas para la secreción. El último tipo celular del estómago son las células principales que se encuentran en mayor número dentro de la glándula fúndica. Son células basófilas por la gran abundancia de REG. Presentan en su superficie apical gránulos de zimógeno. Estos gránulos contienen en su interior una proenzima llamada pepsinógeno, que es el precursor inactivo de la enzima pepsina que es una endoproteasa. ## Neoplasias malignas del estómago Las neoplasias malignas más frecuentes encontradas en el estómago incluyen el adenocarcinoma gástrico. Este puede surgir como una lesión única y focalizada, designada como de tipo intestinal o por el contrario como células dispersas que infiltran una porción o segmentos de la pared del estómago. La linitis plástica es una designación al aspecto macroscópico que le confiere la presencia de las células malignas del adenocarcinoma de tipo difuso al estómago, esta apariencia también puede observarse cuando se trata de un linfoma en esta localización. ### 9.5. Intestino Delgado A continuación encontramos el intestino delgado. El intestino delgado es una porción del tubo digestivo formado por el duodeno y el yeyu-no-ileon. Aproximadamente mide entre 4 y 6 metros, de los cuales sólo los primeros 25 a 30 centímetros corresponden al duodeno. La función más importante del intestino delgado es realizar la absorción de los nutrientes digeridos. El intestino delgado presenta 4 estructuras que aumentan de 300 a 400 veces su superficie de absorción. De lo anatómico a lo histológico, éstas son: - Válvulas conniventes o pliegues de Kerkring. - Vellosidades intestinales. - Microvellosidades. Cada vellosidad está rodeada por una cripta llamada cripta de Lieberkhun que corresponde a una glándula tubular simple. Los pliegues de Kerkring están compuestos por un eje central de submucosa rodeados por mucosa, y son macroscópicamente visibles. Están bien desarrollados a nivel del yeyuno, y por lo general faltan en los primeros 4-5 centímetros del duodeno y la última mitad del íleon. Toda la mucosa del intestino delgado está tapizada por las vellosidades intestinales, cuya forma varía en las diferentes secciones del intestino; así, por ejemplo, las vellosidades del duodeno aparecen con forma de dedos o de hojas. Las vellosidades intestinales miden aproximadamente 1 milímetro y son evaginaciones de la mucosa, compuestas por tejido conectivo laxo (perteneciente a la lámina propia), recubiertas por un epitelio superficial. Por tanto, en los cortes histológicos transversales, se visualizan como pequeños islotes de tejido conectivo con cobertura epitelial superficial. El epitelio está formado por cuatro tipos celulares: los enterocitos (células absortivas que contienen enzimas digestivas), las células caliciformes (secretoras de moco), células endocrinas (parte del sistema NERD) y por último tipo celular son las células de Panneth que sólo se encuentran en el fondo de las criptas, poseen forma cilíndrica, siendo su principal función la liberación de enzimas, entre ellas la lisozima, que es una proteína intensamente catiónica con acción bactericida. La submucosa sólo contiene glándulas en el duodeno, las llamadas glándulas de Brunner. Éstas comienzan a aparecer a nivel del piloro y su número va disminuyendo gradualmente en sentido distal, pero pueden alcanzar los primeros centímetros del yeyuno. Son acinos mucosos que producen mucus. Por su parte, el rasgo diferencial de las partes más distales (lleon terminal) son las placas de Peyer. Toda la mucosa del intestino delgado está tapizada por las vellosidades intestinales, cuya forma varía en las diferentes secciones del intestino; así, por ejemplo, las vellosidades del duodeno aparecen con forma de dedos o de hojas. ### 9.6. Intestino grueso El colon difiere de la mucosa del intestino delgado en algunos aspectos. No presenta vellosidades y es más gruesa, por lo que las criptas son más largas, rectas y más profundas que las del intestino delgado. Poseen además un mayor número de células caliciformes y la densidad de éstas va aumentando en sentido distal. El epitelio continúa siendo cilíndrico simple, y sus células (los enterocitos) poseen una gran capacidad absortiva. El colon es el órgano que tiene la mayor capacidad de absorción, pero esto no indica que sea el órgano que más absorba. De esta forma, cualquier proceso que disminuya la capacidad absortiva del colon (sustancias osmóticamente activas) puede provocar diarreas osmóticas. En el colon se realiza el ajuste final de la cantidad de iones y agua el organismo necesita. El colon derecho moviliza grandes cantidades de agua y sales, y posee una flora bacteriana de tipo fermentativa. El colon izquierdo es menos permeable y posee una flora putrefactiva. El ciego es un saco cerrado ubicado en la porción proximal del colon, que posee una evaginación alargada, estrecha y de longitud variable, denominada apéndice vermiforme. La estructura del ciego es similar a la del intestino grueso; el apéndice también posee una estructura semejante. ## Neoplasias del intestino grueso: Las neoplasias del colon son frecuentes, varían desde las neoplasias benignas más frecuentes que son los pólipos colonicos, hasta los adenocarcinomas de colon. Los pólipos de colon pueden tener o no potencial de malignidad (pólipos neoplásicos y no neoplásicos), a continuación algunos ejemplos de ellos: - Pólipos no neoplásicos: Pólipos hamartomatosos y pólipos inflamatorios. - Pólipos neoplásicos: Llamados así por que poseen potencial de malignizarse, siendo el principal ejemplo de estos los adenomas. Los adenomas se dividen en tubulares, vellosos o tubulovellosos, en base a su apariencia histológica. Por su parte los adenocarcinomas de colon constituyen la neoplasia maligna mas frecuente de todo el tubo digestivo cuya aparición se ha relacionado con el estilo de vida, la dieta baja en fibra vegetal y el cigarrillo, además de alteraciones genéticas que pueden ser congénitas o adquiridas de novo. La presencia de adenomas, principalmente los adenomas vellosos, predisponen a su desarrollo. ### 9.7. Glándulas anexas al tubo digestivo Las glándulas salivales son las encargadas de producir la saliva. Se las clasifica en dos grandes grupos: - Glándulas salivales menores: representadas por un conjunto de glándulas que se ubican en el espesor de distintos lugares de la cavidad bucal. Producen el 5% del total de saliva. Pueden ser de secreción: Mucosa: representadas por las glándulas palatinas y las glándulas de la base de la lengua. Serosa: glándulas de Von Ebner que desembocan en el fondo de papilas. - Glándulas salivales mayores: representadas por tres glándulas pares, la parótida, submaxilar y sublingual. Todas ellas son de tipo tubuloacinar compuesta ramificada, y que no están en el espesor de la pared de la cavidad bucal, sino que son glándulas separadas que se comunican a través de conductos mayores. La parótida presenta un 100% de acinos serosos que no acumulan la secreción. Drena a través del conducto mayor de Stenon (Figura 9.2). 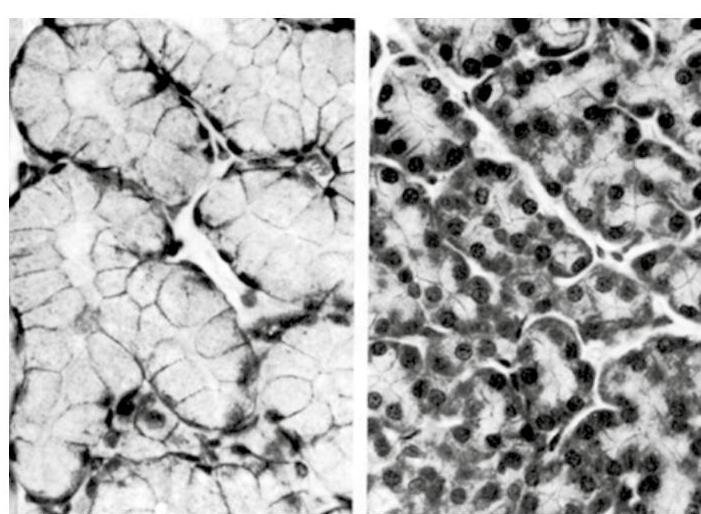 Figura 9.2. Microfotografía que muestra ambos tipos de acinos. A la izquierda de la foto se ven acinos mucosos, en tanto que a la derecha se muestran los acinos serosos En sublingual predominan francamente los acinos mucosos. Las submaxilares son las encargadas de producir el 60% de la saliva. Son de tipo tubuloacinar compuesta ramificada, con acinos serosos, mucosos y mixtos. Drenan a través del conducto mayor de Warthon. El páncreas es una glándula que se ubica en el retroperitoneo, en la pared posterior del abdomen, situado posteroinferior al estómago entre la concavidad del duodeno y el hilio esplénico. Se trata de una glándula mixta, encargada de producir una secreción exocrina y una endocrina, representada por: - Componente exocrino: representado por los acinos serosos pancreáticos, encargados de producir el jugo pancreático. - Componente endocrino: representado por los islotes de Langerhans, macizos celulares esféricos distribuidos a lo largo del parénquima pancreático, encargado de producir insulina, glucagón, somatostatina y polipéptidos pancreáticos. El páncreas exocrino es una glándula de tipo tubuloacinar compuesta ramificada. Las acinares se continúan con el conducto intercalar (que puede ser cúbico simple o plano simple); de allí se comunican con el conducto intralobulillar, de epitelio cúbico simple; luego el de epitelio cilíndrico simple; todos los conductos interlobulillares (o interlobulares) desembocan en el conducto de Wirsung, terminando éste junto con el conducto colédoco en la ampolla duodenal o ampolla de Vater. Existe un conducto pancreático accesorio o de Santorini. La secreción endócrina está configurada por células endócrinas que se acumulan en estructuras esféricas llamadas islotes de Langerhans. Dichos islotes se encuentran acomodados entre los acinos. El hígado es la glándula más grande del organismo. Con 1.500 g , ocupa el hipocondrio derecho, justo por debajo del diafragma. Anatómicamente se compone de cuatro lóbulos hepáticos parcialmente separados. Es una glándula mixta, ya que tiene unas funciones endocrinas (sintetizar proteínas plasmáticas y liberarlas a la sangre, por ejemplo) y una función exocrina (síntesis de bilis). Presenta una cápsula de tejido conectivo denso no modelado llamada cápsula de Glisson. Por fuera de esta cápsula se encuentra el peritoneo. El lobulillo clásico hepático es un prisma hexagonal de aproximadamente 2 milímetros de longitud y 1 milímetro de diámetro, y que al corte histológico se muestra como un hexágono. A nivel del tejido conectivo sobre los vértices de dichos hexágonos se encuentran las tríadas portales, una en cada vértice. Una tríada se ubica en una zona llamada espacio portal o de Kiernan. Están conformados por una arteriola (rama de la arteria hepática), una vena pequeña o vénula postcapilar (rama de la vena porta) y un conducto (llamado conductillo biliar). El centro del hexágono se encuentra representado por una vena llamada vena centrolobulillar. De ella salen de forma radiada hacia la periferia trabéculas de hepatocitos. Entre las trabéculas de hepatocitos se disponen los sinusoides hepáticos, los cuales separan a las trabéculas de los hepatocitos. Se trata de un vaso capilar sinusoide que surge de la fusión de un capilar arterial (rama de la arteria hepática) y un capilar venoso (rama de la vena porta). Está formado por un endotelio discontinuo que descansa sobre una membrana basal también discontinua. El hepatocito es la célula parenquimatosa del hígado. Corresponde al 80% de las células del órgano. De forma poliédrica, habitualmente se muestran con 6 caras, que miran tanto a un sinusoide o toma contacto con un hepatocito vecino. La célula es bipolar: - Polo vascular: corresponde a todas las caras que toman contacto con un capilar sinusoide. En esas caras existen gran cantidad de microvellosidades que se proyectan hacia el sinusoide, pero no ingresan a la luz del mismo, sino que quedan ocupando un espacio delimitado por los hepatocitos por un lado y la pared sinusoidal por el otro, llamado espacio perisinusoidal o de Disse. Es hacia esta cara donde se liberan los contenidos endócrinos del hepatocito. - Polo biliar: presenta una invaginación central en esa superficie que toma la forma de un semicilindro. Al tomar contacto con otra hemicavidad de un hepatocito vecino se forma el canalículo biliar. Entonces un canalículo biliar se forma por la confluencia de dos polos vasculares de dos hepatocitos vecinos. El canalículo biliar presenta un diámetro de 2 micrones, y hacia su luz es donde se secreta la bilis producida por los hepatocitos. ### 9.8. Vesícula biliar La vesícula biliar presenta un epitelio cilíndrico simple con chapa estriada y algunas células caliciformes. Apoyan sobre una membrana basal que permite anclarlo al tejido conectivo. La mucosa biliar no tiene submucosa. A nivel de la mucosa, se evidencian pliegues profundos de la mucosa que simulan glándulas y vellosidades, pero no lo son. ## Preguntas E NURM - ENURM 20-21, 3c - ENURM 16-17, 18 - ENURM 10-11, 9-F5  # 10 ## Histopatología del aparato respiratorio A lo largo del aparato respiratorio encontramos una seria de estructuras que cambian su histología, consta de una parte conductora dónde no se produce intercambio gaseoso y una parte respiratoria dónde tiene lugar el mismo; que genéricamente se conocen como alveolos, de los cuales hay alrededor de 300 millones, lo que hace una superficie aproximada de cien metros cuadrados para el intercambio gaseoso. ### 10.1. Capas histológicas del aparato respiratorio En la nariz encontramos epitelio plano poliestratificado como en la piel en la zona vestibular para dar paso a un epitelio pseudoestratificado ciliado con células caliciformes. Entre este epitelio se disponen las células olfatorias que son neuronas bipolares sensibles a los estímulos olfatorios. Por su parte, la laringe está recubierta por un epitelio cilíndrico pseudoestratificado ciliado con células caliciformes, excepto en las cuerdas vocales y parte de la epiglotis, donde el epitelio es plano estratificado. En ambas estructuras encontramos glándulas tubuloacinosas con secreción mucosa o mixta. La tráquea comienza en la parte inferior de la laringe. Su estructura de soporte está constituida por 16 a 20 anillos incompletos de cartílago hialino, en forma de "c" o de herradura, cuya abertura es dorsal y sus extremos están unidos por haces de fibras musculares lisas. Éstos están unidos entre sí por tejido conectivo fibroelástico. La capa más interna, que contacta con la luz del órgano, está tapizada por un epitelio pseudoestratificado ciliado con células caliciformes. Otro tipo celular del epitelio de la tráquea y los bronquios es la célula de gránulos pequeños (también llamada de gránulos densos). Ésta pertenece al sistema neuroendocrino difuso (SNED) y libera hacia la sangre serotonina, bradiquinina y calcitonina; interviniendo en la regulación del calibre de las vías aéreas y el flujo sanguíneo local. Este tipo histológico se mantiene en las sucesivas divisiones del árbol respiratorio, conteniendo sucesivamente una menor cantidad de cartílago en su pared, desapareciendo éste en los bronquiolos. Los bronquiolos poseen un epitelio cilíndrico simple y carecen totalmente de células caliciformes. Contienen células ciliadas y aparece un nuevo tipo celular, las células de Clara. Éstas se encuentran sólo en el epitelio bronquiolar, y con los datos obtenidos hasta el momento se sabe que sintetizan y secretan un producto "símil surfactante" de naturaleza glucoproteica con un gran poder tensioactivo. El músculo liso también va disminuyendo conforme nos alejamos. Una vez ya en el bronquiolo terminal (que precede al respiratorio) el epitelio es ya cúbico simple, continuo. ### 10.2. Histología alvéolo-capilar Los bronquiolos respiratorios darán lugar al conducto alveolar. La cantidad de sacos alveolares es cada vez más grande sucesivamente, lo cual dificulta la tarea de encontrar un límite preciso entre conductos alveolares y alveolos. Después de dos o tres divisiones, el conducto termina en un pequeño espacio (también denominado atrio) que comunica directamente con grupos de cuatro o más alveolos, que en su conjunto se denominan sacos alveolares. Los alveolos representan la porción intercambiadora de gases por excelencia. El epitelio alveolar es plano simple y está formado por dos tipos celulares: el neumonocito tipo I y el neumonocito tipo II. Las células alveolares o neumonocitos tipo I, que tapizan la mayor parte de la superficie alveolar, se aplanan en gran medida para facilitar el intercambio de gases entre la sangre y el aire pulmonar (llegan a tener un grosor de 0,2 micrones, excepto en la zona ocupada por el núcleo); se trata de un epitelio de tipo plano simple. También encontramos macrófagos alveolares. Estas células fagocíticas no forman parte constitutiva de la pared alveolar, sino que reposan sobre ella y cumplen una función de vigilancia. El neumonocito II es un tipo celular del alvéolo que se encuentra intercalado en el epitelio plano simple que forman los neumonocitos I. Los neumonocitos II tienen una forma cuboidea y se los ve sobresaliendo levemente hacia la luz alveolar. Estas células son las responsables de sintetizar el surfactante de naturaleza tensioactiva, pues disminuye la tensión superficial entre el aire y el agua que tapiza a los alveolos. ## Preguntas E NURM - ENURM 21-22, 10b  # 11 ## Histopatología del aparato urinario ### 11.1. Capas histológicas del aparato urinario El sistema pielocalicial está constituido por la pelvis renal y los cálices mayores y menores. Los cálices están revestidos hacia la luz por un epitelio de transición o epitelio polimorfo. Debajo de éste existe un tejido conectivo laxo que, junto con el epitelio, constituyen la mucosa calicial. Después de la mucosa y una delgada capa de tejido conectivo, aparecen dos cordones de músculo liso. La pelvis renal tiene una estructura semejante a la de los cálices, y al igual que ellos, experimentan contracciones rítmicas para impulsar la orina hacia los uréteres. La mucosa del uréter está constituida también por un epitelio de transición y una lámina propia de tejido conectivo laxo. Por debajo de la lámina propia, y sin límites con ella, sigue una submucosa de tejido conectivo laxo, la cual recibe los numerosos pliegues de la mucosa, que le dan a este órgano una clásica luz festoneada, replegada o estrellada cuando está vacío. La mucosa vesical presenta numerosos pliegues luminales. El corion se sigue de una gruesa capa muscular formada por tres capas no bien definidas, y éstas son la longitudinal interna, circular media y longitudinal externa. La porción superior de la vejiga está revestida por peritoneo (mesotelio), mientras que el resto se reviste por una adventicia con abundante tejido adiposo, vasos y nervios. ### 11.2. Histología del riñón Los riñones son órganos pares que se ubican en el retroperitoneo, fijados contra la pared abdominal posterior. Cada riñón está envuelto por una cápsula conectiva propia. La pelvis renal es una dilatación ampular o sacular que se continúa hacia abajo con el nacimiento del uréter, y hacia el otro extremo envía dos o tres ramificaciones que llevan el nombre de cálices mayores. Estos cálices, a su vez envían nuevas ramificaciones conocidas como cálices menores. Los cálices menores reciben el vértice de unas estructuras cónicas conocidas como pirámides renales. Cada una de las pirámides renales sumadas a la porción de corteza que cubre su base constituye un lóbulo renal. Un lobulillo renal está formado en su totalidad por un rayo medular y el tejido cortical que le es inmediatamente vecino a él. La nefrona es la unidad funcional del riñón que acaba en el túbulo colector. La nefrona comienza con la arteria aferente. Del extremo distal de la arteriola aferente se originan varias asas capilares, que se organizan como un ovillo. Vale destacar que estos capilares son capilares fenestrados. Este ovillo capilar está envuelto por una doble cápsula denominada cápsula de Bowman. Entre ambas capas de Bowman queda un espacio conocido como espacio urinífero o espacio de Bowman de filtración. La pared de Bowman posee un tipo de células que han perdido su apariencia típica de células epiteliales planas, y llevan el nombre de podocitos. De ellas salen unas prolongaciones denominados pedicelos que son los responsables de controlar el ultrafiltrado plasmático que se produce a este nivel. Entre todos los capilares del ovillo encontramos el mesangio. El mesangio constituye un sistema de sostén propio del glomérulo compuesto por células mesangiales y una matriz mesangial. El mesangio se especializará en el denominado polo vascular del corpúsculo renal, más precisamente entre las arteriolas aferente y eferente formando el llamado aparato yuxtaglomerular que forma parte del eje RAA. Una vez realizado el filtrado, la orina parará al sistema tubular. Éste está formada por el túbulo contorneado proximal, el asa de Henle y el túbulo contorneado distal, que drenará al túbulo colector. En el primero de ellos encontramos que en la membrana apical se desarrolla un importante ribete en cepillo constituido por microvellosidades, ya que es la porción donde tendrá lugar una mayor reabsorción de sustancias. Son células cúbicas. Es el más largo del sistema tubular. El asa de Henle tiene la función principal de concentración de la orina mediante el mecanismo multiplicador contracorriente. Tiene un segmento delgado en donde las células son del tipo epiteliales planas, mientras que más adelante encontraremos células más altas. El epitelio del túbulo distal por su parte es típicamente cúbico. Si bien entre los túbulos y los vasos sanguíneos y linfáticos del riñón existe muy poco espacio, esto no implica que la descripción del intersticio renal pueda pasarse por alto. El intersticio es un tejido conectivo laxo. ### 11.3. Histología de la vejiga urinaria La mucosa de la vejiga es la más espesa de las que revisten las vías urinarias. Cuando la pared está contraída, el epitelio transicional que la reviste por dentro alcanza un espesor de seis a ocho células. Por el contrario, cuando la vejiga se dilata, el epitelio es fino y las células están estiradas, en contraposición al estado contraído, en el cual las superficies celulares forman abovedamientos convexos hacia la luz. La uretra masculina tiene la porción prostática que presenta un revestimiento de epitelio de transición, mientras que la porción membranosa y esponjosa se revisten de un epitelio que puede ser cilíndrico estratificado o pseudoestratificado. La uretra femenina mide aproximadamente 3 centímetros de longitud, y su mucosa replegada se reviste hacia la luz por un epitelio plano estratificado o pseudoestratificado. ## Preguntas E NURM - No hay preguntas ENURM representativas  # Histopatología del aparato reproductor masculino ### 12.1. Testículo Presenta una túnica serosa que le recubre llamada túnica vaginal. Se trata de un repliegue de peritoneo en sus dos hojas (parietal y visceral). Dicha túnica permite que los testículos puedan moverse en sentido anterior y lateral. Por dentro de la túnica vaginal, el testículo presenta una cápsula de tejido conectivo avascular llamada túnica albugínea. Dicha túnica albugínea está conformada por tejido conectivo denso no modelado, con la característica de carecer de vasos sanguíneos (es avascular) y contener fibras elásticas y fibras musculares lisas asociadas. Por dentro de ésta, finalmente, se encuentra la túnica vascular, conformada por tejido conectivo laxo hipervascularizado. La túnica albugínea y la túnica vascular se engrosan en la región posterior del testículo introduciéndose en el espesor del órgano, para dar lugar al cuerpo de Highmore o mediastinum testis. Dicho cuerpo de Highmore se comporta como una especie de hilio del órgano. Del cuerpo de Highmore nacen unas estructuras tubulares huecas que se proyectan hacia las celdillas testiculares, llamados túbulos rectos. Un túbulo recto se introduce en cada celdilla, ramificándose en 3 túbulos seminíferos, los cuales ocupan de manera imbricada el total de la celdilla testicular (Figura 12.1). El espacio entre los túbulos seminíferos se llama intersticio testicular, y está conformado por un tejido conectivo laxo muy vascularizado, en donde encontramos a las células de Leydig, células encargadas de producir los andrógenos (la porción endocrina del testículo). 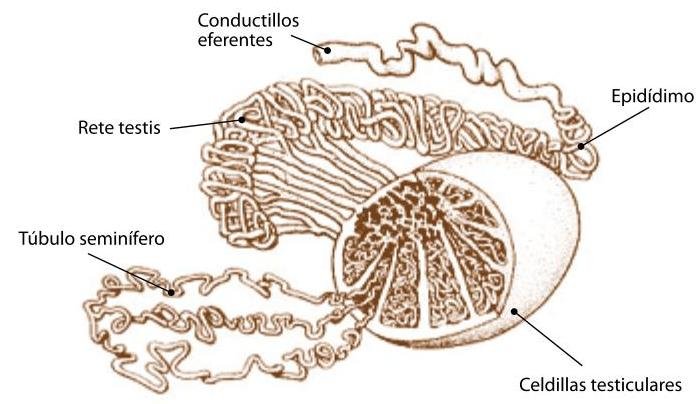 Figura 12.1. Estructura de los túbulos testiculares Los túbulos seminíferos se componen de un epitelio seminífero (epitelio estratificado compuesto a su vez por dos poblaciones celulares bien definidas, las células germinativas y las células de Sertoli). Éste se ancla en una MB que está rodeada de miofibroblastos que se contraen para desplazar el contenido tubular. Las células de Sertoli, analógica- mente a los astrocitos en el SNC tienen una función de nutrición y de barrera hematoencefálica. En cuanto a las células germinativas, encontramos desde zona basal hacia la luz tubular: - Las espermatogonias blancas (presentan un núcleo oval o en ladrillo de cromatina laxa) y oscuras (un núcleo oval o en ladrillo de cromatina densa). - Las espermatogonias B (de núcleo redondo de cromatina granular o en grumos y nucleolo evidente). - Los espermatocitos I (son células que han crecido sensiblemente de tamaño, con núcleo atigrado), los tipo II son similares pero de menor tamaño. - Las espermátides son ya células haploides por acabar la meiosis, desarrollarán el flagelo en una fase de maduración. Una vez los espermatozoides pasan al túbulo seminífero, éstos pasan a los túbulos rectos, que son el resultado de la fusión de 3 túbulos seminíferos, formados por un epitelio conformado por células de Sertoli y células cilíndricas simples. De ahí pasan a la rete testis, que se trata de un laberinto de túbulos anastomosados, ubicados en el cuerpo de Highmore (o mediastinum testis). El epitelio es cúbico simple y puede mostrarse aplanado. Esto da lugar a los conductillos eferentes, cuyo epitelio es de tipo cilíndrico simple ciliado, conformado por dos tipos de células: ciliadas y absortivas. ### 12.2. Epididimo Está formado por células principales (o cel. atlas) con función de absorción para concentrar la secreción que circula por la luz y síntesis y liberación de glucoproteínas con función de madurar a los espermatozoides inmaduros que circulan por la luz. Y las basales de reserva. Esta estructura actúa como centro de reserva de espermatozoides donde éstos acaban de madurar. El conducto deferente que unirá el epidídimo con el conducto eyaculador tiene una estructura análoga al epidídimo con una muscular más gruesa así como un diámetro mucho mayor. ### 12.3. Glándulas anexas al aparato genital masculino Están conformadas por: - Vesículas seminales: muestran pliegues delgados ramificados anastomosados que terminan mostrando como si fueran un panal de abejas. El epitelio es pseudoestratificado y apoya sobre una membrana basal. También están formadas por células atlas y células basales. - Próstata: es la glándula accesoria más importante del tracto genital masculino. De 20 g de peso. En esencia es una glándula exocrina maciza, encapsulada, de tipo túbulo alveolar compuesta ramificada. Son, en esencia, 40 glándulas de esas características que secretan a 20 conductos excretores independientes, los cuales desembocan en la uretra. Anatómicamente la glándula se divide en lobulillos, pero histológicamente presenta 3 zonas concéntricas bien definidas: - Zona periuretral: contiene glándulas mucosas. - Zona central: contiene glándulas submucosas. Las células de esta zona son las que se multiplican para dar lugar a la hiperplasia prostática benigna. - Zona periférica: contiene grandes glándulas principales. Es desde esta zona prostática de donde se origina el cáncer de próstata. Ésta secreta distintos tipos de sustancias nutrientes, alcalinas y defensivas al esperma. - Glándulas bulbouretrales o de Cowper: se ubican detrás del bulbo del cuerpo esponjoso. Son de tipo túbulo alveolar de secreción mucosa. La función es lubricar la vía. - Glándulas parauretrales o de Littré: son pequeños grupos de células secretoras interpuestas entre células no secretoras a nivel de la uretra. ## Adenocarcinoma de próstata El adenocarcinoma de próstata es la neoplasia maligna más frecuente en el hombre, derivada del epitelio glandular de la próstata. Su frecuencia aumenta con la edad y sus síntomas se relacionan con los que se observan en la hiperplasia prostática benigna más un aumento en la PSA (antígeno prostático específico) en sangre. Para estudiarlo se le asigna una clasificación "Gleason" que va desde Gleason 3 hasta 5, la suma de los patrones subdivide el adenocarcinoma en grados, 1-5, lo que afecta el pronóstico y tratamiento así como la sobrevida a largo plazo. ## Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología del aparato reproductor femenino ### 13.1. Ovarios Los ovarios se encuentran fijados a la superficie posterior del ligamento ancho del útero por medio de una estructura de tejido conectivo denominado mesoovario. Este mesoovario toma contacto con el ovario a nivel del hilio ovárico. Están recubiertos por una túnica de mesotelio peritoneal, que sobre la superficie del órgano tiene el aspecto de un epitelio cúbico simple. La función que cumplen los ovarios en el cuerpo humano es el de ser una glándula mixta. Esto quiere significar que posee una función exocrina, determinada por la producción de ovocitos II con capacidad fecundante hacia una luz (trompa uterina), y una función endocrina, definida por la producción de hormonas hacia el torrente sanguíneo. Histológicamente, se divide en una corteza externa y una medula interna. La corteza se compone de un estroma de tejido conectivo en el cual se hallan inmersos los folículos ováricos y el cuerpo lúteo. Este estroma se organiza de una manera específica debajo del epitelio cúbico simple, para conformar la túnica albugínea. Los folículos son estructuras que representan la porción exocrina del ovario. Se encuentran, como ya habíamos mencionado previamente, ubicados en la corteza del ovario. Estructuralmente, están conformados por un ovocito y una capa epitelial circundante. En cuanto a los folículos distinguimos en las distintas fases: - Folículo primordial: consta de una capa de células aplanadas denominas células foliculares. - Folículo primario: da el cambio de la forma de las células foliculares, las cuales pasan a ser cúbicas simples, y luego se alargan aún más, para tomar la forma de cilíndricas simples. Luego de esta sucesión de cambios, por múltiples divisiones mitóticas las células foliculares forman un epitelio estratificado, denominado capa de células granulosas. Por otro lado, las células del tejido conectivo adyacente al folículo primario se diferencian y se ordenan en una capa concéntrica al folículo, denominada teca folicular. - Folículo secundario: comienzan a aparecer vacuolas con un contenido proteináceo, denominadas vacuolas de Call-Exner. Dichas vacuolas van separando a las células de la granulosa, a medida que aumentan de tamaño. Por otro lado, dichas vacuolas irán fusionándose, dando lugar a una vacuola cada vez mayor, hasta que toma la forma de una semiluna llena de líquido, denominada en este momento antro folicular, y el líquido interno líquido folicular. La teca folicular da lugar a la teca interna y a la teca externa. - Folículo de Graaf: básicamente es el folículo secundario que se vuelve macroscópico, lo que se denomina folículo de De Graaf. Cuando se produce la ovulación, el folículo se transforma rápidamente en el cuerpo lúteo. Las células de la granulosa y de la teca interna sufren un crecimiento en su tamaño que determina la formación de células poliédricas: células luteínicas de la granulosa y de la teca. Ambas células son sintetizadoras de hormonas esteroides (estrógenos y progesterona). Si el ovocito ovulado no es fecundado, el cuerpo lúteo comienza a involucionar, disminuyendo de esta manera la producción hormonal. Histológicamente, las células se llenan de lípidos y desaparecen, y gradualmente aparecen grupos de masas hialinas eosinófilas, separadas por finos cordones de tejido conectivo. Esta estructura descrita se denomina cuerpo albicans. ### 13.2. Trompas uterinas Los ovocitos una vez desprendidos del ovario pasarán a la trompa uterina que consta de un infundíbulo, una ampolla y un istmo. El epitelio de la mucosa es de tipo cilíndrico simple, donde podemos encontrar células ciliadas y células secretoras de mucus. Las células ciliadas aumentan en el infundíbulo, siendo más escasas en el istmo. No presenta submucosa, es decir, tejido conectivo denso en cantidad, sino que a continuación del laxo aparece directamente la capa muscular. ### 13.3. Útero El útero es un órgano que situado en la cavidad pelviana, se divide en cuerpo y cuello. Las paredes uterinas, independientemente de la división anterior, están conformadas por tres partes: - Endometrio: corresponde a la mucosa. - Miometrio: corresponde a la zona de músculo liso. Está muy desarrollada en el cuerpo y poco desarrollada en el cuello. - Perimetrio: es el peritoneo, que en el útero se denomina perimetrio. La mucosa del cuerpo uterino está conformada por un epitelio cilíndrico simple con glándulas tubulares que se introducen en el espesor del órgano. Dichas glándulas son las glándulas endometriales. Las células cilíndricas se ubican tanto en la superficie interna del órgano como en la luz de las glándulas. Existen dos tipos celulares en ambos sectores (superficie y glándulas): ciliadas y secretoras. Dichas glándulas endometriales sufren modificaciones dependiendo del momento del ciclo en el que nos encontremos. ### 13.4. Cuello uterino y vagina En el cuello uterino se encuentran dos sectores bien diferenciables: el endocérvix y el exocérvix. El primero es la continuación del cuerpo uterino. Su epitelio es similar, con la excepción de tener escasas o nulas glándulas. Si presenta pliegues de la mucosa que se introducen en el espesor del órgano, da imagen de glándulas ramificadas. Las células secretoras sintetizan un mucus muy viscoso. El exocérvix es la continuación de la vagina. A diferencia del endocérvix, presenta un epitelio plano estratificado no queratinizado. Debido a que el endocérvix presenta un epitelio diferente al del exocérvix, se produce una lucha de epitelios (zona de transición), la cual es muy importante en la clínica debido a que es este lugar zona de asentamiento de neoplasias. Una característica del tejido es la presencia de abundante glucógeno en las células más superficiales del epitelio plano estratificado. La vagina se compone de un espacio entre los labios menores, en donde se ubican el orificio o meato uretral externo, el introito vaginal con el himen, y las desembocaduras de las glándulas vestibulares mayores y menores. Las glándulas vestibulares menores son glándulas mucosas pequeñas que desembocan en toda la extensión del vestíbulo. Las glándulas vestibulares mayores, también llamadas glándulas de Bartholino son dos glándulas arriñonadas, ubicadas en las paredes laterales del vestíbulo, y que se abren sobre la superficie interna de los labios menores. Son de tipo tubuloalveolar. El himen es un fino repliegue de la mucosa en el introito vaginal. Se compone de una capa de tejido conectivo vascularizado, recubierto a ambos lados por epitelio plano estratificado. La mucosa vaginal es un epitelio plano estratificado compuesto por tres capas bien diferenciables: - Basal: compuesta por células poliédricas de citoplasma eosinófilo. - Intermedia: corresponde al estrato espinoso y se compone de células que van desde poliédricas hasta aplanadas, con núcleos redondos, y abundante glucógeno en su citoplasma. - Externa: compuesta por varias capas de células aplanadas, con núcleos redondos y picnóticos y citoplasma eosinófilo. ### 13.5. Mamas (ENURM, 23-2) Histológicamente el tejido mamario está compuesto por un estroma de tejido fibroconectivo y abundante tejido adiposo. Las glándulas mamarias son glándulas sudoríparas tubuloalveolares apocrinas modificadas. Se subdividen en lóbulos conocidos como unidad lobular ductal terminal que termina en un ducto lactífero, tapizadas por epitelio cilíndrico con células mioepiteliales. ## Lesiones de la mama Las lesiones de la mama se clasifican en las que están relacionadas a cambios no proliferativos, que no se asocian a malignidad futura y las que están relacionadas a cambios proliferativos. Estas últimas pueden tener atipia o no, que se han asociado en mayor grado a malignidad futura. Además se encuentran los carcinomas que pueden ser in situ o infiltrantes. Cambios no proliferativos de la mama (cambios fibroquísticos) - Ectasia ductal - Quistes - Cambio apocrino - Adenosis - Fibroadenoma cambios proliferativos sin atipia - Hiperplasia florida - Adenosis esclerosante - Papiloma cambios proliferativos con atipia - Hiperplasia ductal atípica - Hiperplasia lobulillar atípica Tabla 13.1. El tumor benigno más frecuente de la mama es el fibroadenoma, caracterizado por su aparición en mujeres jóvenes y por ser un tumor mixto, con componente epitelial y mesénquimal, ambos benignos. El tumor maligno más frecuente en la mama es el carcinoma ductal infiltrante, seguido del carcinoma lobulillar infiltrante, ambos tumores epiteliales derivados de la unidad ductolobulillar de la mama. En su aparición es notable los factores de riesgo como la raza, la edad, la menarquia, edad al tener el primer hijo, la lactancia, exposición a estrógenos, densidad mamaria y alteraciones genéticas importantes como la mutación del gen BRCA1 y BRCA2 comúnmente implicado en la aparición de tumores malignos de la mama con un componente heredado familiar. ## Preguntas E NURM - ENURM 22-23, 2  # Sistema de gradación de tumores (TNM) La clasificación de tumores malignos conocida como TNM es globalmente aceptada como el estándar de clasificación de la extensión del cáncer. Su finalidad es asistir en la determinación del pronóstico y tratamiento adecuado. | Generalidades de la gradación de tumores TNM | | | :--: | :--: | | T T1-T2-T3-T4 | Se refiere a TUMOR, puede referirse al tamaño de la lesión o a la profundidad de invasión del tumor según se trate de órganos sólidos o huecos | | N N1-N2-N3 | Se refiere a los GANGLIOS linfáticos, la presencia o ausencia de células tumorales en ellos | | M M0-M1 | Se refiere a la presencia o no de METASTASIS | Tabla 14.1. Generalidades de la gradación de tumores TNM La subdivisión de los tumores malignos TNM se usa además para estudiar la enfermedad como se indica a continuación: - Estadio 0: Se refiere a ausencia de tumor o una lesión in situ, Tis, N0, M0. - Estadio I: Cáncer localizado, T1-T2, N0, M0 - Estadio II: Cáncer localizado avanzado, estadios tempranos T2-T4, N0, M0 - Estadio III: Cáncer localizado avanzado, estadios tardíos T1-T4, N1-N3, M0 - Estadio IV: Cáncer metastasicos T1-T4, N1-N3, M1 Preguntas ENURM - No hay preguntas ENURM representativas - El tejido epitelial es el tejido que, salvo en raras ocasiones, reviste todas las superficies y cavidades del cuerpo humano. - Todo epitelio descansa sobre una membrana basal de grosor y características variables que lo separan de los tejidos subyacentes. - La MB está formada en su mayor parte por colágeno tipo IV. - Todos los tejidos conectivos están compuestos de dos componentes principales: la matriz fundamental y las fibras. - El hueso está formado al igual que el resto de tejidos conjuntivos por una matriz (predominantemente de colágeno tipo 1) formada por los osteocitos que se mineraliza gracias al depósito de hidroxiapatita cálcica. - Dentro de la célula muscular encontramos el aparato responsable de que tenga lugar la contracción: la sarcómera. - El tejido nervioso presenta dos características que lo distinguen del resto: excitabilidad y conductividad. - El SN está dividido en dos partes: un parénquima (neuronas) y un estroma (neuroglia). - La hipertrofia es un mecanismo adaptativo frecuente en tejidos que no son capaces de dividirse, como el músculo estriado. - La atrofia consiste en una disminución del tamaño celular, muchas veces secundaria a la reducción de la demanda funcional. - La inflamación es un proceso defensivo-reparador que aparece solamente en tejidos conectivos vascularizados. - La forma aguda es una respuesta vascular inmediata con exu-dación-edema y acumulación de leucocitos polimorfonucleares que destruyen principalmente bacterias, y son las primeras células que llegan al foco inflamatorio. - El edema es un aumento de líquido en el espacio intersticial. El edema inflamatorio se debe a un aumento de la permeabilidad vascular local y es un exudado rico en proteínas y con una densidad alta. - La metaplasia es la sustitución de células de un tejido adulto por células de otro tejido adulto diferente. - La necrosis un proceso combinado de digestión enzimática y desnaturalización proteica que culmina con la rotura de la membrana celular, el vertido del contenido citoplásmico al exterior la subsiguiente activación de un proceso inflamatorio que permitirá la liquidación de los restos celulares por los fagocitos. - Neoplasia significa "nuevo crecimiento" y se refiere al crecimiento no regulado, en relación con el tejido sano, de células que pueden ser benignas o malignas. - Metástasis Se define como la capacidad que tienen las células neoplásicas de diseminarse a regiones distantes del lugar donde se originaron. - La piel es el órgano más grande del cuerpo, consta de tres capas principales: la epidermis, con epitelio estratificado queratinizado, la dermis, tedijo fibroelástoco y la hipodermis de tejido adiposo. - La organización característica de todo el tubo digestivo, a saber: - Mucosa. - Submucosa. - Muscular externa. - Adventicia o serosa: Se denomina serosa cuando existe peritoneo visceral recubriendo al tubo digestivo. La adventicia como tal está en la porción intratorácica del esófago y en el recto. - Las células alveolares o neumonocitos tipo I, que tapizan la mayor parte de la superficie alveolar, se aplanan en gran medida para facilitar el intercambio de gases entre la sangre y el aire pulmonar. - El neumonocito II es un tipo celular del alvéolo que se encuentra intercalado en el epitelio plano simple que forman los neumonocitos I. - La nefrona es la unidad funcional del riñón que acaba en el túbulo colector. - Las glándulas mamarias son glándulas sudoríparas tubuloalveolares apocrinas modificadas. # Preguntas E NURM 21. 22 y 23 2021.3c.- Los seres humanos necesitan tener una buena absorción de los nutrientes que ingieren. ¿Cuál de estos sitios se considera es la principal estructura de absorción de los productos de la digestión? a) Las microvellosidades b) Las vellosidades c) Los pliegues circulares d) Los cilios 2022.10b.- Luego de haber estado en un fuego atrapado un hombre presenta quemadura por calor de los alveolos. Recibe auxilio en emergencia y es ingresado, 7 días después presenta dificultad respiratoria y muere. Se realiza una autopsia y se muestra una re- generación de las células alveolares. Las células precursoras de los neumocitos tipo I: a) Alveolos. b) Neumocitos tipo II c) Cilios. d) Neumocitos tipo I 2023.2.- Las glándulas de Montgomery se localizan en: a) Uretra b) Areola del pezón c) Cuello uterino d) Vestíbulo nasal ## Preguntas E NURM 21. 22 y 23 Pregunta 2021.3c.- RC: b Pregunta 2022.10b.- RC: b Pregunta 2023.2.- RC: b # Bibliografía 5 Ross MH y col, "Histología. Texto y atlas color con Biología Celular y Molecular". 8^{a} edición, Editorial Wolters Kluver. 5 Geneser F, "Histología". 6^{a} edición. Editorial Panamericana 5 Robbins y Cotran, "Patología Estructural y Funcional", 10"Edición, Elsevier Saunders, 2019
Vista previa
Contenido original (Markdown)
 # Libro CTO de Medicina y Cirugía REPÚBLICA # NOTA La medicina es una ciencia sometida a un cambio constante. A medida que la investigación y la experiencia clínica amplían nuestros conocimientos, son necesarios cambios en los tratamientos y la farmacoterapia. Los editores de esta obra han contrastado sus resultados con fuentes consideradas de confianza, en un esfuerzo por proporcionar información completa y general, de acuerdo con los criterios aceptados en el momento de la publicación. Sin embargo, debido a la posibilidad de que existan errores humanos o se produzcan cambios en las ciencias médicas, ni los editores ni cualquier otra fuente implicada en la preparación o la publicación de esta obra garantizan que la información contenida en la misma sea exacta y completa en todos los aspectos, ni son responsables de los errores u omisiones ni de los resultados derivados del empleo de dicha información. Por ello, se recomienda a los lectores que contrasten dicha información con otras fuentes. Por ejemplo, y en particular, se aconseja revisar el prospecto informativo que acompaña a cada medicamento que deseen administrar, para asegurarse de que la información contenida en este libro es correcta y de que no se han producido modificaciones en la dosis recomendada o en las contraindicaciones para la administración. Esta recomendación resulta de particular importancia en relación con fármacos nuevos o de uso poco frecuente. Los lectores también deben consultar a su propio laboratorio para conocer los valores normales. No está permitida la reproducción total o parcial de este libro, su tratamiento informático, la transmisión de ningún otro formato o por cualquier medio, ya sea electrónico, mecánico, por fotocopia, por registro y otros medios, sin el permiso previo de los titulares del copyright. © CTO EDITORIAL, S.L. 2023 Diseño: CTO Editorial Maquetación: Cañizares Artes Gráficas C/ Albarracín, 34 - 28037 Madrid Tfno.: (0034) 917824330 - Fax: (0034) 917824343 E-mail: ctoeditorial@ctoditorial.com Página Web: www.grupocto.es ISBN Obra completa: 978-84-19338-84-6 ISBN Histología, Anatomía patológica y Histopatología: 978-84-19338-59-4 Depósito Legal: M-4768-2023  # Libro CTO de Medicina y Cirugía Coordinación editorial: Ing. Raúl Díaz Vázquez Dr. Francis Fajardo Martínez Dra. Luiza Pamela Beato González Dra. Aurelia Mayol González Revisora: Dra. Madeline del Rocío Ramírez .  # 1. Evolución del número de preguntas  ## 2. Distribución temática de la asignatura | TEXA | TITULO DE TEXA | \begin{gathered} 12 \\ 13 \end{gathered} | \begin{gathered} 14 \\ 15 \end{gathered} | \begin{gathered} 16 \\ 17 \end{gathered} | \begin{gathered} 15 \\ 16 \end{gathered} | \begin{gathered} 16 \\ 17 \end{gathered} | \begin{gathered} 17 \\ 18 \end{gathered} | \begin{gathered} 18 \\ 19 \end{gathered} | \begin{gathered} 18 \\ 20 \end{gathered} | \begin{gathered} 20 \\ 21 \end{gathered} | \begin{gathered} 21 \\ 22 \end{gathered} | \begin{gathered} 22 \\ 23 \end{gathered} | TOTAL | | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | :--: | | 9 | Histopatología del aparato digestivo | - | - | - | - | 1 | - | - | - | 1 | - | - | 2 | | 1 | Los tejidos básicos | - | - | - | - | - | - | 1 | - | - | - | - | 1 | | 10 | Histopatología del aparato respiratorio | - | - | - | - | - | - | - | - | - | 1 | - | 1 | | 13 | Histopatología del aparato reproductor femenino | - | - | - | - | - | - | - | - | - | - | 1 | 1 | Aviso: las recomendaciones recogidas en estas hojas son sólo válidas para la preparación del ENURM, con análisis de los exámenes hasta la convocatoria 2023. La orientación del Curso CTO para el ENURM puede cambiar en años sucesivos, y CTO Dominicana SRL no se hace responsable de las consecuencias derivadas de estos cambios respecto a la forma correcta de preparar el examen ENURM. # Índice ## Histología de los tejidos básicos 01. Tejidos básicos ..... 1 1.1. Tejido epitelial ..... 1 1.2. Tejido conectivo ..... 2 1.3. Tejido adiposo ..... 2 1.4. Tejido cartilaginoso ..... 2 1.5. Tejido óseo ..... 2 1.6. Tejido muscular ..... 3 1.7. Tejido y sistema nervioso ..... 3 Anatomía patológica general 02. Lesión y muerte celular ..... 5 2.1. Adaptación y reparación celular ..... 5 03. Inflamación ..... 6 3.1. Lesión por radicales libres ..... 6 3.2. Lesiones virales ..... 6 04. Mecanismos de lesión celular y muerte celular ..... 8 4.1. Edema ..... 8 4.2. Metaplasia y displasia ..... 8 4.3. Necrosis ..... 8 05. Neoplasias ..... 10 5.1. Metástasis ..... 10 ## Histopatología 06. Histopatología de los vasos sanguíneos. ..... 11 6.1. Vasos linfáticos ..... 11 07. Histopatología de la piel ..... 13 7.1. Capas de la piel ..... 13 7.2. Anexos cutáneos ..... 13 08. Histopatología de los órganos linfoides ..... 14 8.1. Ganglios linfáticos ..... 14 8.2. El bazo ..... 14 8.3. Tejido linfoide asociado a mucosas ..... 14 09. Histopatología del aparato digestivo ..... 15 9.1. Capas histológicas del aparato digestivo ..... 15 9.2. Cavidad oral ..... 15 9.3. Esófago ..... 15 9.4. Estomago ..... 16 9.5. Intestino delgado ..... 16 9.6. Intestino grueso ..... 17 9.7. Glándulas anexas al tubo digestivo ..... 17 9.8. Vesícula biliar ..... 18 10. Histopatología del aparato respiratorio ..... 19 10.1. Capas histológicas del aparato respiratorio ..... 19 10.2. Histología alvéolo-capilar. ..... 19 11. Histopatología del aparato urinario ..... 20 11.1. Capas histológicas del aparato urinario ..... 20 11.2. Histología del riñón ..... 20 11.3. Histología de la vejiga urinaria ..... 20 12. Histopatología del aparato reproductor masculino ..... 22 12.1. Testículo ..... 22 12.2. Epidídimo ..... 22 12.3. Glándulas anexas al aparato genital masculino ..... 22 13. Histopatología del aparato reproductor femenino ..... 24 13.1. Ovarios ..... 24 13.2. Trompas uterinas ..... 24 13.3. Útero ..... 24 13.4. Cuello uterino y vagina ..... 25 13.5. Mamas ..... 25 14. Sistema de gradación de tumores (TNM) ..... 26 Conceptos clave ..... 27 Preguntas ENURM 21, 22 y 23 ..... 28 Bibliografía ..... 29 .  # Tejidos básicos ### 1.1. Tejido epitelial El tejido epitelial es el tejido que salvo en raras ocasiones reviste todas las superficies y cavidades del cuerpo humano siendo el aislante entre dos medios de distinta composición. Pero lejos de ser únicamente un film de contención, es un transmisor de señales muy complejo, en el que tienen lugar procesos de difusión e incluso reacciones enzimáticas. Se caracteriza por sus uniones celulares, que además de resistencia confieren funciones especializadas a cada tipo de epitelio. Otra característica es que todo epitelio descansa sobre una membrana basal (MB) de grosor y características variables que lo separan de los tejidos subyacentes. La MB está formada en su mayor parte por colágeno tipo IV. Además, algunas incorporan unas habilidades específicas en su superficie apical que le confieren funciones más avanzadas, como son lo microtúbulos y las microvellosidades. El tejido epitelial deriva principalmente del endodermo y el ectodermo. ## Clasificación Se clasifican en el número de capas: simple o estratificado (y uno intermedio llamado pseudoestratificado). También por el tipo celular: escamoso, cilíndrico y cúbico. Añadiéndoles luego un adjetivo según su función especializada, como por ejemplo "queratinizante" Localización y función. - Escamoso simple: revistiendo cavidades; pulmón, paredes capilares, pericardio, pleura, peritoneo. - Cúbico simple: pequeños conductos con funciones glandulares como túbulos renales, glándulas salivales y pancreáticas. - Cilíndrico simple: superficies de absorción o alta secreción, estómago, intestinos, vesícula biliar.  Simple plano  Estratificado cilíndrico - Cilíndrico pseudoestratificado: que en realidad es simple (todas las células apoyan en la MB), típico del epitelio respiratorio (además ciliado). - Escamoso estratificado: muy resistente a la fricción, en boca, faringe, esófago, ano, cuello uterino y vagina. Si incorpora capacidad de crear queratina lo encontramos en la epidermis (piel). - Cúbico estratificado: al igual que el simple recubre conductos excretores, pero en este caso de mayor tamaño también en glándulas como las salivales. Por último comentar un epitelio de características especiales, ese es el transicional, que es exclusivo del aparato urinario de algunos animales superiores, y consta de una gran capacidad de distensión. En cuanto a la disposición de los epitelios al formar glándulas, distinguimos según su forma; las representadas en la Figura 1.1. Según el mecanismo de secreción pueden ser: merocrinas (secretan mediante exóstosis normalmente proteínas, que son la mayoría), apocrinas (expulsan directamente vesículas como lípidos en la mama) y holocrinas (se expulsa la totalidad de la célula, siendo su clásico ejemplo las sebáceas). En atención al material que secretan distinguimos: Serosas (glándulas pancreáticas, parótida), mucosas (glándulas sublinguales), mixtas (glándulas submandibulares), lácteas, sudoríparas y sebáceas. En general, cuando hablamos de glándulas hablamos de glándulas exocrinas, aquéllas que vierten el contenido que secretan a cavidades, conductos o el exterior. No hay que olvidar que existe otro tipo de glándulas con función más compleja que vierten sus productos a la sangre para que éstos actúen a distancia: las endocrinas.  Simple cilíndrico  Estratificado plano  Seudoestratificado cilíndrico  Transicional Figura 1.1. Tipos de epitelio ### 1.2. Tejido conectivo El tejido conectivo o de sostén es un tejido que contrario a servir únicamente de soporte estructural y de relleno, adquiere a lo largo del cuerpo funciones especializadas de vital importancia biológica, a saber: - Proporcionar soporte mecánico. - Almacenamiento del agua: La matriz es un gel que puede hidratarse y ceder agua cuando haya menos volumen sanguíneo. - Almacenamiento de iones. - Almacenamiento de lípidos. - Capacidad metabólica: nutren a los epitelios mediante difusión. - Morfogénesis y diferenciación: actúa sobre tejidos e induce su diferenciación. Su origen es el mesodermo. Los hay más laxos, siendo relleno de cavidades y formas más densas sometidas a tensión como podrían ser los ligamentos. De hecho, desde el punto de vista histológico, el cartílago y el hueso son tejidos conectivos altamente específicos. Todos los tejidos conectivos están compuestos de dos componentes principales: - El primero es la matriz fundamental, que forma la mayor parte del mismo y a su vez se compone de una sustancia fundamental y de fibras. La sustancia fundamental está formada por glucosaminoglucanos (antes llamados mucopolisacáridos) siendo uno de los más extendidos el ác. hialurónico, que unidos con proteínas forman los proteoglucanos. - El segundo componente son las fibras, siendo su principal representante el colágeno, el cual se divide en 19 tipos, siendo los principales: - Tipo 1 (fibroso, en tendones, ligamentos, dermis). - Tipo 2 (cartílago). - Tipo 3 (la reticulina de hígado y tejidos linfoides). - Tipo 4 de membranas basales. - Tipo 7 de anclaje a la misma. Entre estos componentes se distribuyen las células de los distintos tipos de tejidos (fibroblastos, osteocitos, adipocitos, condrocitos), células linfoides y vasos sanguíneos. En todo tejido conectivo del cuerpo hay células del llamado sistema monocelular-fagocítico que llevarán a cabo funciones de defensa y que en distintas partes recibirán distintos nombres: - Monocito: macrófago (histiocito). - Célula de Von Kupffer: en hígado. - Neumonocito III: en pulmón. - Osteoclasto: en tejido óseo. - Microgliocitos: en sistema nervioso central. - Célula de Langerhans: en el epitelio de la piel (epidermis). ### 1.3. Tejido adiposo Este tejido, de estructura histológica simple, se compone de células adiposas, cuya función es la de almacenar y metabolizar las grasas, como en el resto de tejidos conjuntivos encontramos vasos. Ésta se subdivide en grasa blanca (tejido adiposo unilocular), con función de reserva, la que predomina en el adulto; y grasa parda (tejido adiposo multilocular), relacionada con el control térmico en el neonato. Los adipocitos no son proliferativos en la edad adulta, por lo que el aumento de la grasa corporal se debe a la hipertrofia de las células ya existentes en el adulto, no a la hiperplasia. ### 1.4. Tejido cartilaginoso Este tejido, de sostén semirrígido, obtiene su especial consistencia de una agregación de proteoglicanos que se mezclan con proporciones variables de colágeno (predominantemente tipo 2) y fibras elásticas para dar los tres tipos de cartílago: - Cartílago hialino: en tabique nasal, laringe y articulaciones. - Cartílago elástico: en pabellón auditivo, epiglotis y trompas de Eustaquio. - Fibrocartílago: más denso, en discos intervertebrales, meniscos, capsulas articulares y tendones. En cuanto a la nutrición del cartílago, por ser éste uno de los pocos tejidos conectivos avasculares, es por difusión a través de la sustancia intercelular. Entre esta matriz encontramos a las células especializadas: los condrocitos que en una forma precoz inmadura se denominan condroblastos. ### 1.5. Tejido óseo El hueso está formado, al igual que el resto de tejidos conjuntivos, por una matriz (predominantemente de colágeno tipo 1) formada por los osteocitos que se mineraliza gracias al depósito de hidroxiapatita cálcica. Este proceso de mineralización puede tener lugar a partir de un molde de cartílago (osificación encondral) o a partir de un molde mesenquimatoso (osificación intramembranosa) (ENURM, 19-64). En la imagen apreciamos cómo, desde la parte superior donde encontramos cartílago normal, va tomando forma y calcificándose hasta convertirse en hueso trabecular. Entre esta matriz calcificada encontraremos osteocitos y sus precursores los osteoblastos. Y además células fagocitarias denominadas osteoclastos, ya que el hueso está en continua remodelación, pasando por una parte inmadura (no laminar, donde las fibras están desordenadas) a una fase laminar madura. Además distinguimos, según la presión a la que está sometida el hueso, una densidad mayor o menor de trabéculas en la parte interna (hueso trabecular), que se encuentra revestida por un hueso de mayor densidad, el hueso cortical. Mientras que los osteocitos formadores de hueso serán positivos a la fosfatasa alcalina, los osteoclastos lo serán a la fosfatasa ácida, de la que se valen para la resorción ósea. Estas últimas células, las cuales son multinucleadas, estarán repletas de lisosomas donde se acumulará la enzima antes comentada. En el hueso hay una estructura envolvente (el periostio) de función fundamental para la nutrición del hueso, y a partir del cual se van disponiendo las unidades funcionales del hueso, llamadas osteón o sistema de Havers, en la cual las láminas óseas se disponen alrededor de un vaso sanguíneo. ### 1.6. Tejido muscular Todas las células del cuerpo son capaces de realizar algún tipo de movimiento por pequeño que sea, pero si en el cuerpo encontramos unas células motrices por definición, ésas son las musculares. Esto lo logran gracias al desplazamiento de los miofilamentos. Estas células (alargadas y multinucleadas) se agrupan en fascículos rodeadas de células de sostén (endomisio) que a su vez se envuelven de un perimisio formando una fibra muscular que está cubierta de un epimisio. Dentro de la célula muscular encontramos el aparato responsable de que tenga lugar la contracción: la sarcómera. La sarcómera está formada por filamentos gruesos de miosina que se unen paralelamente entre sí a nivel de la línea "M", entre los cuales se deslizan los filamentos finos formados por actina que se unen de igual modo en la línea "Z". Al deslizarse, se acercan las líneas "Z" produciendo un acortamiento de las fibras dependiente de ATP que se traduce en la contracción. El músculo tiene una gran capacidad de hipertrofia que histológicamente es un aumento en el tamaño de las fibras. Por último, es importante diferenciar los principales tipos de músculos: - Músculo estriado: voluntario, se conoce así por la disposición de sus fibras. - Músculo cardíaco: entre medio de los anteriores es el responsable de la contracción rítmica del corazón. - Músculo liso: es el músculo visceral que encontramos por ejemplo en vasos sanguíneos y tubo digestivo, bajo el control autonómico y hormonal. Cabe comentar un tipo celular intermediario entre célula de sostén simple y contráctil, los miofibroblastos presentes en procesos cicatriciales, aproximando los tejidos a la par que secretando colágeno para repararlos. ### 1.7. Tejido y sistema nervioso El tejido nervioso es uno de los más especializados del organismo. Ha de recibir estímulos, procesarlos y emitir señales. Está formado por una red intercomunicada de células llamadas neuronas, las cuales tienen la capacidad de excitabilidad, que supone un cambio en la concentración de iones llamado potencial de acción que dará lugar a la liberación de nuevootransmisores con distintas actividades en la unión interneuronal (la sinapsis). En el sistema nervioso encontramos distintos tipos celulares: - Las neuronas: como principales células funcionales, que las hay de varios tipos. - Las células de la microglia: con diversas funciones (se hablará más delante de los distintos tipos que las integran). El sistema nervioso es uno de los tejidos más especializados y más misteriosos, tanto en su estructura como en su función (Figura 1.2). Permitió a los seres vivos lograr una adaptación eficaz al medio, y lo que no es menos importante, relacionar y coordinar todas las tareas que un organismo requiere para su integridad funcional. El tejido nervioso presenta dos características que lo distinguen del resto: - Excitabilidad: capacidad de reaccionar ante distintos estímulos físicos o químicos. - Conductividad: capacidad de transmitir la excitación provocada hacia distintos puntos. El tejido nervioso posee un parénquima y un estroma, y estas características si bien son de aplicación cuando estudiamos órganos y no tejidos, la aplicamos aquí porque el tejido nervioso tiene propiedades que lo hacen "especial". El tejido nervioso, salvo ocasiones excepcionales, conforma todo el sistema nervioso sin requerir de algún otro tejido básico. Cuando estudiamos al corazón en el aparato cardiocirculatorio, describimos cada una de sus partes y pudimos observar que es un órgano que posee, a modo de ejemplo: epitelio (endocardio), tejido conectivo (subendocardio), tejido muscular (miocardio) y tejido nervioso (fibras internodales). Cuando estudiamos el sistema nervioso, observamos que el SNC está conformado completamente por tejido nervioso y el SNP presenta la misma particularidad a excepción del tejido conectivo que lo auxilia en alguna localización. La división anatómica-funcional del SN la realizamos como nos muestra la Figura 1.2.  Figura 1.2. Esquema de la estructura del sistema nervioso ## El parénquima del sistema nervioso El SN está dividido en dos partes: un parénquima (neuronas) y un estroma (neuroglia). La neurona es la célula funcional del sistema nervioso. Más allá de los diferentes tipos y variantes morfológicas que existen en el organismo, todas ellas poseen las propiedades de irritabilidad y excitabilidad. Todas ellas cumplen la función central del sistema nervioso, esto es recibir, procesar y conducir diversos estímulos. Las neuronas presentan en su estructura anatómica dos componentes: el soma o cuerpo, y una serie de prolongaciones que parten y se irradian desde él: las dendritas y el axón. Respecto a su forma celular distinguimos varios tipos, como los que recoge la Figura 1.3.  Figura 1.3. Tipos de neuronas En cuanto al estroma o neuroglia: - Astrocitos: las funciones de la astroglía son: sostén, nutrición, buffer espacial de potasio \left(K+\right), formación de tejido cicatricial del SNC, formación del 80% de la barrera hematoencefálica (ésta seleccionará cuáles son las sustancias que ingresarán desde la sangre hacia el líquido extracelular del SNC). - Los oligodendrocitos: este tipo celular consta de un cuerpo esférico en el cual se aloja un núcleo grande y también esférico, y tres o cuatro prolongaciones que parten de él. Dichas prolongaciones forman en su extremo distal una suerte de lengüetas que envuelven enrollándose a tantos axones como prolongaciones haya, es decir que cada prolongación está destinada a formarle una vaina al axón. Esta vaina está compuesta por mielina, la cual se consolida cuando la membrana plasmática de estas prolongaciones queda condensada y empaquetada alrededor del axón. - Las células de Schwann: la mielina del SNP: mediante sucesivos enrollamientos de su citoplasma, envuelve a solamente un pequeño segmento de un solo axón. Entre dos células de Schwann existe un espacio pequeño que deja libre de envoltura al axón. En dicho punto se evidencia a microscopio electrónico un abultamiento del axón, o nudo, causa por la cual fueron denominados por Ranvier como nodos: los nodos de Ranvier. Si bien la mielina tiene por función acelerar la transmisión del impulso nervioso a lo largo del axón, estos espacios, los nodos de Ranvier, permiten una mayor velocidad del mismo, ya que se cumple una transmisión saltatoria entre nodo y nodo. - La microglia: la principal función de los microgliocitos es la de fagocitosis. Este tipo celular es capaz de reconocer y fagocitar sustancias ajenas al SNC y detritus celulares, por ejemplo el caso de las células muertas. Forma parte del sistema fagocítico mononuclear. - Las células ependimarias: recubren las cavidades del SN con líquido cefalorraquídeo incluso en la médula espinal. - Sólo faltaría por comentar las células de sostén ganglionares, anficitos que forman una pequeña cápsula que envuelve a las neuronas a este nivel. ## Tejido nervioso periférico Cuando nos referimos a fibra nerviosa, hacemos alusión a un axón y sus envolturas (Figura 1.4). En el SNC el axón se encuentra envuelto en la mielina proporcionada por los oligodendrocitos. En el SNP los axones no sólo están envueltos por la mielina provista por la célula de Schwann, sino que también se proveen de una envoltura de naturaleza conectiva, específicamente de tejido conectivo laxo.  Figura 1.4. Estructura de fibra nerviosa La vaina de tejido conectivo que rodea a cada axón constituyente de un nervio se denomina endoneuro. En los nervios, los axones se encuentran agrupados en paquetes o fascículos, los cuales se hallan separados entre sí por otra envoltura conectiva llamada perineuro. A su vez, todo el nervio se reviste nuevamente de tejido conectivo con adipocitos, conformándose el epineuro, ausente en las ramificaciones más delgadas, en las cuales también se hace difícil la distinción del perineuro. ## Preguntas E NURM - ENURM 18-19, 64  # Lesión y muerte celular La célula es la unidad elemental de la vida, y como tal es un ser independiente, con su propia individualidad y una misión concreta dentro del tejido del que forma parte. Participa activamente en su medio ambiente, adaptando permanentemente su estructura y su función a las exigencias de éste. Dado que la célula tiende a conservar su medio intracelular inalterado (homeostasis), cualquier cambio a su alrededor influirá sobre ella directamente, estimulando el desarrollo de fenómenos de adaptación a la nueva situación. ### 2.1. Adaptación y reparación celular El daño a una célula no siempre culmina con la muerte de ésta. Frecuentemente la célula consigue adaptarse al cambio, modificando su estructura y su función para sobrevivir. Estos mecanismos se conocen con el nombre de adaptaciones celulares. Una célula se hipertrofia cuando aumenta de tamaño para mejorar su capacidad funcional. La hipertrofia es un mecanismo adaptativo frecuente en tejidos que no son capaces de dividirse, como el músculo estriado. La atrofia, por el contrario, consiste en una disminución del tamaño celular, muchas veces secundaria a la reducción de la demanda funcional. Podemos entender este proceso como una reprogramación, una reestructuración no irreversible, de las actividades de la célula para facilitar su propia supervivencia frente a los nuevos estímulos que recibe del medio externo. Aunque también puede deberse a envejecimiento, hipoxia o malnutrición. Se trata de un proceso activo, como todas las adaptaciones celulares (ENURM, 08-6). Se denomina hiperplasia a un incremento controlado del número de células (no del tamaño). Por ejemplo, tras una resección hepática parcial, los hepatocitos se dividen hasta restaurar el peso inicial del hígado. Hipertrofia e hiperplasia están estrechamente relacionadas y no son procesos excluyentes, ya que con frecuencia incluso suceden simultáneamente. En nuestro organismo, algunas células tienen mayor facilidad que otras para la hiperplasia: enterocitos, hepatocitos, o fibroblastos son, entre otros, aquellos que pueden realizar este proceso con más rapidez. En cuanto a los mecanismos de reparación celular tras una agresión, como hemos visto no todos los tejidos tienen capacidad de ser reparados, de hecho es una característica propia de epitelios y tejidos conectivos, en sus distintas variables. Los dos mecanismos que actúan paralelamente en la curación de una herida: - Regeneración del epitelio, que comienza el segundo día a partir de las células basales de la epidermis de los bordes de la herida y avanza hacia el centro de la misma. - Regeneración del tejido conectivo, mediante la aparición de tejido de granulación. Preguntas ENURM - ENURM 07-08, 6  # Inflamación La inflamación es un proceso defensivo-reparador que aparece solamente en tejidos conectivos vascularizados. Clínicamente se manifiesta por signos focales: calor, dolor, rubor y tumor (los describió Celso en el año 10 d. C.), así como por una disminución de la función tisular. - En su forma aguda (minutos a días), en una respuesta vascular inmediata con exudación-edema y acumulación de leucocitos polimorfonucleares que destruyen principalmente bacterias, y son las primeras células que llegan al foco inflamatorio. Son, por tanto, muyinespecíficas. Mientras que los macrófagos son los fagocitos por excelencia. Aparecen en inflamaciones agudas y crónicas, en todos los tejidos, y a menudo con nombres propios (microglía en SNC, células de Kuppfer en el hígado). Destruyen eficazmente virus y bacterias intracelulares (Figura 3.1). Los eosinófilos predominan en reacciones por hipersensibilidad tipo I y en infecciones por protozoos. Los linfocitos participan en fases tardías de la inflamación, y tienden a acumularse en torno a los vasos. Son frecuentes en infecciones virales y granulomatosas, así como en enfermedades autoinmunes.  Figura 3.1. . Meningitis neumocócica (inflamación aguda purulenta con abundante infiltrado de leucocitos polimorfonucleares) - La inflamación crónica (días a años), es una respuesta tardía y específica en la que predominan los fenómenos celulares (infiltración por mononucleares) y los fenómenos proliferativos (fibrosis y neovasos). Cabe recordar un tipo específico de inflamación crónica como es la inflamación granulomatosa que es propia de unos pocos agentes con antígenos especiales. Estos antígenos, una vez fagocitados por un macrófago, sobreviven a la destrucción lisosómica, de modo que el macrófago se ve obligado a transformarse en una célula muy resistente, la célula epitelioide, que se agrupa con otras en una empalizada que intenta retener al agresor aunque no sea posible su destrucción y eliminación. ### 3.1. Lesión por radicales libres Los radicales libres son moléculas con un solo electrón en su orbital externo que al contacto con los tejidos inician un proceso de reacciones autolíticas. Éstos proceden de las reacciones endógenas, de las radiaciones ionizantes y del metabolismo de sustancias químicas. Los de mayor relevancia son de O_{2} y de C , y el principal destino de su daño celular son: los lípidos de membrana, las proteínas, y el ADN del núcleo. El daño que pueden realizar estas moléculas es limitado ya que tienden por sí mismas a la descomposición. Para evitar el daño de estas sustancias, el cuerpo dispone de unas enzimas inactivadoras como son la catalasa y la superoxidodimutasa. Mediante una dieta rica en antioxidantes también podemos bloquear la producción de radicales libres. Hablamos de la ingesta de vitaminas liposolubles como A y E o hidrosolubles como el ácido ascórbico. También intervienen en la defensa contra estos agentes, proteínas con capacidad para transportar y retener metales que, de encontrarse no unidos, poseerían alta tendencia a generar radicales libres. Un ejemplo de la importancia de estas proteínas es la enfermedad de Wilson, en la cual el cobre es incapaz de unirse a la proteína ceruloplasmina, acumulándose y dañando órganos como hígado, cerebro o riñón. ### 3.2. Lesiones virales Los virus son parásitos intracelulares obligados, las consecuencias de la infección va desde la destrucción rápida, integración al genoma celular o la transformación neoplásica de las células infectadas. Los virus producen un efecto citopálico sobre la célula: la muerte celular y liberación de nuevos virus con capacidad infectante. Puede estimular la aparición de inclusiones, las cuales pueden orientar hacia el tipo de virus infectante. Algunas intranucleares (como los cuerpos de Cowdry tipo A, estructuras eosinofílicas intranucleares propias de la infección por virus herpes), otras intracitoplasmáticas (viruela, cuerpos de Negri, inclusiones eosinofílicas de la nucleocápside características del virus de la rabia) o incluso mixtas (citomegalovirus, donde las inclusiones nucleares confieren a la célula apariencia de ojo de búho). Otros virus por su parte no producen lisis celular, se produce una integración y transformación celular hasta convertirse en una célula neoplásica y se produce la propagación y aparición de neoplasias, ejemplo, PVH, hepatitis B. El daño celular aparece cuando se sobrepasa la capacidad adaptativa de la célula. La intensidad del daño varía en función del tipo de célula agredida y de su adaptabilidad, así como de la agresividad del agente nocivo y del tiempo de actuación del mismo. ## Preguntas E NURM - No hay preguntas ENURM representativas  # 04 Mecanismos de lesión celular y muerte celular Cuando la agresión celular supera a la capacidad de adaptación de la célula se produce el daño celular, que puede ser reversible o irreversible, conduciendo en este último caso a la muerte de la célula. La maquinaria intracelular tiene 4 puntos muy vulnerables, y el hallazgo de signos claros de lesión en ellos indica que el daño celular es irreversible (muerte celular): - La aparición de grandes densidades en las mitocondrias es el signo más precoz e inminente de muerte celular, ya que refleja un daño en la maquinaria celular para la respiración aeróbica. - La retracción y condensación del núcleo -picnosis-, su disolución -cariolisis- o su fragmentación -cariorrexis-, objetivan la destrucción del aparato genético celular. - La lisis del retículo endoplásmico refleja la incapacidad para la síntesis proteica. - La pérdida de la integridad de la membrana celular es, tal vez, el factor más importante en la patogenia de la lesión celular irreversible. Se observa rotura de la membrana y aparición de figuras de mielina que, junto con las alteraciones nucleares descritas, constituyen los signos morfológicos de muerte celular más fiables para el patólogo. Asimismo, la rotura de la membrana de los lisosomas produce autolisis de la célula por liberación de las enzimas lisosomales. No todos los cambios celulares que pueden ser observados traducen la muerte de la célula. Hay también cambios celulares que reflejan un daño activo a la célula pero reversible como la tumefacción o degeneración hidrópica, condensación de la cromatina... ### 4.1. Edema Consiste en el aumento de líquido en el espacio intersticial. El edema inflamatorio se debe a un aumento de la permeabilidad vascular local y es un exudado rico en proteínas y con una densidad alta. El edema hemodinámico o no inflamatorio es un trasudado, con escasas proteínas y coloides, y densidad menor que el anterior. Suele deberse a causas sistémicas, entre ellas: - Aumento de la presión hidrostática de la sangre, como en la insuficiencia cardíaca congestiva. - Disminución de la presión oncótica del plasma, por ejemplo en el síndrome nefrótico o la cirrosis. - Obstrucción del drenaje linfático. ### 4.2. Metaplasia y displasia El término metaplasia se utiliza para describir la sustitución de células de un tejido adulto por células de otro tejido adulto diferente, que generalmente pertenece a la misma hoja blastodérmica. Un buen ejemplo es la metaplasia escamosa que aparece en los bronquios de los fumadores, donde el epitelio columnar ciliado es reemplazado por epitelio escamoso poliestratificado. Otro ejemplo sería el esófago de Barret, caracterizado por el reemplazamiento de epitelio escamoso por epitelio columnar de tipo intestinal en el esófago distal, como consecuencia del daño repetido a la mucosa del tercio distal del esófago atribuible al reflujo. El cérvix de la mujer también sufre un fenómeno de metaplasia a partir de la pubertad, cuando el epitelio cilíndrico de la parte inferior del conducto cervical se evierte hacia el exocérvix. Expuesto al entorno vaginal de bajo pH , se produce el cambio del epitelio cilíndrico por epitelio escamoso metaplásico neoformado. Aunque suele ser una respuesta adaptativa, la metaplasia es un "arma de doble filo", ya que el nuevo tejido tiene más riesgo de transformación maligna posterior (en nuestro ejemplo, el nuevo epitelio escamoso no produce moco protector así que es muy vulnerable al daño y a la degeneración maligna). Es importante recordar que toda metaplasia, aunque patológica, es una lesión reversible. La displasia consiste en una proliferación celular desordenada, la aparición de un defecto bien sobre un tejido primario o más frecuentemente sobre una metaplasia previa pero no neoplásica. En ella se observan alteraciones celulares y arquitecturales. Las células muestran diferentes tamaños y formas (pleomorfismo) y signos claros de desdiferenciación, como hipercromatismo nuclear y aumento del índice núcleo/citoplasma, características que ya nos hablan de premalignidad. De hecho, no resulta fácil marcar la delimitación clara entre grados avanzados de displasia y cáncer. Tres de los procesos de adaptación celular descritos pueden ser preneoplásicos: hiperplasia, metaplasia y displasia. ### 4.3. Necrosis Un daño suficientemente intenso o mantenido puede conducir a la muerte de la célula. La célula comienza a sufrir alteraciones estructurales que son el reflejo de un proceso combinado de digestión enzimática y desnaturalización proteica que culmina con la rotura de la membrana celular, el vertido del contenido citoplásmico al exterior y la subsiguiente activación de un proceso inflamatorio que permitirá la liquidación de los restos celulares por los fagocitos. Este proceso se conoce como necrosis celular. Existen varias formas de necrosis celular, en función del tipo de tejido afectado y de la etiología del daño celular: - Necrosis coagulativa. Es la forma de necrosis típica de la isquemia de los órganos sólidos (corazón, bazo, riñón), excepto el cerebro. En esta forma de necrosis predomina la desnaturalización proteica sobre la digestión enzimática, por lo que al microscopio se observan células como "momificadas", con escasas alteraciones estructurales (eosinofilia, desaparición del núcleo, difuminación de las organelas), debido a que la desnaturalización de las proteínas inactiva también a las enzimas proteolíticas impidiendo la digestión enzimática, y a que las membranas celulares se han estabilizado. - Necrosis licuefactiva. Es característica de la isquemia cerebral y de las inflamaciones purulentas en cualquier tejido. Se produce cuando predomina la digestión enzimática sobre la desnaturalización de las proteínas, debido a la rotura de las membranas lisosomales y la liberación secundaria de las enzimas proteolíticas, que conduce a la digestión de los elementos celulares, que se "licúan". - Necrosis caseosa. Es un subtipo de necrosis coagulativa en la que se deposita una masa de restos lipídicos complejos desestructurados en el seno de un tejido que sufre inflamación granulomatosa. Macroscópicamente tiene un aspecto semejante al queso, de donde deriva su nombre, y es característica de la tuberculosis pero no exclusiva. - Necrosis grasa. La necrosis grasa consiste en la saponificación de la grasa de los tejidos secundaria a la liberación de enzimas pancreáticos (pancreatitis) o a traumatismos (mamario por ejemplo), con depósito de sales de calcio que le dan un aspecto macroscópico de "tiza". - Necrosis fibrinoide. Esta forma de necrosis traduce una reacción inflamatoria agresiva en la que se destruye la pared de los vasos y se deposita fibrina. Suele afectar a vasos de pequeño calibre, como arteriolas, en enfermedades autoinmunes con depósito de inmunocomplejos (LES, PAN) o en otros procesos como HTA maligna. (p. ej. preeclampsia) Se demuestra encontrando en la biopsia de estas estructuras el depósito de fibrina (entre otras proteínas) a lo largo de toda la pared vascular, como un material eosinofílico y amorfo. Debe necesariamente recurrirse al microscopio para identificar y reconocer esta entidad. ## Preguntas ENURM - No hay preguntas ENURM representativas  Neoplasia significa "nuevo crecimiento" y se refiere al crecimiento no regulado, en relación con el tejido sano, de células que pueden ser benignas o malignas. El termino tumor, que en origen era usado para designar el crecimiento o tumefacción de un área, en la actualidad se reserva principalmente para las neoplasias benignas, aunque en algunas instancias aun se usa para las neoplasias malignas. Los tumores benignos son aquellos que, en general tiene aspecto macroscópico y microscópico benigno, es localizado, no da metástasis y puede resolverse con la extirpación quirúrgica local. Se designan agregando el sufijo -oma al nombre del tipo celular del que provienen. | Ejemplos de nomenclatura de tumores benignos | | | --- | --- | | Fibroma | Neoplasia mesénquimal benigna derivada de tejido conectivo | | Lipoma | Neoplasia mesénquimal benigna frecuente, que puede aparecer en todo el cuerpo y deriva de tejido adiposo | | Adenoma | Neoplasia epitelial benigna derivada de glándulas | Tabla 5.1. Ejemplos de nomenclatura de tumores benignos Los tumores malignos se denominan comúnmente como "cáncer", tienen como característica la capacidad de invadir y destruir las estructuras adyacentes a su lugar de origen, capacidad de propagarse o metastatizar a sitios remotos y apariencia macroscópica y microscópica variable pero generalmente anaplasica. Se nombran agregando si son originados de tejido conectivo el sufijo sarcoma y los que surgen de células epiteliales carcinomas. | Ejemplos de nomenclatura de tumores malignos | | | --- | --- | | Fibrosarcoma | Neoplasia mesénquimal maligna derivada de tejido conectivo | | Liposarcoma | Neoplasia mesénquimal maligna que deriva de tejido adiposo | | Adenocarcinoma | Neoplasia epitelial maligna derivada de glándulas | Tabla 5.2. Ejemplos de nomenclatura de tumores malignos Es importante tener presente que en todas las reglas hay excepciones, notable es el caso de los linfomas que siendo neoplasias malignas derivadas de los linfocitos conservan el sufijo oma. El concepto de diferenciación y anaplasia se refiere a la semejanza que conserva el tejido neoplásico en relación al tejido del que surgieron las células que lo conforman, esto se refiere a que tan parecidas morfológicamente y funcionalmente son las células neoplásicas a su contraparte normal. En general, los tumores benignos conservan la diferenciación y carecen de características anaplasicas mientras que los tumores malignos son variables tanto en su grado de diferenciación como a la anaplasia que presentan. ### 5.1. Metástasis Se define como la capacidad que tienen las células neoplásicas de diseminarse a regiones distantes del lugar donde se originaron. Dentro de las vías de propagación se encuentran: - La siembra de cavidades y superficies corporales - La diseminación linfática - La diseminación hematógena Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología de los vasos sanguíneos El sistema circulatorio está formado por dos componentes separados pero relacionados: - Sistema cardiovascular: transporta sangre en ambas direcciones entre el corazón y los tejidos. - Sistema vascular linfático: su función consiste en reunir linfa, el exceso de líquido extracelular y llevarla de nuevo al sistema cardiovascular, en un solo sentido. En cuanto a la histología, por lo general las arterias tienen paredes más gruesas y son de diámetro más pequeño que sus equivalentes venosos. Las paredes de los vasos sanguíneos están compuestas por tres capas: - Túnica íntima. Compuesta por epitelio escamoso simple y tejido conectivo subendotelial. Debajo de ésta se encuentra una lámina elástica interna (en vasos musculares desarrollados). - Túnica media. Por lo general, es la capa más gruesa de la pared del vaso (ENURM, 08-11-AT). Compuesta de capas de músculo liso dispuestas de manera helicoidal. Las arterias musculares grandes tienen una lámina elástica externa. En los capilares y vénulas postcapilares se reemplaza por pericitos. - Túnica adventicia. Es la capa más externa de la pared del vaso, se funde con el tejido conectivo circundante. Aquí encontramos la vasa vasorum (vasos para la propia irrigación de la pared de los vasos) al igual que los nervios que mediante el sistema autónomo controla la contracción y dilatación de los vasos. El lecho arterial desde su salida del corazón va pasando de vasos de mayor calibre (arterias elásticas) a unos intermedios (arterias musculares) hasta dar las arteriolas, con un componente elástico sucesivamente menor, aumentando su proporción muscular, ya que cuanto más lejos, menor es el impulso cardíaco. Las grandes arterias (aorta, pulmonar, subclavias, etc.) contienen gran cantidad de fibras elásticas y por ser ésta su característica más saliente se denominan arterias elásticas. A medida que se van ramificando en arterias más pequeñas, van predominando las células musculares lisas en las paredes vasculares, por lo cual toman éstas la denominación de arterias musculares. Además de las tres capas o túnicas referidas, es característico en las arterias que una membrana constituida por paquetes de fibras elásticas: se interponga entre la túnica íntima y la túnica media. Ésta es la lámina elástica interna. Una membrana similar, aunque generalmente menos definida, limita la túnica media de la túnica adventicia, ésta es la lámina elástica externa. Después encontramos los capilares, los cuales están compuestos por una capa de células endoteliales y son los vasos sanguíneos más pequeños. Éstos se clasifican en: - Continuos: no tienen poros, ni fenestras en sus paredes. Se encuentran en tejido muscular, nervioso y conectivo. - Fenestrados: poseen poros (fenestras) en sus paredes que están recubiertos por diafragmas en poros. - Sinusoidales: pueden tener células endoteliales y lámina basal discontinuas e incluyen muchas fenestras grandes sin diafragmas, lo cual aumenta el intercambio entre la sangre y el tejido. Rodeando a los capilares hay unas células denominadas pericitos con funciones de vasoconstricción y sostén. A continuación encontramos las venas, que son vasos que regresan sangre al corazón. Éstas se clasifican en tres grupos con base en su diámetro y el grosor de la pared: pequeñas, medianas (menos de 1 cm ) y grandes (venas cavas, pulmonares, renales, ácigos, yugulares internas e ilíacas). Entre las características de las venas encontramos que éstas tienen válvulas para evitar el retorno venoso a favor de la gravedad. Además, al estar sometidas a menor presión, tienen una capa muscular más delgada que las arterias, ya que la musculatura periférica será el motor que al comprimirlas empuja la sangre hacia arriba. En cuanto al sistema linfático, éste comparte más características con el venoso que con el arterial, siendo peculiar en ellos la alta presencia de células linfoides en su luz. Las principales diferencias entre los vasos arteriales y venosos: - Las arterias presentan sus núcleos paralelos al eje longitudinal del vaso y se ven redondos. Su luz es redondeada, a veces estrellada. En general, "poseen más pared que luz". Tienen una túnica media muy desarrollada. - Las venas presentan núcleos perpendiculares al eje mayor, se ven alargados. De luz habitualmente oval. Al contrario que las arterias "poseen más luz que pared". Tienen una adventicia muy desarrollada. ### 6.1. Vasos linfáticos El sistema linfático transporta linfa, que es un ultrafiltrado plasmático con proteínas que recoge del tejido conectivo. Tiene por función llevar elementos del sistema inmune, lípidos y otras macromoléculas. Está formado por una red de capilares linfáticos, vasos colectores, ganglios linfáticos y dos grandes troncos linfáticos (conducto torácico y la gran vena linfática). Los capilares linfáticos se encuentran en la mayoría de los tejidos en íntima relación con los vasos de la microcirculación. Poseen endotelio similar al de los capilares sanguíneos y carecen de MB. Se diferencian de los capilares sanguíneos por no poseer perícitos. Los vasos colectores poseen tres capas (igual que los vasos sanguíneos): íntima, media y adventicia. Mantienen los repliegues de endotelio, que forma válvulas como las que se observa en la imagen dando mayor semejanza a venas. | Tumores benignos y malignos comunes originados de vasos sanguíneos | | | :-- | :-- | | Hemangioma | Neoplasia benigna derivada de vasos sanguíneos de pequeño calibre, usualmente bien delimitada | | Linfangioma | Neoplasia o malformación benigna de vasos linfáticos | | Angiosarcoma | Neoplasia maligna derivada de vasos sanguíneos de pequeño calibre | Tabla 6.1. Tumores benignos y malignos comunes originados de vasos sanguíneos  # Histopatología de la piel ### 7.1. Capas de la piel La piel es un órgano del cuerpo que más allá de ser un simple aislante es un órgano funcional con múltiples funciones como: - Protección (de la deshidratación, de los rayos UV, de los microorganismos). - Es el mayor órgano sensorial del cuerpo. - Es un elemento fundamental en la termorregulación. - Por último, aunque más limitadas, posee funciones metabólicas como las síntesis de vitamina D y el acúmulo de lípidos en el tejido celular subcutáneo. La piel consta de tres capas principales: - La epidermis: epitelio escamoso estratificado queratinizado, que varía su grosor siendo máximo en la planta de los pies. Se compone de 5 estratos: Basal: células cúbicas en mitosis que serán el recambio de estratos superiores y entre las cuales encontramos los melanocitos que crean la melanina que depositan en los estratos inferiores. Capa translúcida. Espinoso: células grandes poliédricas con síntesis proteica. En este estrato encontramos las células de Langerhans, del complejo mononuclear-fagocítico que funcionan ante todo como presentadoras de antígenos. Granuloso: como su nombre indica están cargadas de gránulos de queratohialina. Córneo: células muertas en un mar de queratina. - La dermis: tejido fibroelástico conectivo, que lanza papilas dérmicas a la epidermis entre las cuales se sitúan las crestas interpapilares de epidermis. Distinguimos una dermis superficial o papilar y una dermis profunda reticular, más resistente. A este nivel encontramos las glándulas sebáceas y los músculos erectores vellosos. - La hipodermis: tejido adiposo entre el cual se reparten las glándulas sudoríparas merocrinas (directamente a la superficie) y los folículos pilosos y las glándulas sudoríparas apocrinas (drenan a los folículos pilosos). ### 7.2. Anexos cutáneos Ya se ha comentado a qué niveles encontramos los principales anejos cutáneos: - Pelos: son estructuras de queratina rodeadas de colágeno que crecen por expansión terminal en el folículo. A través del músculoerector y mediado por el simpático responde a estímulos erizando el pelo. - Glándulas sebáceas: a cada folículo piloso se le asocia una glándula sebácea que secreta un agente impermeabilizante. En algunas partes del cuerpo como pezones, labios, vulva, secretan mediante un conducto directamente a la superficie. - Glándulas sudoríparas: la mayoría son tubulares simples, son las glándulas merocrinas, distribuidas por todo el cuerpo. Mientras que en zonas concretas como axilas y región genital encontramos glándulas apocrinas que drenan a folículos pilosos. | Tumores frecuentes en la piel | | | :-- | :-- | | Melanoma | Neoplasia maligna que surge de los melanocitos de la piel y mucosas. | | Carcinoma basocelular | Neoplasia maligna frecuente, de buen pronóstico general que surge de las células del epitelio interfolicular o folicular de la epidermis. | | Carcinoma epidermoides | Neoplasia maligna derivada de los queratinocitos epidérmicos que puede presentar diversos grados de diferenciación. | Tabla 7.1. Tumores frecuentes en la piel ## Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología de los organos linfoides ### 8.1. Ganglios linfáticos Los ganglios linfáticos son pequeños órganos que se disponen en cadenas a lo largo del trayecto de los vasos linfáticos formando estaciones en ciertas partes del cuerpo. Cuando los vasos linfáticos aferentes se acercan al ganglio originan numerosas ramas que ingresan a él por distintos sitios de su superficie convexa. Los vasos linfáticos eferentes (en menor número que los aferentes) abandonan el ganglio por el hilio, pequeña depresión en su parte central. Como el resto de órganos, constan de un armazón conectivo en cuyo interior encontramos millones de células linfoides (linfocitos, células plasmáticas y macrófagos) entre las que discurren senos linfáticos. En el ganglio distinguimos una zona cortical externa densamente teñida y una médula interna más pálida. Los vasos linfáticos aferentes perforan la cápsula y se abren paso por el parénquima cortical. El aspecto compacto se debe a los pocos senos y a su pequeño diámetro. Éstos continúan por la médula con el nombre de senos medulares que son anchos y tortuosos e irregulares, y se ramifican y anastomosan en numerosos cordones medulares que salen por el hilio. Los centros germinales se localizan en la periferia del ganglio, y en conjunto forman la corteza superficial, mientras que la corteza profunda, está constituido por tejido linfoideo difuso. No hay una frontera precisa entre ambas, y esta última se continúa con los cordones medulares. En la corteza profunda las células están agregadas más laxamente que en la corteza externa, predominando linfocitos pequeños, mientras que macrófagos y plasmocitos solamente se hallan ocasionalmente. Por su parte, los cordones medulares están formados por agregaciones de tejido linfoideo organizados en torno a vasos sanguíneos pequeños. Los cordones se ramifican y anastomosan entre ellos. Cerca del hilio forman lazos o terminan de modo ciego. Están formados por una rica red de fibras reticulares y de células reticulares, que encierran linfocitos pequeños, plasmocitos y macrófagos. Pueden contener neutrófilos (leucocitos polimorfonucleares) y eritrocitos, en número variable, pero igualmente en escasa cantidad. La sangre ingresa al ganglio por el hilio y llega a la corteza, donde se distribuye en plexos capilares por el parénquima cortical difuso, y alrededor de los nódulos o folículos. Estos folículos se dividen en primarios y secundarios dependiendo si han estado o no en contacto con un antígeno, ya que en estos folículos es donde se multiplican los linfocitos B. ### 8.2. El bazo El bazo es un órgano abdominal que funciona como un complejo filtro interpuesto en el torrente sanguíneo. Su función es la de depurar la sangre de partículas antigénicas y células viejas o anormales. Es un órgano con gran cantidad de tejido linfoideo y vasos sanguíneos especiales que permiten que la sangre circulante se ponga en contacto con numerosos macrófagos. ## Consta de: - Una cápsula. - Una zona de médula roja oscura, y sobre ella unas zonas nodulares blancas. Histológicamente, se define a la zona roja oscura como pulpa roja, y a la zona blanca como pulpa blanca. La pulpa blanca está representada por el tejido linfoide que se agrupa circunferencialmente a las arterias, formándoles una vaina, las vainas linfoides periarteriales, las cuales poseen linfocitos y algunos macrófagos con células plasmáticas. La pulpa roja está formada por una red de vasos llamados senos que poseen una disposición tortuosa que se ramifican y anastomosan entre sí. El color de la pulpa roja se debe a la abundancia de eritrocitos que llenan la luz de los senos e infiltran a los cordones (que reciben el nombre de cordones de Billroth). Entre las dos pulpas existe una región de transición que se llama zona marginal. ### 8.3. Tejido linfoide asociado a mucosas A lo largo del tracto gastrointestinal encontramos un tejido linfoide denominado por el acrónimo anglosajón MALT. Contiene células T, B y células presentadoras de antígenos. A distintos niveles tiene distintas formas y recibe distintos nombres. En el paladar y faringe recibe el nombre de anillo de Waldeyer, que está integrado por las principales amígdalas. A nivel del intestino grueso encontramos protruyendo hacia la luz las denominadas placas de Peyer, con células especializadas en captar antígenos y desarrollar una respuesta específica mediada ocasionalmente por \lg A. Sin embargo, la mayor parte de este sistema son pequeños acúmulos variables innominados a lo largo del tubo digestivo constituyendo el órgano linfoide de mayor volumen del cuerpo.  # Histopatología del aparato digestivo ### 9.1. Capas histológicas del aparato digestivo (ENURM, 17-18) El aparato digestivo comprende el tracto o tubo digestivo y sus glándulas anexas. El tracto digestivo es una estructura tubular de aproximadamente 9 metros de largo, que se extiende desde la boca hasta el ano. Por este tubo se transportan los componentes alimenticios mientras se va produciendo la digestión mecánica y química para la posterior absorción de los productos necesarios para el organismo. El tubo digestivo está compuesto por los siguientes órganos: boca, faringe, esófago, estómago, duodeno y yeyuno-íleon (intestino delgado), colon ascendente, transverso, descendente y sigmoides, recto y ano (intestino grueso). ### 9.2. Cavidad oral La boca es la primera sección del tracto digestivo y actúa además como primera porción de las vías aéreas. Está revestida en su gran proporción por un epitelio plano estratificado o escamoso (Figura 9.1). Las glándulas anexas se encuentran ubicadas por fuera del tubo digestivo, pero sus conductos excretores desembocan dentro de éste. Éstas son las glándulas salivales (parótida, submaxilar y sublingual), el hígado y el páncreas exocrino. En la lengua veremos además un tipo de células especializadas sensitivas, los corpúsculos gustativos. De forma esférica, sus células se organizan disponiéndose en forma de capas de cebolla. Se ubican en el espesor del epitelio de la papila, extendiéndose desde la membrana basal hasta la luz, hacia la cual se abre un poro central. ### 9.3. Esófago El esófago respeta la organización característica de todo el tubo digestivo, a saber: - Mucosa. - Submucosa. - Muscular externa. - Adventicia o serosa: Se denomina serosa cuando existe peritoneo visceral recubriendo al tubo digestivo. La adventicia como tal está en la porción intratorácica del esófago y en el recto. En el esófago, la mucosa está compuesta por un epitelio plano estratificado que contiene glándulas mucosas. La submucosa está formada por tejido conectivo laxo y algunos folículos linfoides. Tiene una muscular estriada proximalmente y lisa después y una adventicia compuesta por tejido conectivo laxo, abundantes vasos y nervios. Recordemos que aproximadamente el último cuarto del esófago se encuentra en la cavidad peritoneal y en consecuencia aquí la adventicia se reemplaza por una serosa (mesotelio). El esófago consta de  Figura 9.1. Epitelio pleno estratificado de la boca con corpúsculos gustativos unas glándulas tubulares mucosas muy ramificadas con función de lubricar al paso del bolo alimenticio. Desde el esófago hasta el ano, la pared del tubo digestivo contiene una serie de plexos nerviosos intramurales. Éstos, están formado, por una capa de neuronas externas llamada plexo mientérico o plexo de Auerbach, ubicado en la túnica muscular; y una capa de neuronas internas, ubicado en la túnica submucosa, denominado plexo submucoso o plexo de Meissner. Éstos controlan la función motora del tubo digestivo y los encontramos en el preparado histológico del tracto digestivo a nivel de la túnica submucosa y de la muscular. | Neoplasias malignas frecuentes en el esófago | | | :-- | :-- | | Adenocarcinoma | Neoplasia maligna agresiva, derivada de glándulas, frecuentemente encontrada en el tercio inferior del esófago y relacionada con la presencia previa de esófago de Barret. | | Carcinoma epidermoide | Neoplasia maligna agresiva, derivada de queratinocitos, más frecuente en los dos tercios superiores del esófago, que puede estar relacionada con la presencia de infección por virus de papiloma humano. | Tabla 9.1. Neoplasias malignas frecuentes en el esófago ### 9.4. Estomago En cuanto al estómago, la túnica mucosa está ocupada en su totalidad por glándulas tubulares simples o ramificadas que son denominadas glándulas gástricas. En el área mucosecretora, encontramos las glándulas cardiales, que son muy ramificadas y presentan células mucosas productoras de mucus y algunas células endocrinas pertenecientes al sistema neuroendocrino difuso (SNED) y las glándulas pilóricas, que son tubulares simples o ramificadas y también presentan células mucosas y endocrinas. El área de mayor importancia fisiológica es la región ácido-secretora, correspondiente a la región corpofúndica del estómago. En cuanto a las células mucosas, son células cilíndricas bajas, con núcleo basal, a menudo algo aplanado. Con la técnica de hematoxilina eosina, su citosol es claro, pero con el método de PAS, se demuestra que el citoplasma apical contiene numerosos gránulos coloreados moderadamente. En cuanto a las células secretoras de ácido o células parietales (ENURM, 11-9-FS), se observan en el cuello de las glándulas, poseen forma piramidal y al microscopio electrónico (a veces percibiéndose al MO) se observa que la célula parietal presenta canalículos intracelulares con microvellosidades largas para transportar sus secreciones. Se las reconoce bien aplicadas contra la membrana basal de las glándulas corpofúndicas a la cual suelen empujar lateralmente (de ubicarse contra la "pared", su nombre). Su citoplasma es fuertemente acidófilo por la gran cantidad de mitocondrias, recordemos que estas células deben trabajar mucho para realizar su actividad secretora, por lo que necesitan mucha energía. Las células parietales son grandes y poliédricas con núcleo redondo y oscuro ubicado en el centro celular. Algo muy relevante es la presencia en el citosol de vesículas. Cuando la célula parietal es estimulada, las vesículas migran hacia la membrana apical, con la cual se fusionan aumentando así el tamaño de ésta y formándose los canalículos de secreción repletos de canales iónicos en sus membranas. Al culminar dichas fusiones se hacen activas las citadas herramientas para la secreción. El último tipo celular del estómago son las células principales que se encuentran en mayor número dentro de la glándula fúndica. Son células basófilas por la gran abundancia de REG. Presentan en su superficie apical gránulos de zimógeno. Estos gránulos contienen en su interior una proenzima llamada pepsinógeno, que es el precursor inactivo de la enzima pepsina que es una endoproteasa. ## Neoplasias malignas del estómago Las neoplasias malignas más frecuentes encontradas en el estómago incluyen el adenocarcinoma gástrico. Este puede surgir como una lesión única y focalizada, designada como de tipo intestinal o por el contrario como células dispersas que infiltran una porción o segmentos de la pared del estómago. La linitis plástica es una designación al aspecto macroscópico que le confiere la presencia de las células malignas del adenocarcinoma de tipo difuso al estómago, esta apariencia también puede observarse cuando se trata de un linfoma en esta localización. ### 9.5. Intestino Delgado A continuación encontramos el intestino delgado. El intestino delgado es una porción del tubo digestivo formado por el duodeno y el yeyu-no-ileon. Aproximadamente mide entre 4 y 6 metros, de los cuales sólo los primeros 25 a 30 centímetros corresponden al duodeno. La función más importante del intestino delgado es realizar la absorción de los nutrientes digeridos. El intestino delgado presenta 4 estructuras que aumentan de 300 a 400 veces su superficie de absorción. De lo anatómico a lo histológico, éstas son: - Válvulas conniventes o pliegues de Kerkring. - Vellosidades intestinales. - Microvellosidades. Cada vellosidad está rodeada por una cripta llamada cripta de Lieberkhun que corresponde a una glándula tubular simple. Los pliegues de Kerkring están compuestos por un eje central de submucosa rodeados por mucosa, y son macroscópicamente visibles. Están bien desarrollados a nivel del yeyuno, y por lo general faltan en los primeros 4-5 centímetros del duodeno y la última mitad del íleon. Toda la mucosa del intestino delgado está tapizada por las vellosidades intestinales, cuya forma varía en las diferentes secciones del intestino; así, por ejemplo, las vellosidades del duodeno aparecen con forma de dedos o de hojas. Las vellosidades intestinales miden aproximadamente 1 milímetro y son evaginaciones de la mucosa, compuestas por tejido conectivo laxo (perteneciente a la lámina propia), recubiertas por un epitelio superficial. Por tanto, en los cortes histológicos transversales, se visualizan como pequeños islotes de tejido conectivo con cobertura epitelial superficial. El epitelio está formado por cuatro tipos celulares: los enterocitos (células absortivas que contienen enzimas digestivas), las células caliciformes (secretoras de moco), células endocrinas (parte del sistema NERD) y por último tipo celular son las células de Panneth que sólo se encuentran en el fondo de las criptas, poseen forma cilíndrica, siendo su principal función la liberación de enzimas, entre ellas la lisozima, que es una proteína intensamente catiónica con acción bactericida. La submucosa sólo contiene glándulas en el duodeno, las llamadas glándulas de Brunner. Éstas comienzan a aparecer a nivel del piloro y su número va disminuyendo gradualmente en sentido distal, pero pueden alcanzar los primeros centímetros del yeyuno. Son acinos mucosos que producen mucus. Por su parte, el rasgo diferencial de las partes más distales (lleon terminal) son las placas de Peyer. Toda la mucosa del intestino delgado está tapizada por las vellosidades intestinales, cuya forma varía en las diferentes secciones del intestino; así, por ejemplo, las vellosidades del duodeno aparecen con forma de dedos o de hojas. ### 9.6. Intestino grueso El colon difiere de la mucosa del intestino delgado en algunos aspectos. No presenta vellosidades y es más gruesa, por lo que las criptas son más largas, rectas y más profundas que las del intestino delgado. Poseen además un mayor número de células caliciformes y la densidad de éstas va aumentando en sentido distal. El epitelio continúa siendo cilíndrico simple, y sus células (los enterocitos) poseen una gran capacidad absortiva. El colon es el órgano que tiene la mayor capacidad de absorción, pero esto no indica que sea el órgano que más absorba. De esta forma, cualquier proceso que disminuya la capacidad absortiva del colon (sustancias osmóticamente activas) puede provocar diarreas osmóticas. En el colon se realiza el ajuste final de la cantidad de iones y agua el organismo necesita. El colon derecho moviliza grandes cantidades de agua y sales, y posee una flora bacteriana de tipo fermentativa. El colon izquierdo es menos permeable y posee una flora putrefactiva. El ciego es un saco cerrado ubicado en la porción proximal del colon, que posee una evaginación alargada, estrecha y de longitud variable, denominada apéndice vermiforme. La estructura del ciego es similar a la del intestino grueso; el apéndice también posee una estructura semejante. ## Neoplasias del intestino grueso: Las neoplasias del colon son frecuentes, varían desde las neoplasias benignas más frecuentes que son los pólipos colonicos, hasta los adenocarcinomas de colon. Los pólipos de colon pueden tener o no potencial de malignidad (pólipos neoplásicos y no neoplásicos), a continuación algunos ejemplos de ellos: - Pólipos no neoplásicos: Pólipos hamartomatosos y pólipos inflamatorios. - Pólipos neoplásicos: Llamados así por que poseen potencial de malignizarse, siendo el principal ejemplo de estos los adenomas. Los adenomas se dividen en tubulares, vellosos o tubulovellosos, en base a su apariencia histológica. Por su parte los adenocarcinomas de colon constituyen la neoplasia maligna mas frecuente de todo el tubo digestivo cuya aparición se ha relacionado con el estilo de vida, la dieta baja en fibra vegetal y el cigarrillo, además de alteraciones genéticas que pueden ser congénitas o adquiridas de novo. La presencia de adenomas, principalmente los adenomas vellosos, predisponen a su desarrollo. ### 9.7. Glándulas anexas al tubo digestivo Las glándulas salivales son las encargadas de producir la saliva. Se las clasifica en dos grandes grupos: - Glándulas salivales menores: representadas por un conjunto de glándulas que se ubican en el espesor de distintos lugares de la cavidad bucal. Producen el 5% del total de saliva. Pueden ser de secreción: Mucosa: representadas por las glándulas palatinas y las glándulas de la base de la lengua. Serosa: glándulas de Von Ebner que desembocan en el fondo de papilas. - Glándulas salivales mayores: representadas por tres glándulas pares, la parótida, submaxilar y sublingual. Todas ellas son de tipo tubuloacinar compuesta ramificada, y que no están en el espesor de la pared de la cavidad bucal, sino que son glándulas separadas que se comunican a través de conductos mayores. La parótida presenta un 100% de acinos serosos que no acumulan la secreción. Drena a través del conducto mayor de Stenon (Figura 9.2).  Figura 9.2. Microfotografía que muestra ambos tipos de acinos. A la izquierda de la foto se ven acinos mucosos, en tanto que a la derecha se muestran los acinos serosos En sublingual predominan francamente los acinos mucosos. Las submaxilares son las encargadas de producir el 60% de la saliva. Son de tipo tubuloacinar compuesta ramificada, con acinos serosos, mucosos y mixtos. Drenan a través del conducto mayor de Warthon. El páncreas es una glándula que se ubica en el retroperitoneo, en la pared posterior del abdomen, situado posteroinferior al estómago entre la concavidad del duodeno y el hilio esplénico. Se trata de una glándula mixta, encargada de producir una secreción exocrina y una endocrina, representada por: - Componente exocrino: representado por los acinos serosos pancreáticos, encargados de producir el jugo pancreático. - Componente endocrino: representado por los islotes de Langerhans, macizos celulares esféricos distribuidos a lo largo del parénquima pancreático, encargado de producir insulina, glucagón, somatostatina y polipéptidos pancreáticos. El páncreas exocrino es una glándula de tipo tubuloacinar compuesta ramificada. Las acinares se continúan con el conducto intercalar (que puede ser cúbico simple o plano simple); de allí se comunican con el conducto intralobulillar, de epitelio cúbico simple; luego el de epitelio cilíndrico simple; todos los conductos interlobulillares (o interlobulares) desembocan en el conducto de Wirsung, terminando éste junto con el conducto colédoco en la ampolla duodenal o ampolla de Vater. Existe un conducto pancreático accesorio o de Santorini. La secreción endócrina está configurada por células endócrinas que se acumulan en estructuras esféricas llamadas islotes de Langerhans. Dichos islotes se encuentran acomodados entre los acinos. El hígado es la glándula más grande del organismo. Con 1.500 g , ocupa el hipocondrio derecho, justo por debajo del diafragma. Anatómicamente se compone de cuatro lóbulos hepáticos parcialmente separados. Es una glándula mixta, ya que tiene unas funciones endocrinas (sintetizar proteínas plasmáticas y liberarlas a la sangre, por ejemplo) y una función exocrina (síntesis de bilis). Presenta una cápsula de tejido conectivo denso no modelado llamada cápsula de Glisson. Por fuera de esta cápsula se encuentra el peritoneo. El lobulillo clásico hepático es un prisma hexagonal de aproximadamente 2 milímetros de longitud y 1 milímetro de diámetro, y que al corte histológico se muestra como un hexágono. A nivel del tejido conectivo sobre los vértices de dichos hexágonos se encuentran las tríadas portales, una en cada vértice. Una tríada se ubica en una zona llamada espacio portal o de Kiernan. Están conformados por una arteriola (rama de la arteria hepática), una vena pequeña o vénula postcapilar (rama de la vena porta) y un conducto (llamado conductillo biliar). El centro del hexágono se encuentra representado por una vena llamada vena centrolobulillar. De ella salen de forma radiada hacia la periferia trabéculas de hepatocitos. Entre las trabéculas de hepatocitos se disponen los sinusoides hepáticos, los cuales separan a las trabéculas de los hepatocitos. Se trata de un vaso capilar sinusoide que surge de la fusión de un capilar arterial (rama de la arteria hepática) y un capilar venoso (rama de la vena porta). Está formado por un endotelio discontinuo que descansa sobre una membrana basal también discontinua. El hepatocito es la célula parenquimatosa del hígado. Corresponde al 80% de las células del órgano. De forma poliédrica, habitualmente se muestran con 6 caras, que miran tanto a un sinusoide o toma contacto con un hepatocito vecino. La célula es bipolar: - Polo vascular: corresponde a todas las caras que toman contacto con un capilar sinusoide. En esas caras existen gran cantidad de microvellosidades que se proyectan hacia el sinusoide, pero no ingresan a la luz del mismo, sino que quedan ocupando un espacio delimitado por los hepatocitos por un lado y la pared sinusoidal por el otro, llamado espacio perisinusoidal o de Disse. Es hacia esta cara donde se liberan los contenidos endócrinos del hepatocito. - Polo biliar: presenta una invaginación central en esa superficie que toma la forma de un semicilindro. Al tomar contacto con otra hemicavidad de un hepatocito vecino se forma el canalículo biliar. Entonces un canalículo biliar se forma por la confluencia de dos polos vasculares de dos hepatocitos vecinos. El canalículo biliar presenta un diámetro de 2 micrones, y hacia su luz es donde se secreta la bilis producida por los hepatocitos. ### 9.8. Vesícula biliar La vesícula biliar presenta un epitelio cilíndrico simple con chapa estriada y algunas células caliciformes. Apoyan sobre una membrana basal que permite anclarlo al tejido conectivo. La mucosa biliar no tiene submucosa. A nivel de la mucosa, se evidencian pliegues profundos de la mucosa que simulan glándulas y vellosidades, pero no lo son. ## Preguntas E NURM - ENURM 20-21, 3c - ENURM 16-17, 18 - ENURM 10-11, 9-F5  # 10 ## Histopatología del aparato respiratorio A lo largo del aparato respiratorio encontramos una seria de estructuras que cambian su histología, consta de una parte conductora dónde no se produce intercambio gaseoso y una parte respiratoria dónde tiene lugar el mismo; que genéricamente se conocen como alveolos, de los cuales hay alrededor de 300 millones, lo que hace una superficie aproximada de cien metros cuadrados para el intercambio gaseoso. ### 10.1. Capas histológicas del aparato respiratorio En la nariz encontramos epitelio plano poliestratificado como en la piel en la zona vestibular para dar paso a un epitelio pseudoestratificado ciliado con células caliciformes. Entre este epitelio se disponen las células olfatorias que son neuronas bipolares sensibles a los estímulos olfatorios. Por su parte, la laringe está recubierta por un epitelio cilíndrico pseudoestratificado ciliado con células caliciformes, excepto en las cuerdas vocales y parte de la epiglotis, donde el epitelio es plano estratificado. En ambas estructuras encontramos glándulas tubuloacinosas con secreción mucosa o mixta. La tráquea comienza en la parte inferior de la laringe. Su estructura de soporte está constituida por 16 a 20 anillos incompletos de cartílago hialino, en forma de "c" o de herradura, cuya abertura es dorsal y sus extremos están unidos por haces de fibras musculares lisas. Éstos están unidos entre sí por tejido conectivo fibroelástico. La capa más interna, que contacta con la luz del órgano, está tapizada por un epitelio pseudoestratificado ciliado con células caliciformes. Otro tipo celular del epitelio de la tráquea y los bronquios es la célula de gránulos pequeños (también llamada de gránulos densos). Ésta pertenece al sistema neuroendocrino difuso (SNED) y libera hacia la sangre serotonina, bradiquinina y calcitonina; interviniendo en la regulación del calibre de las vías aéreas y el flujo sanguíneo local. Este tipo histológico se mantiene en las sucesivas divisiones del árbol respiratorio, conteniendo sucesivamente una menor cantidad de cartílago en su pared, desapareciendo éste en los bronquiolos. Los bronquiolos poseen un epitelio cilíndrico simple y carecen totalmente de células caliciformes. Contienen células ciliadas y aparece un nuevo tipo celular, las células de Clara. Éstas se encuentran sólo en el epitelio bronquiolar, y con los datos obtenidos hasta el momento se sabe que sintetizan y secretan un producto "símil surfactante" de naturaleza glucoproteica con un gran poder tensioactivo. El músculo liso también va disminuyendo conforme nos alejamos. Una vez ya en el bronquiolo terminal (que precede al respiratorio) el epitelio es ya cúbico simple, continuo. ### 10.2. Histología alvéolo-capilar Los bronquiolos respiratorios darán lugar al conducto alveolar. La cantidad de sacos alveolares es cada vez más grande sucesivamente, lo cual dificulta la tarea de encontrar un límite preciso entre conductos alveolares y alveolos. Después de dos o tres divisiones, el conducto termina en un pequeño espacio (también denominado atrio) que comunica directamente con grupos de cuatro o más alveolos, que en su conjunto se denominan sacos alveolares. Los alveolos representan la porción intercambiadora de gases por excelencia. El epitelio alveolar es plano simple y está formado por dos tipos celulares: el neumonocito tipo I y el neumonocito tipo II. Las células alveolares o neumonocitos tipo I, que tapizan la mayor parte de la superficie alveolar, se aplanan en gran medida para facilitar el intercambio de gases entre la sangre y el aire pulmonar (llegan a tener un grosor de 0,2 micrones, excepto en la zona ocupada por el núcleo); se trata de un epitelio de tipo plano simple. También encontramos macrófagos alveolares. Estas células fagocíticas no forman parte constitutiva de la pared alveolar, sino que reposan sobre ella y cumplen una función de vigilancia. El neumonocito II es un tipo celular del alvéolo que se encuentra intercalado en el epitelio plano simple que forman los neumonocitos I. Los neumonocitos II tienen una forma cuboidea y se los ve sobresaliendo levemente hacia la luz alveolar. Estas células son las responsables de sintetizar el surfactante de naturaleza tensioactiva, pues disminuye la tensión superficial entre el aire y el agua que tapiza a los alveolos. ## Preguntas E NURM - ENURM 21-22, 10b  # 11 ## Histopatología del aparato urinario ### 11.1. Capas histológicas del aparato urinario El sistema pielocalicial está constituido por la pelvis renal y los cálices mayores y menores. Los cálices están revestidos hacia la luz por un epitelio de transición o epitelio polimorfo. Debajo de éste existe un tejido conectivo laxo que, junto con el epitelio, constituyen la mucosa calicial. Después de la mucosa y una delgada capa de tejido conectivo, aparecen dos cordones de músculo liso. La pelvis renal tiene una estructura semejante a la de los cálices, y al igual que ellos, experimentan contracciones rítmicas para impulsar la orina hacia los uréteres. La mucosa del uréter está constituida también por un epitelio de transición y una lámina propia de tejido conectivo laxo. Por debajo de la lámina propia, y sin límites con ella, sigue una submucosa de tejido conectivo laxo, la cual recibe los numerosos pliegues de la mucosa, que le dan a este órgano una clásica luz festoneada, replegada o estrellada cuando está vacío. La mucosa vesical presenta numerosos pliegues luminales. El corion se sigue de una gruesa capa muscular formada por tres capas no bien definidas, y éstas son la longitudinal interna, circular media y longitudinal externa. La porción superior de la vejiga está revestida por peritoneo (mesotelio), mientras que el resto se reviste por una adventicia con abundante tejido adiposo, vasos y nervios. ### 11.2. Histología del riñón Los riñones son órganos pares que se ubican en el retroperitoneo, fijados contra la pared abdominal posterior. Cada riñón está envuelto por una cápsula conectiva propia. La pelvis renal es una dilatación ampular o sacular que se continúa hacia abajo con el nacimiento del uréter, y hacia el otro extremo envía dos o tres ramificaciones que llevan el nombre de cálices mayores. Estos cálices, a su vez envían nuevas ramificaciones conocidas como cálices menores. Los cálices menores reciben el vértice de unas estructuras cónicas conocidas como pirámides renales. Cada una de las pirámides renales sumadas a la porción de corteza que cubre su base constituye un lóbulo renal. Un lobulillo renal está formado en su totalidad por un rayo medular y el tejido cortical que le es inmediatamente vecino a él. La nefrona es la unidad funcional del riñón que acaba en el túbulo colector. La nefrona comienza con la arteria aferente. Del extremo distal de la arteriola aferente se originan varias asas capilares, que se organizan como un ovillo. Vale destacar que estos capilares son capilares fenestrados. Este ovillo capilar está envuelto por una doble cápsula denominada cápsula de Bowman. Entre ambas capas de Bowman queda un espacio conocido como espacio urinífero o espacio de Bowman de filtración. La pared de Bowman posee un tipo de células que han perdido su apariencia típica de células epiteliales planas, y llevan el nombre de podocitos. De ellas salen unas prolongaciones denominados pedicelos que son los responsables de controlar el ultrafiltrado plasmático que se produce a este nivel. Entre todos los capilares del ovillo encontramos el mesangio. El mesangio constituye un sistema de sostén propio del glomérulo compuesto por células mesangiales y una matriz mesangial. El mesangio se especializará en el denominado polo vascular del corpúsculo renal, más precisamente entre las arteriolas aferente y eferente formando el llamado aparato yuxtaglomerular que forma parte del eje RAA. Una vez realizado el filtrado, la orina parará al sistema tubular. Éste está formada por el túbulo contorneado proximal, el asa de Henle y el túbulo contorneado distal, que drenará al túbulo colector. En el primero de ellos encontramos que en la membrana apical se desarrolla un importante ribete en cepillo constituido por microvellosidades, ya que es la porción donde tendrá lugar una mayor reabsorción de sustancias. Son células cúbicas. Es el más largo del sistema tubular. El asa de Henle tiene la función principal de concentración de la orina mediante el mecanismo multiplicador contracorriente. Tiene un segmento delgado en donde las células son del tipo epiteliales planas, mientras que más adelante encontraremos células más altas. El epitelio del túbulo distal por su parte es típicamente cúbico. Si bien entre los túbulos y los vasos sanguíneos y linfáticos del riñón existe muy poco espacio, esto no implica que la descripción del intersticio renal pueda pasarse por alto. El intersticio es un tejido conectivo laxo. ### 11.3. Histología de la vejiga urinaria La mucosa de la vejiga es la más espesa de las que revisten las vías urinarias. Cuando la pared está contraída, el epitelio transicional que la reviste por dentro alcanza un espesor de seis a ocho células. Por el contrario, cuando la vejiga se dilata, el epitelio es fino y las células están estiradas, en contraposición al estado contraído, en el cual las superficies celulares forman abovedamientos convexos hacia la luz. La uretra masculina tiene la porción prostática que presenta un revestimiento de epitelio de transición, mientras que la porción membranosa y esponjosa se revisten de un epitelio que puede ser cilíndrico estratificado o pseudoestratificado. La uretra femenina mide aproximadamente 3 centímetros de longitud, y su mucosa replegada se reviste hacia la luz por un epitelio plano estratificado o pseudoestratificado. ## Preguntas E NURM - No hay preguntas ENURM representativas  # Histopatología del aparato reproductor masculino ### 12.1. Testículo Presenta una túnica serosa que le recubre llamada túnica vaginal. Se trata de un repliegue de peritoneo en sus dos hojas (parietal y visceral). Dicha túnica permite que los testículos puedan moverse en sentido anterior y lateral. Por dentro de la túnica vaginal, el testículo presenta una cápsula de tejido conectivo avascular llamada túnica albugínea. Dicha túnica albugínea está conformada por tejido conectivo denso no modelado, con la característica de carecer de vasos sanguíneos (es avascular) y contener fibras elásticas y fibras musculares lisas asociadas. Por dentro de ésta, finalmente, se encuentra la túnica vascular, conformada por tejido conectivo laxo hipervascularizado. La túnica albugínea y la túnica vascular se engrosan en la región posterior del testículo introduciéndose en el espesor del órgano, para dar lugar al cuerpo de Highmore o mediastinum testis. Dicho cuerpo de Highmore se comporta como una especie de hilio del órgano. Del cuerpo de Highmore nacen unas estructuras tubulares huecas que se proyectan hacia las celdillas testiculares, llamados túbulos rectos. Un túbulo recto se introduce en cada celdilla, ramificándose en 3 túbulos seminíferos, los cuales ocupan de manera imbricada el total de la celdilla testicular (Figura 12.1). El espacio entre los túbulos seminíferos se llama intersticio testicular, y está conformado por un tejido conectivo laxo muy vascularizado, en donde encontramos a las células de Leydig, células encargadas de producir los andrógenos (la porción endocrina del testículo).  Figura 12.1. Estructura de los túbulos testiculares Los túbulos seminíferos se componen de un epitelio seminífero (epitelio estratificado compuesto a su vez por dos poblaciones celulares bien definidas, las células germinativas y las células de Sertoli). Éste se ancla en una MB que está rodeada de miofibroblastos que se contraen para desplazar el contenido tubular. Las células de Sertoli, analógica- mente a los astrocitos en el SNC tienen una función de nutrición y de barrera hematoencefálica. En cuanto a las células germinativas, encontramos desde zona basal hacia la luz tubular: - Las espermatogonias blancas (presentan un núcleo oval o en ladrillo de cromatina laxa) y oscuras (un núcleo oval o en ladrillo de cromatina densa). - Las espermatogonias B (de núcleo redondo de cromatina granular o en grumos y nucleolo evidente). - Los espermatocitos I (son células que han crecido sensiblemente de tamaño, con núcleo atigrado), los tipo II son similares pero de menor tamaño. - Las espermátides son ya células haploides por acabar la meiosis, desarrollarán el flagelo en una fase de maduración. Una vez los espermatozoides pasan al túbulo seminífero, éstos pasan a los túbulos rectos, que son el resultado de la fusión de 3 túbulos seminíferos, formados por un epitelio conformado por células de Sertoli y células cilíndricas simples. De ahí pasan a la rete testis, que se trata de un laberinto de túbulos anastomosados, ubicados en el cuerpo de Highmore (o mediastinum testis). El epitelio es cúbico simple y puede mostrarse aplanado. Esto da lugar a los conductillos eferentes, cuyo epitelio es de tipo cilíndrico simple ciliado, conformado por dos tipos de células: ciliadas y absortivas. ### 12.2. Epididimo Está formado por células principales (o cel. atlas) con función de absorción para concentrar la secreción que circula por la luz y síntesis y liberación de glucoproteínas con función de madurar a los espermatozoides inmaduros que circulan por la luz. Y las basales de reserva. Esta estructura actúa como centro de reserva de espermatozoides donde éstos acaban de madurar. El conducto deferente que unirá el epidídimo con el conducto eyaculador tiene una estructura análoga al epidídimo con una muscular más gruesa así como un diámetro mucho mayor. ### 12.3. Glándulas anexas al aparato genital masculino Están conformadas por: - Vesículas seminales: muestran pliegues delgados ramificados anastomosados que terminan mostrando como si fueran un panal de abejas. El epitelio es pseudoestratificado y apoya sobre una membrana basal. También están formadas por células atlas y células basales. - Próstata: es la glándula accesoria más importante del tracto genital masculino. De 20 g de peso. En esencia es una glándula exocrina maciza, encapsulada, de tipo túbulo alveolar compuesta ramificada. Son, en esencia, 40 glándulas de esas características que secretan a 20 conductos excretores independientes, los cuales desembocan en la uretra. Anatómicamente la glándula se divide en lobulillos, pero histológicamente presenta 3 zonas concéntricas bien definidas: - Zona periuretral: contiene glándulas mucosas. - Zona central: contiene glándulas submucosas. Las células de esta zona son las que se multiplican para dar lugar a la hiperplasia prostática benigna. - Zona periférica: contiene grandes glándulas principales. Es desde esta zona prostática de donde se origina el cáncer de próstata. Ésta secreta distintos tipos de sustancias nutrientes, alcalinas y defensivas al esperma. - Glándulas bulbouretrales o de Cowper: se ubican detrás del bulbo del cuerpo esponjoso. Son de tipo túbulo alveolar de secreción mucosa. La función es lubricar la vía. - Glándulas parauretrales o de Littré: son pequeños grupos de células secretoras interpuestas entre células no secretoras a nivel de la uretra. ## Adenocarcinoma de próstata El adenocarcinoma de próstata es la neoplasia maligna más frecuente en el hombre, derivada del epitelio glandular de la próstata. Su frecuencia aumenta con la edad y sus síntomas se relacionan con los que se observan en la hiperplasia prostática benigna más un aumento en la PSA (antígeno prostático específico) en sangre. Para estudiarlo se le asigna una clasificación "Gleason" que va desde Gleason 3 hasta 5, la suma de los patrones subdivide el adenocarcinoma en grados, 1-5, lo que afecta el pronóstico y tratamiento así como la sobrevida a largo plazo. ## Preguntas ENURM - No hay preguntas ENURM representativas  # Histopatología del aparato reproductor femenino ### 13.1. Ovarios Los ovarios se encuentran fijados a la superficie posterior del ligamento ancho del útero por medio de una estructura de tejido conectivo denominado mesoovario. Este mesoovario toma contacto con el ovario a nivel del hilio ovárico. Están recubiertos por una túnica de mesotelio peritoneal, que sobre la superficie del órgano tiene el aspecto de un epitelio cúbico simple. La función que cumplen los ovarios en el cuerpo humano es el de ser una glándula mixta. Esto quiere significar que posee una función exocrina, determinada por la producción de ovocitos II con capacidad fecundante hacia una luz (trompa uterina), y una función endocrina, definida por la producción de hormonas hacia el torrente sanguíneo. Histológicamente, se divide en una corteza externa y una medula interna. La corteza se compone de un estroma de tejido conectivo en el cual se hallan inmersos los folículos ováricos y el cuerpo lúteo. Este estroma se organiza de una manera específica debajo del epitelio cúbico simple, para conformar la túnica albugínea. Los folículos son estructuras que representan la porción exocrina del ovario. Se encuentran, como ya habíamos mencionado previamente, ubicados en la corteza del ovario. Estructuralmente, están conformados por un ovocito y una capa epitelial circundante. En cuanto a los folículos distinguimos en las distintas fases: - Folículo primordial: consta de una capa de células aplanadas denominas células foliculares. - Folículo primario: da el cambio de la forma de las células foliculares, las cuales pasan a ser cúbicas simples, y luego se alargan aún más, para tomar la forma de cilíndricas simples. Luego de esta sucesión de cambios, por múltiples divisiones mitóticas las células foliculares forman un epitelio estratificado, denominado capa de células granulosas. Por otro lado, las células del tejido conectivo adyacente al folículo primario se diferencian y se ordenan en una capa concéntrica al folículo, denominada teca folicular. - Folículo secundario: comienzan a aparecer vacuolas con un contenido proteináceo, denominadas vacuolas de Call-Exner. Dichas vacuolas van separando a las células de la granulosa, a medida que aumentan de tamaño. Por otro lado, dichas vacuolas irán fusionándose, dando lugar a una vacuola cada vez mayor, hasta que toma la forma de una semiluna llena de líquido, denominada en este momento antro folicular, y el líquido interno líquido folicular. La teca folicular da lugar a la teca interna y a la teca externa. - Folículo de Graaf: básicamente es el folículo secundario que se vuelve macroscópico, lo que se denomina folículo de De Graaf. Cuando se produce la ovulación, el folículo se transforma rápidamente en el cuerpo lúteo. Las células de la granulosa y de la teca interna sufren un crecimiento en su tamaño que determina la formación de células poliédricas: células luteínicas de la granulosa y de la teca. Ambas células son sintetizadoras de hormonas esteroides (estrógenos y progesterona). Si el ovocito ovulado no es fecundado, el cuerpo lúteo comienza a involucionar, disminuyendo de esta manera la producción hormonal. Histológicamente, las células se llenan de lípidos y desaparecen, y gradualmente aparecen grupos de masas hialinas eosinófilas, separadas por finos cordones de tejido conectivo. Esta estructura descrita se denomina cuerpo albicans. ### 13.2. Trompas uterinas Los ovocitos una vez desprendidos del ovario pasarán a la trompa uterina que consta de un infundíbulo, una ampolla y un istmo. El epitelio de la mucosa es de tipo cilíndrico simple, donde podemos encontrar células ciliadas y células secretoras de mucus. Las células ciliadas aumentan en el infundíbulo, siendo más escasas en el istmo. No presenta submucosa, es decir, tejido conectivo denso en cantidad, sino que a continuación del laxo aparece directamente la capa muscular. ### 13.3. Útero El útero es un órgano que situado en la cavidad pelviana, se divide en cuerpo y cuello. Las paredes uterinas, independientemente de la división anterior, están conformadas por tres partes: - Endometrio: corresponde a la mucosa. - Miometrio: corresponde a la zona de músculo liso. Está muy desarrollada en el cuerpo y poco desarrollada en el cuello. - Perimetrio: es el peritoneo, que en el útero se denomina perimetrio. La mucosa del cuerpo uterino está conformada por un epitelio cilíndrico simple con glándulas tubulares que se introducen en el espesor del órgano. Dichas glándulas son las glándulas endometriales. Las células cilíndricas se ubican tanto en la superficie interna del órgano como en la luz de las glándulas. Existen dos tipos celulares en ambos sectores (superficie y glándulas): ciliadas y secretoras. Dichas glándulas endometriales sufren modificaciones dependiendo del momento del ciclo en el que nos encontremos. ### 13.4. Cuello uterino y vagina En el cuello uterino se encuentran dos sectores bien diferenciables: el endocérvix y el exocérvix. El primero es la continuación del cuerpo uterino. Su epitelio es similar, con la excepción de tener escasas o nulas glándulas. Si presenta pliegues de la mucosa que se introducen en el espesor del órgano, da imagen de glándulas ramificadas. Las células secretoras sintetizan un mucus muy viscoso. El exocérvix es la continuación de la vagina. A diferencia del endocérvix, presenta un epitelio plano estratificado no queratinizado. Debido a que el endocérvix presenta un epitelio diferente al del exocérvix, se produce una lucha de epitelios (zona de transición), la cual es muy importante en la clínica debido a que es este lugar zona de asentamiento de neoplasias. Una característica del tejido es la presencia de abundante glucógeno en las células más superficiales del epitelio plano estratificado. La vagina se compone de un espacio entre los labios menores, en donde se ubican el orificio o meato uretral externo, el introito vaginal con el himen, y las desembocaduras de las glándulas vestibulares mayores y menores. Las glándulas vestibulares menores son glándulas mucosas pequeñas que desembocan en toda la extensión del vestíbulo. Las glándulas vestibulares mayores, también llamadas glándulas de Bartholino son dos glándulas arriñonadas, ubicadas en las paredes laterales del vestíbulo, y que se abren sobre la superficie interna de los labios menores. Son de tipo tubuloalveolar. El himen es un fino repliegue de la mucosa en el introito vaginal. Se compone de una capa de tejido conectivo vascularizado, recubierto a ambos lados por epitelio plano estratificado. La mucosa vaginal es un epitelio plano estratificado compuesto por tres capas bien diferenciables: - Basal: compuesta por células poliédricas de citoplasma eosinófilo. - Intermedia: corresponde al estrato espinoso y se compone de células que van desde poliédricas hasta aplanadas, con núcleos redondos, y abundante glucógeno en su citoplasma. - Externa: compuesta por varias capas de células aplanadas, con núcleos redondos y picnóticos y citoplasma eosinófilo. ### 13.5. Mamas (ENURM, 23-2) Histológicamente el tejido mamario está compuesto por un estroma de tejido fibroconectivo y abundante tejido adiposo. Las glándulas mamarias son glándulas sudoríparas tubuloalveolares apocrinas modificadas. Se subdividen en lóbulos conocidos como unidad lobular ductal terminal que termina en un ducto lactífero, tapizadas por epitelio cilíndrico con células mioepiteliales. ## Lesiones de la mama Las lesiones de la mama se clasifican en las que están relacionadas a cambios no proliferativos, que no se asocian a malignidad futura y las que están relacionadas a cambios proliferativos. Estas últimas pueden tener atipia o no, que se han asociado en mayor grado a malignidad futura. Además se encuentran los carcinomas que pueden ser in situ o infiltrantes. Cambios no proliferativos de la mama (cambios fibroquísticos) - Ectasia ductal - Quistes - Cambio apocrino - Adenosis - Fibroadenoma cambios proliferativos sin atipia - Hiperplasia florida - Adenosis esclerosante - Papiloma cambios proliferativos con atipia - Hiperplasia ductal atípica - Hiperplasia lobulillar atípica Tabla 13.1. El tumor benigno más frecuente de la mama es el fibroadenoma, caracterizado por su aparición en mujeres jóvenes y por ser un tumor mixto, con componente epitelial y mesénquimal, ambos benignos. El tumor maligno más frecuente en la mama es el carcinoma ductal infiltrante, seguido del carcinoma lobulillar infiltrante, ambos tumores epiteliales derivados de la unidad ductolobulillar de la mama. En su aparición es notable los factores de riesgo como la raza, la edad, la menarquia, edad al tener el primer hijo, la lactancia, exposición a estrógenos, densidad mamaria y alteraciones genéticas importantes como la mutación del gen BRCA1 y BRCA2 comúnmente implicado en la aparición de tumores malignos de la mama con un componente heredado familiar. ## Preguntas E NURM - ENURM 22-23, 2  # Sistema de gradación de tumores (TNM) La clasificación de tumores malignos conocida como TNM es globalmente aceptada como el estándar de clasificación de la extensión del cáncer. Su finalidad es asistir en la determinación del pronóstico y tratamiento adecuado. | Generalidades de la gradación de tumores TNM | | | :--: | :--: | | T T1-T2-T3-T4 | Se refiere a TUMOR, puede referirse al tamaño de la lesión o a la profundidad de invasión del tumor según se trate de órganos sólidos o huecos | | N N1-N2-N3 | Se refiere a los GANGLIOS linfáticos, la presencia o ausencia de células tumorales en ellos | | M M0-M1 | Se refiere a la presencia o no de METASTASIS | Tabla 14.1. Generalidades de la gradación de tumores TNM La subdivisión de los tumores malignos TNM se usa además para estudiar la enfermedad como se indica a continuación: - Estadio 0: Se refiere a ausencia de tumor o una lesión in situ, Tis, N0, M0. - Estadio I: Cáncer localizado, T1-T2, N0, M0 - Estadio II: Cáncer localizado avanzado, estadios tempranos T2-T4, N0, M0 - Estadio III: Cáncer localizado avanzado, estadios tardíos T1-T4, N1-N3, M0 - Estadio IV: Cáncer metastasicos T1-T4, N1-N3, M1 Preguntas ENURM - No hay preguntas ENURM representativas - El tejido epitelial es el tejido que, salvo en raras ocasiones, reviste todas las superficies y cavidades del cuerpo humano. - Todo epitelio descansa sobre una membrana basal de grosor y características variables que lo separan de los tejidos subyacentes. - La MB está formada en su mayor parte por colágeno tipo IV. - Todos los tejidos conectivos están compuestos de dos componentes principales: la matriz fundamental y las fibras. - El hueso está formado al igual que el resto de tejidos conjuntivos por una matriz (predominantemente de colágeno tipo 1) formada por los osteocitos que se mineraliza gracias al depósito de hidroxiapatita cálcica. - Dentro de la célula muscular encontramos el aparato responsable de que tenga lugar la contracción: la sarcómera. - El tejido nervioso presenta dos características que lo distinguen del resto: excitabilidad y conductividad. - El SN está dividido en dos partes: un parénquima (neuronas) y un estroma (neuroglia). - La hipertrofia es un mecanismo adaptativo frecuente en tejidos que no son capaces de dividirse, como el músculo estriado. - La atrofia consiste en una disminución del tamaño celular, muchas veces secundaria a la reducción de la demanda funcional. - La inflamación es un proceso defensivo-reparador que aparece solamente en tejidos conectivos vascularizados. - La forma aguda es una respuesta vascular inmediata con exu-dación-edema y acumulación de leucocitos polimorfonucleares que destruyen principalmente bacterias, y son las primeras células que llegan al foco inflamatorio. - El edema es un aumento de líquido en el espacio intersticial. El edema inflamatorio se debe a un aumento de la permeabilidad vascular local y es un exudado rico en proteínas y con una densidad alta. - La metaplasia es la sustitución de células de un tejido adulto por células de otro tejido adulto diferente. - La necrosis un proceso combinado de digestión enzimática y desnaturalización proteica que culmina con la rotura de la membrana celular, el vertido del contenido citoplásmico al exterior la subsiguiente activación de un proceso inflamatorio que permitirá la liquidación de los restos celulares por los fagocitos. - Neoplasia significa "nuevo crecimiento" y se refiere al crecimiento no regulado, en relación con el tejido sano, de células que pueden ser benignas o malignas. - Metástasis Se define como la capacidad que tienen las células neoplásicas de diseminarse a regiones distantes del lugar donde se originaron. - La piel es el órgano más grande del cuerpo, consta de tres capas principales: la epidermis, con epitelio estratificado queratinizado, la dermis, tedijo fibroelástoco y la hipodermis de tejido adiposo. - La organización característica de todo el tubo digestivo, a saber: - Mucosa. - Submucosa. - Muscular externa. - Adventicia o serosa: Se denomina serosa cuando existe peritoneo visceral recubriendo al tubo digestivo. La adventicia como tal está en la porción intratorácica del esófago y en el recto. - Las células alveolares o neumonocitos tipo I, que tapizan la mayor parte de la superficie alveolar, se aplanan en gran medida para facilitar el intercambio de gases entre la sangre y el aire pulmonar. - El neumonocito II es un tipo celular del alvéolo que se encuentra intercalado en el epitelio plano simple que forman los neumonocitos I. - La nefrona es la unidad funcional del riñón que acaba en el túbulo colector. - Las glándulas mamarias son glándulas sudoríparas tubuloalveolares apocrinas modificadas. # Preguntas E NURM 21. 22 y 23 2021.3c.- Los seres humanos necesitan tener una buena absorción de los nutrientes que ingieren. ¿Cuál de estos sitios se considera es la principal estructura de absorción de los productos de la digestión? a) Las microvellosidades b) Las vellosidades c) Los pliegues circulares d) Los cilios 2022.10b.- Luego de haber estado en un fuego atrapado un hombre presenta quemadura por calor de los alveolos. Recibe auxilio en emergencia y es ingresado, 7 días después presenta dificultad respiratoria y muere. Se realiza una autopsia y se muestra una re- generación de las células alveolares. Las células precursoras de los neumocitos tipo I: a) Alveolos. b) Neumocitos tipo II c) Cilios. d) Neumocitos tipo I 2023.2.- Las glándulas de Montgomery se localizan en: a) Uretra b) Areola del pezón c) Cuello uterino d) Vestíbulo nasal ## Preguntas E NURM 21. 22 y 23 Pregunta 2021.3c.- RC: b Pregunta 2022.10b.- RC: b Pregunta 2023.2.- RC: b # Bibliografía 5 Ross MH y col, "Histología. Texto y atlas color con Biología Celular y Molecular". 8^{a} edición, Editorial Wolters Kluver. 5 Geneser F, "Histología". 6^{a} edición. Editorial Panamericana 5 Robbins y Cotran, "Patología Estructural y Funcional", 10"Edición, Elsevier Saunders, 2019
Vista previa
Cancelar
Guardar cambios