PDF Processor
Inicio
Editar documento
Editar documento: 5. SICA CON Elevación del ST
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# SICA CON ELEVACIÓN ST ## DEFINICIÓN El término **infarto del miocardio** debe ser utilizado con base en la definición universal, cuando exista evidencia de necrosis en un escenario clínico consistente con isquemia miocárdica, bajo estas condiciones: Detección de elevación y/o caída de biomarcadores cardiacos (preferiblemente troponina) con al menos un valor sobre el percentil 99 del límite superior de referencia (LSR) junto con la evidencia de isquemia miocárdica, y al menos uno de los siguientes: A. Síntomas de isquemia. B. Cambios electrocardiográficos indicativos de isquemia (cambios nuevos en ST-T o LBBB nuevo - Bloqueo de rama izquierda) C. Desarrollo de ondas Q patológicas D. Evidencia imagenológica de una pérdida nueva de miocardio viable o anormalidad nueva en la movilidad mural E. Datos histopatológicos de infarto. El Síndrome Coronario Agudo es causado por isquemia miocárdica con elevación del segmento ST y de los marcadores de necrosis miocárdica. Su fisiopatología es debida a una ruptura de una placa ateroesclerótica y por la formación de trombo, que produce una oclusión total de la luz arterial coronaria. Otras causas pueden ser: - Angina variante de Prinzmetal (**VASOESPASMO CORONARIO**) - Obstrucción mecánica intensa - Ateroesclerosis coronaria progresiva - Mayor demanda de oxígeno por el miocardio en situaciones como fiebre, taquicardia, tirotoxicosis. 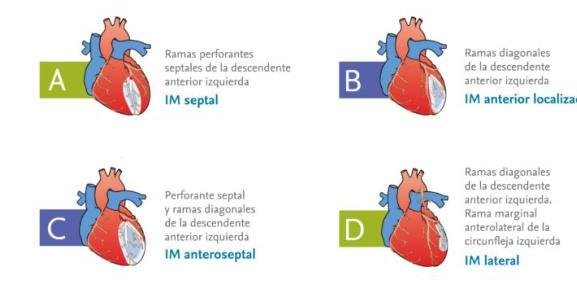 ARTERIAS AFECTADAS: - Coronaria descendente anterior - Coronaria derecha - Circunfleja  # 3.10.2 La **ATEROESCLEROSIS** es la responsable de la mayoría de los casos de enfermedad cardiaca coronaria. Este proceso es insidioso e inicia con lesiones incipientes (estría grasa) vistas en la adolescencia, progresando a placas y culminan en la oclusión trombótica y eventos coronarios en la vida adulta. ## FACTORES DE RIESGO. - Edad hombres +45 años y mujeres +55 años - Menopausia prematura o sin tratamiento - Género masculino - Historia familiar de enfermedad cardíaca coronaria prematura - Tabaquismo - Hipertensión arterial sistémica - Colesterol Total o LDL Altos - Colesterol HDL menor a 40 mg / dL - DM - Obesidad LAS COMPLICACIONES MÁS FRECUENTES SON ELÉCTRICAS # CUADRO CLÍNICO - **DOLOR PRECORDIAL OPRESIVO CON DURACIÓN +30 MIN.** - Referido a mandíbula, cuello, brazo izquierdo, espalda o epigastrio - Presencia de 3er o 4to ruido cardiaco. - Hiper/Hipotensión - Bradi/Taquicardia. Presentación atípica: Dolor epigástrico, fatiga, disnea, debilidad o síncope (suele presentarse así en diabéticos y mujeres). # DIAGNÓSTICO ## **GOLD STANDARD: ELECTROCARDIOGRAMA** Debe tomarse con prontitud (10 minutos) en sospecha de Síndrome Coronario Agudo - Elevación del segmento ST en dos derivaciones contiguas - Es el dato más importante y característico. - Bloqueo de rama izquierda de reciente aparición - Aparición de ondas Q patológicas después del episodio agudo | ELEVACIÓN DEL ST Y ONDAS Q | LOCALIZACIÓN | ARTERIAS CORONARIAS AFECTADAS | | :--: | :--: | :--: | | V1 - V2 | Anteroseptal | Descendente anterior | | V3 - V4 | Anteroapical | Descendente anterior | | V5 - V6 | Anterolateral | Coronaria izquierda | | I - aVL | Lateral alta | Coronaria izquierda | | II - III - aVF | Inferior | Coronaria derecha, descendente posterior y coronaria izquierda | | V7 - V9 (depresión del segmento ST en V1 - V3 con ondas R altas) | Posterior | Circunfleja | The 12-Lead ECG: Anatomic Locations and Supplying Coronary Arteries V4R: ve hacia ventrículo derecho 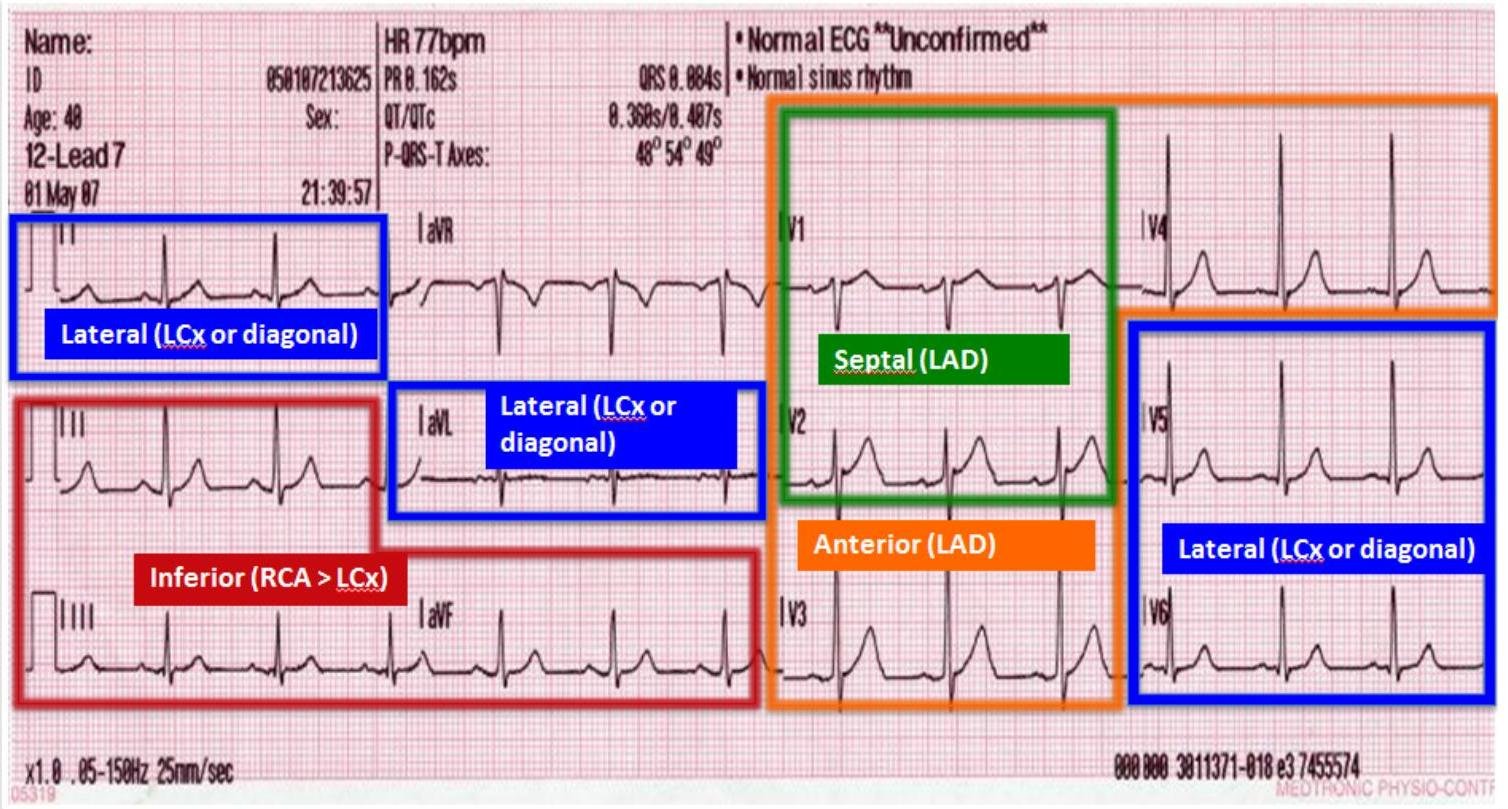 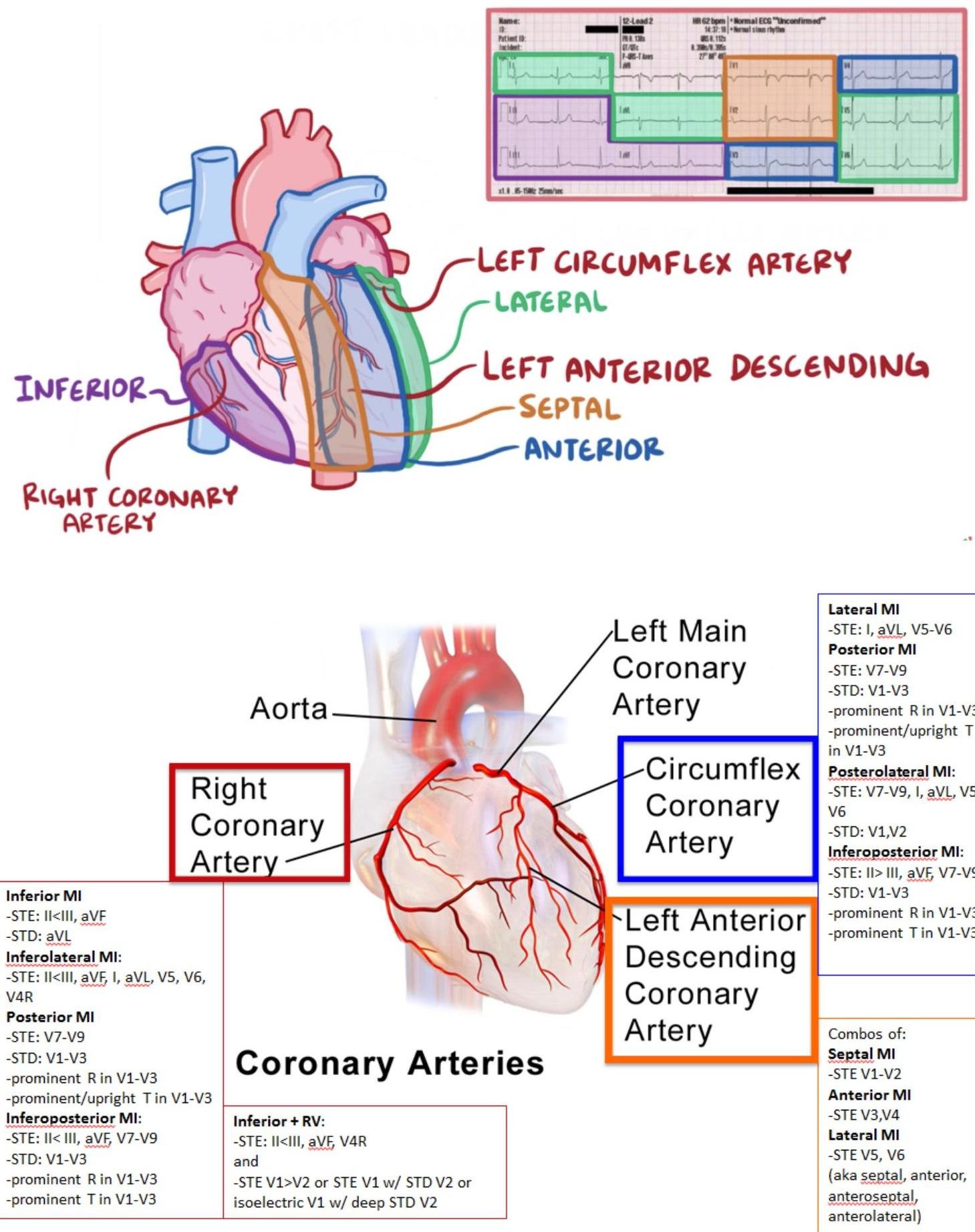 # ECOGRAFÍA Estudio de elección para detectar las complicaciones del IAM: ruptura de pared libre, defecto septal ventricular agudo, regurgitación mitral o isquemia de los músculos papilares; pero no puede distinguir anormalidades en la movilidad mural regional debidas a isquemia de las de un infarto. ## BIOMARCADORES DE LESIÓN MIOCÁRDICA Son útiles para diferenciar entre angina inestable e Infarto Agudo Al Miocardio SEST - Angina Inestable: Biomarcadores negativos - IAM SEST: Biomarcadores positivos | TROPONINA T o I | - Es el marcador más sensible y específico - Se eleva después de 3 - 4 horas - Pico máximo: 24 horas | | :--: | :--: | | CK-MB | - Es más económico pero de baja sensibilidad y especificidad en las primeras 6 horas. - Se eleva a las 6 - 12 horas - Pico máximo a las 24 horas. | ## Escala de TIMI (Thrombolysis in Myocardial Infarction) Por la facilidad de aplicarse sin necesidad de tecnología en la cama del paciente, esta sirve para estratificar inicialmente al paciente con IAM Con ST. Es una escala práctica y fácil para decidir el inicio de tratamiento **FIBRINOLÍTICO**. Cuadro 32. Escala de riesgo TIMI para pacientes con STEMI. | Factor de riesgo | Puntos | Calificación total | Mortalidad a 30 días | | :-- | :--: | :--: | :--: | | Edad $\geq$ 75 años | 3 | **0** | 0.8 % | | Edad 65-74 años | 2 | **1** | 1.6 % | | Diabetes o hipertensión | 1 | **2** | 2.2 % | | SBP <100 mmHg | 3 | **3** | 4.4 % | | HR >100 latidos/minuto | 2 | **4** | 7.3 % | | Clase II-IV de Killip | 2 | **5** | 12.4 % | | Infarto anterior o LBBB | 2 | **6** | 16.1 % | | Peso <67 kg | 1 | **7** | 23.4 % | | Evolución pre-tratamiento >4 horas | 1 | **8** | 26.8 % | | | | $\geq$ 9 | 35.9 % | Escala de riesgo de GRACE (Global Registry of Acute Coronary Events) Predice **MORTALIDAD** o un nuevo infarto durante la estancia hospitalaria (requiere laboratorios como creatinina y enzimas cardíacas). ## Clasificación de KILLIP Se utiliza para categorizar el fallo ventricular izquierdo en pacientes con IAM y su utilidad es para predecir **MORTALIDAD Y MORBILIDAD** Complicaciones Eléctricas y Mecánicas. Cuadro 33. Clasificación killip para estratificación de riesgo en Infarto miocárdico agudo. Clase I Sin evidencia clínica o radiológica de insuficiencia ventricular izquierda Clase II Insuficiencia ventricular izquierda moderada - Clínica: Estertores pulmonares basales bilaterales y galope - Radiografía: Dilataciones venosas en el tercio superior de ambos campos pulmonares, hilios congestivos, ligero moteado pulmonar difuso Clase III Edema pulmonar agudo - Clínica: Disnea intensa, estertores pulmonares diseminados bilaterales ("marea ascendente") - Radiografía: Grandes zonas de condensación confluentes ("alas de mariposa") Clase IV Choque cardiogénico - Diagnóstico: Presión arterial sistólica <90 mmHg - Clínica: Datos de hipoperfusión celular (obnubilación, desorientación, diaforesis, piel fría) - Radiografía: Hallazgos de edema pulmonar agudo # CRONOLOGÍA DE LAS COMPLICACIONES | Tiempo | Complicación | | :--: | :-- | | Día 1 | Falla Cardíaca Re-Infarto (considerar en una elevación >1 mm del ST en paciente con elevación previa menor u ondas Q patognomónicas, en al menos 2 derivaciones contiguas). | | Día 2 - 4 | Arritmia y Pericarditis | | Día 5 - 10 | Ruptura de pared ventricular izquierda (Taponamiento cardíaco, actividad eléctrica sin pulso) Ruptura de músculos papilares (regurgitación mitral severa) | | Semanas - Meses | Aneurisma Ventricular (Falla cardíaca crónica, arritmia, elevación persistente ST, regurgitación mitral o formación de trombo) | ## Complicaciones por tiempo (aproximado): ## Aneurisma del ventrículo izq. (5 días - 3 meses) ## Pericarditis (1 día - 3 meses) ## Ruptura del músculo papilar (2 días - 1 semana) ## Angina post infarto (horas - 1 mes) ## Ruptura de la pared libre (horas - 2 semanas) ## Ruptura del septum ventricular (horas - 1 semana) ## Re infarto (horas - 2 días) Horas Días Semanas Meses # TRATAMIENTO ## METAS: 1. Prevención de la isquemia recurrente con la corrección del desequilibrio entre el aporte y la demanda miocárdica de oxígeno. 2. Prevención de la propagación del trombo 3. Estabilización de la placa "vulnerable" ## 1ra elección: MONA (en el servicio de urgencias el manejo médico óptimo) - **Morfina** - **Oxígeno suplementario** - **Nitroglicerina** sublingual - **Ácido Acetilsalicílico**. - Reposo Absoluto El abordaje prehospitalario y el manejo inicial siguen los mismos principios comentados en el documento de SICA SEST. Una vez que el paciente es calificado como un SICA CEST, debe seleccionarse una estrategia de recanalización: 1. Fibrinólisis: Inmediatamente en urgencias con una meta **PUERTA-AGUJA MENOR 30 MINUTOS**. $\oslash$ Contraindicaciones Absolutas: EVC 2 meses previos, TCE reciente, Sospecha Disección aórtica. $\oslash$ Contraindicaciones Relativas: TA >180 / 110, Cirugía reciente, úlcera péptica activa, embarazo. 2. ICP (Intervención Coronaria Percutánea) Primaria: Transferencia inmediata del paciente a un laboratorio de cateterismo cardiaco con una meta de **PUERTA BALÓN MENOR A 90 MINUTOS**. (si es referido a otro hospital 120 minutos) ## ICP TEMPRANA (CATETERISMO CARDÍACO) Es la estrategia de recanalización preferida: la **ANGIOPLASTÍA CORONARIA TRANSLUMINAL PERCUTÁNEA (PTCA)** generalmente es optimizada con la colocación de una endoprótesis en el sitio de la oclusión. (**HACER EN <2 HORAS**) Frecuentemente se prefieren las endoprótesis que liberen fármacos como Sirólimus o Paclitaxel, ya que reducen la tasa de re-estenosis, pero pueden aumentar el riesgo de trombosis tardía. Los factores que favorecen el uso de endoprótesis metálicas son la incapacidad de mantener la terapia antiplaquetaria dual por al menos un año debido a un riesgo aumentado de sangrado, requerimiento de anticoagulación concomitante, riesgo de desapego terapéutico o anticipación de la necesidad de cirugía que requiera la interrupción del consumo de tienopiridinas. # FARMACOLOGÍA ## ÁCIDO ACETILSALICÍLICO - Debe administrarse a todos los pacientes (A menos que tenga alguna contraindicación). ## **CLOPIDOGREL** Cuando se planea el sometimiento a ICP debe administrarse una dosis de Clopidogrel Se puede adicionar un inhibidor de la Glucoproteína IIb/IIIa durante el procedimiento si el trombo es grande ## **HEPARINA, HPBM O BIVALIRUDINA** - Se debe administrar en la mayoría de los pacientes. - La evidencia dice que la bivalirudina como anticoagulante es de elección en los que tendrán ICP. - Se emplea junto con una Tienopiridina y se omite la administración de los inhibidores Glucoproteína IIb/IIIa ## **TICAGRELOR** Inhibidor no tienopiridina de P2Y12 de acción directa. Es más efectivo que el clopidogrel Contraindicado en hemorragia intracraneal. ## **NITROGLICERINA** - Debe emplearse como un agente anti-isquémico - MECANISMO: Provoca vasodilatación por incremento del GMPc, relajando el músculo liso vascular. Esto disminuye la **PRECARGA** (aumenta la capacitancia venosa), con lo que la demanda de oxígeno del miocardio disminuye. Puede mejorar el aporte de oxígeno al miocardio al dilatar vasos coronarios. ## **OXÍGENO** - Debe administrarse a una dosis suficiente para evitar la hipoxemia. ## **MORFINA** - Será el analgésico de elección para el manejo del dolor isquémico persistente. $\oslash$ Contraindicada en **DEPRESIÓN RESPIRATORIA** ## **BETABLOQUEADORES** - Se iniciará terapia en presencia de hipertensión, taquicardia o dolor. - Su inicio agudo está contraindicado ante la insuficiencia cardiaca descompensada - TA SISTÓLICA IDEAL $\rightarrow$ 100-140 mmHg $\oslash$ **CONTRAINDICADOS** en **ENFERMEDAD REACTIVA GRAVE DE VÍAS RESPIRATORIAS** ## **ATROPINA** Deberá contarse con este medicamento en caso de presentar bradicardia e hipotensión relacionadas con hipervagotonía (mientras el complejo QRS permanezca estrecho). ## **IECAs** - Mejora la remodelación después de un IAM (especialmente si es anterior extenso) - Efectivo ante la insuficiencia cardiaca, dado que previene la progresión de la enfermedad. - Debe iniciarse en las primeras 24 horas en IAM anterior, congestión pulmonar o Fracción de expulsión menor a 0.4 en ausencia de hipotensión). # PRONÓSTICO El mejor predictor de supervicencia es la **FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO (FEVI)** Mortalidad a 6 meses del alta $\rightarrow$ 7-12 % La arritmia más grave es la **FIBRILACIÓN VENTRICULAR** Mortalidad incrementa en las primeras 24 horas ## Referencia - Enviar a 2do o 3er nivel si hay sospecha de SICA y de ser posible referir con estratificación clínica y ECG - Enviar a TERCER NIVEL si hay SICA Con Elevación del ST estratificado en riesgo moderado o grave.
Vista previa
Contenido original (Markdown)
# SICA CON ELEVACIÓN ST ## DERNICIÓN El termino de infarto del miocardio debe ser utilizado con base en la definición universal, cuando exista evidencia de necrosis en un escenario clínico consistente con isquemia miocárdica, bajo estas condiciones: Detección de elevación y/o caída de biomarcadores cardiacos (preferiblemente troponina) con el menos un valor sobre el percentil 99 del limite superior de referencia (LSR) junto con la evidencia de isquemia miocárdica, y al menos uno de los siguientes: A. Síntomas de isquemia. B. Cambios electrocardiográficos indicativos de isquemia (cambios nuevos en ST-T o LBBB nuevo - Bloqueo de rama izquierda) C. Desarrollo de ondas Q patológicas D. Evidencia imagenológica de una pérdida nueva de miocardio viable o anormalidad nueva en la movilidad mural E. Datos histopatológicos de infarto. El Síndrome Coronario Agudo es causado por isquemia miocárdica con elevación del segmento ST y de los marcadores de necrosis miocárdica. Su fisiopatología es debida a una ruptura de una placa ateroesclerótica y por la forración de trombo, que produce una oclusión total de la luz arterial coronaria. Otras causas pueden ser: - Angina variante de Prinzmetal (VASOESPASMO CORONARIO) - Obstrucción mecánica intensa - Ateroesclerosis coronaria progresiva - Mayor demanda de oxígeno por el miocardio en situaciones como fiebre, taquicardia, tirotoxicosis.  ARTERIAS AFECTADAS: - Coronaria descendente anterior - Coronaria derecha - Circunfleja 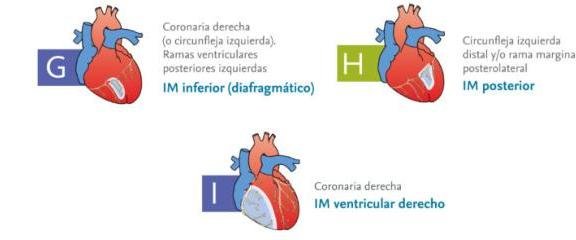 # 3.10.2010.2004 La ATEROESCLEROSIS es la responsable de la mayoría de los casos de enfermedad cardiaca coronaria. Este proceso es insidioso e inicia con lesiones incipientes (estría grasa) vistas en la adolescencia, progresando a placas y culminan en la oclusión trombótica y eventos coronarios en la vida adulta. ## FACTORES DE RIESGO. - Edad hombres +45 años y mujeres +55 años - Menopausia prematura o sin tratamiento - Genero masculino - Historia familiar de enfermedad cardíaca coronaria prematura - Tabaquismo - Hipertensión arterial sistémica - Colesterol Total o LDL Altos - Colesterol HDL menor a 40 mg / dL - DM - Obesidad LAS COMPLICACIONES MÁS FRECUENTES SON ELÉCTRICAS ## 3.10.2010.2 - DOLOR PRECORDIAL OPRESIVO CON DURACIÓN +30 MIN. - Referido a mandíbula, cuello, brazo izquierdo, espalda o epigastrio - Presencia de 3 o o 4 o ruido cardiaco. - Hiper/Hipotensión - Bradi/Traquicardia. Presentación atípica: Dolor epigástrico, fatiga, disnea, debilidad o síncope (suele presentarse así en diabéticos y mujeres). # QMANO3 ## GOLD STANDARD: ELECTROCARDIOGRAMA Debe tomarse con prontitud (10 minutos) en sospecha de Síndrome Coronario Agudo - Elevación del segmento ST en dos derivaciones contiguadas - Es el dato más importante y característico. - Bloqueo de rama izquierda de reciente aparición - Aparición de ondas Q patol'gocias después del episodio agudo | ELEVACIÓN DEL ST Y ONDAS Q | LOCALIZACIÓN | ARETRIAS CORONARIAS AFECTADAS | | :--: | :--: | :--: | | V1 - V2 | Anteroseptal | Descendente anterior | | V3 - V4 | Anteroapical | Descendente anterior | | V5 - V6 | Anterolateral | Coronaria izquierda | | I-aVL | Lateral alta | Coronaria izquierda | | II-III-aVF | Inferior | Coronaria derecha, descendente posterior y coronaria izquierda | | V7 - V9 (depresión del segmento ST en V1 - V3 con ondas R altas) | Posterior | | The 12-Lead ECG: Anatomic Locations and Supplying Coronary Arteries V4R: ve hacia ventrículo derecho   # ECOGRAFÍA Estudio de elecciónpara detectar las complicaciones del IAM: ruptura de pared libre, defecto septal ventricular agudo, regurgitación mitral o isquemia de los músculos papiles; pero no puede distinguir anormlaidades en la movilidad mural regional debidas a isquemias de las de un infarto. ## BIOMARCADORES DE LESIÓN MIOCÁRDICA Son útiles para diferenciar entre angina inestable e Infarto Agudo Al Miocardio SEST - Angina Inestable: Biomacadores negativos - IAM SEST: Biomarcadores positivos | TROPONINA T o I | - Es el marcador más sensible y específico - Se eleva después de 3 - 4 horas - Pico máximo: 24 horas | | :--: | :--: | | CK-M | - Es más económico pero de baja sensibilidad y especificidad en las primeras 6 horas. - Se eleva a las 6 - 12 horas - Pico máximo a las 24 horas. | ## Escala de TIMI (Thrombolysisis in Myocardical Infarction) Por la facilidad de aplicarse sin necesidad de tecnología en la cama del paciente, la) sirve para estratificar inicialmente al paciente on IAM Con ST. Es una escala práctica y facil para decidir el inicio de tratamiento FIBRINOLÍTICO. Cuadro 32. Escala de riesgo TIMI para pacientes con STEMI. | Factor de riesgo | Puntos | Calificación total | Mortalidad a 30 días | | :-- | :--: | :--: | :--: | | Edad \geq 75 años | 3 | \mathbf{0} | 0.8 % | | Edad 65-74 años | 2 | \mathbf{1} | 1.6 % | | Diabetes o hipertensión | 1 | \mathbf{2} | 2.2 % | | SBP <100 ~mm Hg | 3 | \mathbf{3} | 4.4 % | | HR >100 latidos/minuto | 2 | \mathbf{4} | 7.3 % | | Clase II-IV de Killip | 2 | \mathbf{5} | 12.4 % | | Infarto anterior o LBBB | 2 | \mathbf{6} | 16.1 % | | Peso <67 ~kg | 1 | \mathbf{7} | 23.4 % | | Evolución pre-tratamiento >4 horas | 1 | \mathbf{8} | 26.8 % | | | | \geq 9 | 35.9 % | Escala de riesgo de GRACE (Global Registry of Acute Coronary Events) Predice MORTALIDAD o un nuevo infarto durante la estancia hospitalaria (requiere laboratoios como creatinina y enzimas cardíacas). ## Clasificación de KILLIP Se utiliza para categorizar el fallo ventricular izquierdo en pacientes con IAM y su utilidad es para predecir MORTALIDAD Y MORBILIDAD Complicaciones Eléctricas y Mecánicas. Cuadro 33. Clasificación killip para estratificación de riesgo en Infarto miocardico agudo. Clase I Sin evidencia clínica o radiológica de insuficiencia ventricular izquierda Clase II Insuficiencia ventricular izquierda moderada - Clínica: Estertores pulmonares basales bilaterales y galope - Radiografía: Dilataciones venosas en el tercio superior de ambos campos pulmonares, hilios congestivos, ligero moteado pulmonar difuso Clase III Edema pulmonar agudo - Clínica: Disnea intensa, estertores pulmonares diseminados bilaterales ("marea ascendente") - Radiografía: Grandes zonas de condensación confluentes ("alas de mariposa") Clase IV Choque cardiogénico - Diagnóstico: Presión arterial sistólica <90 ~mm Hg - Clínica: Datos de hipoperfusión celular (obnubilación, desorientación, diaforesis, piel fría) - Radiografía: Hallazgos de edema pulmonar agudo # QUIJACIÓN EINERIOR DE LA RIVA | Día 1 | Falla Cardíaca Re-Infarto (considerar en una elevación >1 ~mm del ST en paciente con elevación previa menor u ondas Q patognomónicas, en al menos 2 derivaciones contiguas). | | :--: | :-- | | Día 2 - 4 | Arritmia y Pericarditis | | Día 5 - 10 | Ruptura de pared ventricular izquierda (Taponamiento cardíaco, actividad eléctrica sin pulso) Ruptura de músculos papilares (ingurgitación mitral severa) | | Semanas - Meses | Aneurisma Ventricular (Falla cardiaca crónica, arritmia, elevación persistente ST, regurgitación mitral o formación de trombo) | ## Aneurisma del ventrículo izq. (5 días - 3 meses) ## Pericarditis (1 día - 3 meses) ## Ruptura del músculo papilar (2 días - 1 semana) ## Angina post infarto (horas - 1 mes) ## Ruptura de la pared libre (horas - 2 semanas) ## Ruptura del septum ventricular (horas - 1 semana) ## Re infarto (horas - 2 días) Horas Días Semanas Meses # TABELA ## METAS: 1. Prevención de la isquemia recurrente con la corrección del desequilibrio entre el aporte y la demanda miocárdica de oxígeno. 2. Prevención de la propagación del trombo 3. Estabilización de la placa "vulnerable" ## 1ra elección: MONA (en el servicio de urgencias el manejo médico óptimo) - Morfina - Oxígeno suplementario - Nitroglicerina sublingual - Ácido Acetilsalicílico. - Reposo Absoluto El abordaje prehospitalario y el manejo inicial siguen los mismo principios comentados en el documento de SICA SEST. Una vez que el paciente es calificado como un SICA CEST, debe seleccionarse una estrategia de recanalización: 1. Fibrinólisis: Inmediatamente en urgencias con una meta PUERTA-AGUJA MENOR 30 MINUTOS. ⌀ Contraindicaciones Absolutas: EVC 2 meses previos, TCE reciente, Sospecha Disección aórtica. ⌀ Contraindicaciones Relativas: TA >180 / 110, Cirugía reciente, úlcera péptica activa, embarazo. 2. ICP (Intervención Coronaria Percutánea) Primaria: Transferencia inmediata del paciente a una laboratorio de cateterismo cardiaco con una meta de PUERTA BALÓN MENOR A 90 MINUTOS. (si es referido a otro hospital 120 minutos) ## ICP TEMPRANA (CATETERISMO CARDÍACO) Es la estrategia de recanalización preferida: la ANGIOPLASTÍA CORONARIA TRANSLUMINAL PERCUTÁNEA (PTCA) generalmente es optimizada con la colocación de una endoprótesis en el sitio de la oclusión. (HACER EN <2 HORAS) Frecuentemente se prefieren las endoprótesis que liberen fármacos como Sirólimus o Paclitaxel, ya que reducen la tasa de re-estenosis, pero pueden aumentar el riesgo de trombosis tardía. Los factores que favorecen el uso de endoprótesis metálicas son la incapacidad de mantener la terapia antiplaquetaria dual por al menos un año debdio a un riesgo aumentado de de sangrado, requerimiento de anticoagulación concomitante, riesgo de desapego terapéutico o anticipación de la necesidad de cirugía que requiera la interrupción del consumo de tienopiridinas. # ÁCIDO ACETILSALICÍLICO - Debe administrarse a todos los pacientes (A menos que tenga alguna contraindicación). ## CLOPIDOGREL Cuando se planea el sometimiento a ICP debe administrarse una dosis de Clopidogrel Se puede adicionar un inhibidor de la Glucoproteína lib/IIIa durante el procedimiento si el trombo es grande ## HEPARINA, HPBM O BIVALIRUDINA - Se debe administrar en la mayoría de los pacientes. - La evidencia dice que la bivalirudina como anticoagulante es de elección en los que tendrán ICP. - Se emplea junto con una Tienopiridina y se omite la administración de los inhibidores Glucoproteína ## TICAGRELOR Inhibidor no tienopiridina de P2Y12 de acción directa. Es más efectivo que el copiogrel Contraindicaco en hemorragia intracraneal. ## NITROGLICERINA - Debe emplearse como un agente anti-isquémico - MECANISMO: Provoca vasodilatación por incremento del GMPc, relajando el músuclo liso vascular. Esto disminuye la PRECARGA (aumenta la capacitancia venosa), con lo que la demanda de oxígeno del miocardio disminuye. Puede mejorar el aporte de oxígeno al miocardio al dilatar vasos coronarios. ## OXÍGENO - Debe administrarse a una dosis suficiente para evitar la hipoxemia. ## MORFINA - Será el analgésico de elección para el manejo del dolor isquémico persistente. ⌀ Contraindicada en DEPRESIÓN RESPIRATORIA ## BETABLOQUEADORES - Se iniciará terapia en presencia de hipertensión, taquicardia o dolor. - Su inicio agudo está contraindicado ante la insuficiencia cardiaca descompensada - TA SISTÓLICA IDEAL \rightarrow 100-140 mmHG ⌀ CONTRAINDICADOS en ENFERMEDEDAD REACTIVA GRAVE DE VÍAS RESPIRATORIAS ## ATROPINA Deberá contarse con este medicamento en caso de preentar bradicardia e hipotensión relacionadas con hipergabotonía (mientras el complejo QRS permanezca estrecho). ## IECAs - Mejora la remodelación después de un IAM( especialmente si es anterior extenso) - Efectivo ante la insuficiencia cardiaca, dado que previene la progesión de la enfermedad. - Debe iniciarse en las primeras 24 horas en IAM anterior, congestión pulmonar o Fracción de expulsión menor a 0.4 en ausencia de hipotensión). # Q4Q4Q4Q4Q4 El mejor predictor de supervicencia es la FRACCIÓN DE EYECCIÓN DEL VENTRÍCULO IZQUIERDO (FEVI) Mortalidad a 6 meses del alta \rightarrow 7-12 % La arritmia más grave es la FIBRILACIÓN VENTRICULAR Mortaldiad incrementa en las primeras 24 horas ## Q4Q4Q4Q4Q4 - Enviar a 2 o 3 o nivel si hay sospecha de SICA y de ser posible referir con estratificación clínica y ECG - Enviar a TERCER NIVEL si hay SICA Con Elevación del ST estratificado en riesgo moderado o grave.
Vista previa
Cancelar
Guardar cambios