PDF Processor
Inicio
Editar documento
Editar documento: 6. Úlcera Péptica
Título
Contenido mejorado
Contenido original
Contenido mejorado por IA (Markdown)
# ÚLCERA PÉPTICA ## DEFINICIÓN La **ENFERMEDAD ULCEROSA PÉPTICA** es una patología del tracto gastrointestinal caracterizada por el desequilibrio entre la secreción de pepsina y la producción de ácido clorhídrico que provoca daño a la mucosa del estómago, duodeno proximal, la del esófago distal, aunque también puede afectar al duodeno distal y yeyuno. **ÚLCERA PÉPTICA**: es un defecto en la pared que se extiende a través de la *muscularis mucosae*; se considera como **úlcera péptica complicada (UPC)** aquella que se extiende más allá de las capas más profundas de la pared, submucosa o muscular propia, pudiendo provocar hemorragia gastrointestinal, perforación, penetración u obstrucción. ## COMPLICACIONES 1. SANGRADO - la más frecuente 2. Perforación 3. Penetración 4. Obstrucción de la salida gástrica 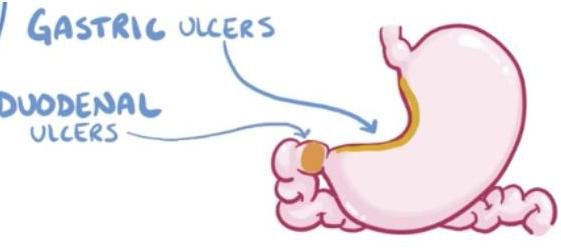 ## ETIOPATOGENIA - Desequilibrio entre los factores agresores y factores defensores de la mucosa gástrica. - Histológicamente es una **ZONA DE NECROSIS EOSINOFÍLICA** que asienta sobre tejido de granulación con células inflamatorias crónicas y rodeado por cierto grado de necrosis. ## GASTRITIS EROSIVA - Esta condición está relacionada con el consumo crónico de AINEs. - Ibuprofeno es el de menor riesgo. - Su diagnóstico es a través de la endoscopia; por lo tanto, no requiere biopsias. # EPIDEMIOLOGÍA - Afecta a 4 millones de personas anualmente. - Es la causa más frecuente de hospitalización por hemorragia de tubo digestivo alto. - Factores de mal pronóstico: edad mayor a 70, comorbilidades, choque hipovolémico, tratamiento por más de 24 horas. - La mayoría se presentan como enfermedad no complicada (10% con complicación). - La mortalidad de UPC con sangrado es 10%. ## FACTORES DE RIESGO - Uso de **AINEs** (principal factor de riesgo para sangrado digestivo). - Infección por **H. Pylori** (incremento del riesgo de úlcera péptica). - Tabaquismo. - Corticoesteroides. - Cocaína o anfetaminas. - Ayuno prolongado. - Cirugía bariátrica después de bypass gástrico. - Cáncer gástrico. - Síndrome de Zollinger - Ellison (hipergastrinemia por tumor productor). ## CLÍNICA Las manifestaciones más comunes del sangrado digestivo alto son: ## DOLOR EPIGÁSTRICO - Puede ser urente o lacerante y aparece 2-5 horas después de los alimentos o en ayuno. - Se alivia después de ingerir alimentos, antiácidos o antisecretores. - Puede haber dolor nocturno que despierta en la noche, requiriendo ingesta de alimento o antiácido para alivio. Hematemesis: Vómito con sangre fresca. Origen del sangrado proximal al ligamento de Treitz. ## Sangrados en posos de café Indica un sangrado menos intenso. Melena: heces negras o terrosas. El 90% tiene origen proximal al ligamento de Treitz, aunque puede originarse en intestino o colon. Hematoquezia: heces con sangre fresca o marrón. Ocasionada por sangrado digestivo bajo, sin embargo, puede verse en sangrados masivos altos, asociado con hipotensión ortostática. # ÚLCERA PERFORADA ## DOLOR ABDOMINAL SEVERO DE FORMA SÚBITA. - Irritación peritoneal (pueden ser datos mínimos). - Alteraciones del estado de conciencia. | PRIMERA FASE | SEGUNDA FASE | TERCERA FASE | | :------------------------------- | :---------------------------------------------------------------------------------------------------------- | :---------------------------------------------------------------------------------------------------------------------------------------- | | 0-2 horas | 2-12 horas | >12 horas | | Dolor abdominal súbito, epigástrico que se generaliza. | Dolor abdominal disminuye (erróneamente puede haber mejoría) | Distensión abdominal evidente. | | Puede irradiarse a hombro derecho o ambos. | El dolor es generalizado y empeora con los movimientos. Desaparece matidez hepática por la presencia de aire libre. | Disminución del dolor y rigidez abdominal. | | Taquicardia, pulso débil, extremidades frías, disminuye temperatura. | Tacto rectal doloroso por irritación del peritoneo pélvico. | Fiebre. Hipovolemia por secuestro del tercer espacio en la cavidad peritoneal. | ## DIAGNÓSTICO ## ESTUDIOS INICIALES EN PACIENTES CON SANGRADO: - Biometría Hemática. - Química Sanguínea. - Aminotransferasas. - TP, TPT, INR. - Electrocardiograma seriado y enzimas de daño miocárdico. ## RADIOGRAFÍA DE TÓRAX - ABORDAJE INICIAL - Es recomendable hacer de primera intención ante sospecha de perforación. - Buscar **LÍNEA DE AIRE SUBDIAFRAGMÁTICO** (sugestivo de perforación de víscera hueca). ## ENDOSCOPÍA Debe realizarse de forma temprana durante la hospitalización de pacientes con UP complicada para establecer diagnóstico específico y tratamiento. # CLASIFICACIÓN DE FORREST | Clasificación | Hallazgo Endoscópico | Estado del Sangrado | Porcentaje de Recidiva | | :------------ | :--------------------------------------------------- | :------------------- | :--------------------- | | IA | Sangrado en **CHORRO** | | 55 % | | IB | Sangrado en capa o "babeo" rezumante (sangra a través de poros) | Hemorragia **ACTIVA** | 50 % | | IIA | Vaso visible | | 43 % | | IIB | Coágulo adherido | Hemorragia **RECIENTE** | 22 % | | IIC | Fondo de hematina (mancha plana pigmentada) | | 7 % | | III | Base de fibrina limpia | Ausencia de Hemorragia | 2 % | 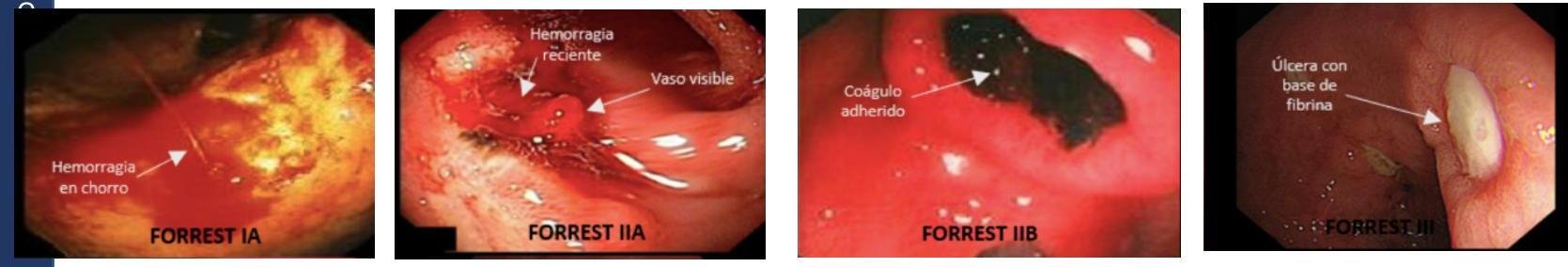 ## PREDICTORES DE MAL PRONÓSTICO - Comorbilidades (sepsis, disfunción orgánica, enfermedad pulmonar, cáncer, hipoalbuminemia). - Edad avanzada. - Estado hemodinámico a la presentación (choque o acidosis metabólica). - Daño renal agudo. Ante un paciente que se presenta con sangrado, evaluar los siguientes factores para el pronóstico: - Sangrado activo durante la presentación. - Hematemesis. - Resangrado. - Necesidad de cirugía. - Hipotensión. - Úlceras >2 cm.  # ESTADIFICACIÓN DEL RIESGO Se recomienda estadificar en ALTO y BAJO RIESGO usando escalas pronósticas CON BASE EN criterios clínicos, paraclínicos y endoscópicos. ## ESCALA DE BLATCHFORD - Identifica a los pacientes que requieren **INTERVENCIÓN ENDOSCÓPICA TEMPRANA**. - Ventaja: solo requiere datos clínicos y de laboratorio. | PARÁMETROS | PUNTOS | | :--------------------------- | :----- | | UREA | | | - >25 | 6 | | - 10-24.9 | 4 | | - 8-9.9 | 3 | | - 6.5-7.9 | 2 | | - <6.5 | 0 | | HEMOGLOBINA | | | - <10 (hombres y mujeres) | 6 | | - 10-11.9 (hombres) | 3 | | - 10-11.9 (mujeres) | 1 | | - >12 (hombres y mujeres) | 0 | | PRESIÓN ARTERIAL SISTÓLICA | | | - 90-99 | 2 | | - 100-109 | 1 | | - >110 | 0 | | OTROS PARÁMETROS | | | - Insuficiencia Cardíaca | 2 | | - Insuficiencia Hepática | 2 | | - Presentación con síncope | 2 | | - Presentación con melena | 1 | | - Pulso mayor a 100 lpm | 1 | Riesgo Alto > 5 puntos Riesgo Medio 3 - 4 puntos Riesgo Bajo 0 - 2 puntos ESCALA COMPLETA DE ROCKALL - Para RESANGRADO Y MORTALIDAD. - Identifica a los pacientes de bajo riesgo y que tendrán una incidencia baja de resangrado y mortalidad. - Permite planear un egreso temprano en bajo riesgo. | PARÁMETROS | PUNTOS | | :------------------------------- | :----- | | EDAD | | | - +80 | 2 | | - 60-80 | 1 | | - Menos 60 | 0 | | CHOQUE | | | - TAS < 100 y FC >100 | 2 | | - TAS > 100 y FC > 100 | 1 | | - TAS >100 y FC <100 | 0 | | COMORBILIDAD | | | - IR / IH / Ca Mets | 3 | | - IC / Cardiopatía Isquémica | 2 | | - Ausencia | 0 | | DIAGNÓSTICO ENDOSCÓPICO | | | - Ca GI Alto | 2 | | - Otros diagnósticos | 1 | | - Ausencia de lesión, ausencia de estigmas endoscópicos de sangrado reciente, Sx Mallory-Weiss | 0 | | ESTIGMAS ENDOSCÓPICOS DE SANGRADO RECIENTE | | | - Sangre en el tracto GI Alto, coágulo adherido, vaso visible o sangrado activo | 2 | | - Base negra, estigmas endoscópicos de sangre reciente ausentes | 0 | # TRATAMIENTO ## ABORDAJE GENERAL 1. Soporte vital (restricción vía oral, reanimación con líquidos). 2. Coordinar equipo médico, Qx y rx. 3. Terapia de supresión de ácido (IBP). 4. Tratamiento para H. pylori. 5. Descontinuar AINEs, antiagregantes plaquetarios y anticoagulantes. 6. Cirugía de urgencia. ## SOPORTE VITAL 1. Mantener la vía aérea permeable, adecuada ventilación y circulación (ABC) como pasos iniciales en la evaluación. 2. Tener vigilancia estrecha de la función cardiovascular y respiratoria con monitorización continua. 3. Acceso venoso con calibre de catéter grueso. 4. Obtener muestras sanguíneas para grupo sanguíneo, pruebas cruzadas para paquetes globulares, determinación de hemoglobina, hematocrito, plaquetas, tiempos de coagulación y electrolitos. 5. Cruzar paquetes globulares. 6. Iniciar resucitación con líquidos (cristaloides y coloides) para prevenir choque hipovolémico. 7. Transfundir paquetes globulares en quienes lo requieran y esté indicado. a. Mantener Hb arriba de 7 gr / dL. b. Si existe sangrado activo puede requerir transfusión aún cuando esté arriba de 7. c. Si tiene STDA y riesgo de Enfermedad Arterial coronaria $\rightarrow$ Hb+9 gr / dL. ## INHIBIDOR DE BOMBA DE PROTONES Dosis recomendada de IBP: **80 MG EN BOLO SEGUIDO DE 8MG POR HORA EN INFUSIÓN DURANTE 72 HORAS** en pacientes con sospecha de sangrado activo. - Los IBP vía intravenosa reducen los estigmas de sangrado de alto riesgo en la endoscopía. - El uso pre-endoscópico de IBP puede retrasar la necesidad de una intervención endoscópica al disminuir las lesiones ulcerosas de estadio de alto riesgo en bajo riesgo. TERAPIA INTERMITENTE: 40 mg IV cada 12 -24 horas puede ser una buena opción al no requerir bomba de infusión e igual efectividad. Los procinéticos antes de la endoscopía disminuyen la necesidad de repetir el estudio por pobre visualización de restos hemáticos. Se pueden utilizar cuando existen grandes volúmenes de sangrado a nivel gástrico. Para pacientes con sangrado no se recomienda utilizar Inhibidores H2 (Ranitidina). # ERRADICAR H. PYLORI | TERAPIA TRIPLE | OPCIÓN 1 | - IBP - CLARITROMICINA - AMOXICILINA | 14 DÍAS | | :------------- | :------- | :------------------------------------ | :------ | | | OPCIÓN 2 | - IBP - CLARITROMICINA - METRONIDAZOL | 14 DÍAS | | | OPCIÓN 3 | - RANITIDINA - CLARITROMICINA - AMOXICILINA | 14 DÍAS | ## MANEJO ENDOSCÓPICO El manejo actual de la UPAC con sangrado activo no variceal, se recomienda realizar endoscopia temprana (definida como aquella dentro de las 24 horas de la presentación). Se recomienda realizar tratamiento endoscópico en lesiones de alto riesgo, es decir, sangrado activo, presencia de vaso visible no sangrante, o un coágulo adherido. FORREST Ia, Ib y IIa - Riesgo de resangrado - **TERAPIA ENDOSCÓPICA A LA BREVEDAD**. - Inyección de agentes químicos. - Terapia térmica. - Terapia mecánica (clips endoscópicos). FORREST IIc y III - no requieren tratamiento endoscópico - IBP vía oral. - El tratamiento de una úlcera con coágulo adherido, consiste en lavar enérgicamente y tratar la lesión encontrada, siempre y cuando se tengan los elementos necesarios para una adecuada terapia endoscópica. ## MANEJO DE PERFORACIÓN ## 1. Colocar SNG 2. Reemplazo de volumen intravascular. 3. IBP. 4. Antibióticos de amplio espectro. ## Cirugía de Urgencia - LAPAROSCOPÍA Contraindicada en quienes presenten puntaje de Boey >3, mayores de 70 años, síntomas por más de 24 horas y poca experiencia del cirujano. # TRATAMIENTO AL EGRESO Dosis diaria de IBP. - La duración será determinada de acuerdo a la etiología que provocó el ingreso. Por ejemplo, si el paciente requiere tomar AINE, requerirán profilaxis secundaria por largo tiempo. ## PRONÓSTICO La perforación de una úlcera péptica es una emergencia quirúrgica potencialmente fatal y sigue siendo una gran carga para la salud en todo el mundo. Casi el 70% de las muertes por úlcera péptica son debidas a **PERFORACIÓN**, siendo causa final de neumonía e infección postoperatorias. ## FACTORES DE MAL PRONÓSTICO: - Estado de choque inicial. - Acidosis metabólica prequirúrgica. - Taquicardia. - Daño renal agudo. - Hipoalbuminemia. - Retraso en la cirugía >24 horas. - Persistencia de signos de peritonitis.
Vista previa
Contenido original (Markdown)
# ÚLCERA PÉPTICA ## DEFINICIÓN ENFERMEDAD ULCEROSA PÉPTICA es una patología del tracto gastrointestinal caracterizada por el desequilibrio entre la secreción de pepsina y la producción de ácido clorhídrico que provoca daño a la mucosa del estómago, duodeno proximal, la del esófago distal, aunque también puede afectar al duodeno distal y yeyuno ÚLCERA PÉPTICA: es un defecto en la pared que se extiende a través de la muscularis mucosae; se considera como úlcera péptica complicada (UPC) aquella que se extiende más allá de las capas más profundas de la pared, submucosa o muscular propia, pudiendo provocar hemorragia gastrointestinal, perforación, penetración u obstrucción ## COMPLICACIONES 1. SANGRADO - la más frecuente 2. Perforación 3. Penetración 4. Obstrucción de la salida gástrica  ## ETIOPATOGENIA - Desequilibrio entre los factores agresores y factores defensores de la mucosa gástrica. - Histológicamente es una ZONA DE NECROSIS EOSINOFíLICA que asienta sobre tejido de granulación con células inflamatorias crónicas y rodeado por cierto grado de necrosis. ## GASTRTITS EROSIVA - Esta condición está relacionada al consumo crónico de AINES - Ibuprofeno el de menor riesgo - Su diagnóstico es a través de la endoscopia, por lo tanto, no requiere Biopsias. # EPIDEMIOLOGÍA - Afecta a 4 millones de personas anualmente. - Es la causa más frecuente de hospitalización por hemorragia de tubo digestivo alto. - Factores de mal pronóstico: edad mayor 70, comorbilidades, choque hipovolémico, tratamiento por más de 24 horas. - La mayoría se presentan como enfermedad no complicada ( 10 % con complicación) - La mortalidad de UPC con sangrado es 10 % ## FACTORES DE RIESGO - Uso de AINES (principal factor de riesgo para sangrado digestivo) - Infección por H. Pylori (incremento del riesgo de úlcera péptica) - Tabaquismo - Corticoesteroides - Cocaína o anfetaminas - Ayuno prolongado - Cirugía bariátrica después de bypass gástrico - Cáncer gástrico - Síndrome de Zollinger - Ellison (hipergastrinemia por tumor productor) ## CLÍNICA Las manifestaciones más comunes del sangrado digestivo alto son: ## DOLOR EPIGÁSTRICO - Puede ser urente o lacerante y aparece 2 - 5 horas después de los alimentos o en ayuno. - Se alivia después de ingerir alimentos, antiácidos o antisecretores. - Puede haber dolor nocturno que despierta en la noche, requiriendo ingesta de alimento o antiácido para alivio. Hematemesis: Vómito con sangre fresca. origen del sangrado proximal al ligamento de Treitz ## Sangrados en posos de café Indica un sangrado menos intenso Melena: heces negras o terrosas. El 90% tiene origen proximal al ligamento de Treitz, aunque puede originarse en intestino o colon. Hematoquezia: heces con sangre fresca o marrón Ocasionada por sangrad digestivo bajo, sin embargo, puede verse en sangrados masivos altos, asociado con hipotensión ortostática. # ÚLCERA PERFORADA ## DOLOR ABDOMINAL SEVERO DE FORMA SÚBITA. - Irritación peritoneal (pueden ser datos mínimos) - Alteraciones del estado de conciencia | PRIMERA FASE | SEGUNDA FASE | TERCERA FASE | | :--: | :--: | :--: | | 0-2 horas | 2-12 horas | >12 horas | | Dolor abdominal súbito, epigástrico que se generaliza. | Dolor abdominal disminuye (errónemanete puede haber mejoría) | Distensión abdominal evidente | | Puede irradiarse a hombro derecho o hambos. | El dolor es generalizado y empeora con los movimientos Desaparece matidez hepática por la presencia de aire libre | Disminución del dolor y rigidez abdominal | | Taquicardia, pulso debil, extremidades frías, disminuye temperatura | Tacto rectal doloroso por irritación del peritoneo pélvico | Fiebre Hipovolemia por secuestro del tercer espacio en la cavidad peritoneal. | ## DIAGNÓSTICO ## ESTUDIOS INICIALES EN PACIENTES CON SANGRADO: - Biometría Hemática - Química Sanguínea - Aminotransferarasas - TP, TPT, INR - Electrocardiograma seriado y enzimas de daño miocárdico. ## RADIOGRAFÍA DE TÓRAX - ABORDAJE INICIAL - Es recomendable hacer de primera intención ante sospecha de perforación. - Buscar LÍNEA DE AIRE SUBDIAFRAGMÁTICO. (sugestivo de perforación de víscera hueca) ## ENDOSCOPÍA Debe realizarse de forma temprana durante la hospitalización de pacientes con UP Complicada para establecer diagnóstico específico y tratamiento. # CLASIFICACIÓN DE FORREST | Clasificación | Hallazgo Endoscópico | Estado del Sangrado | Porcentaje de Recidiva | | :--: | :-- | :--: | :--: | | IA | Sangrado en en CHORRO | | 55 % | | IB | Sangrado en capa o "babeo" rezumante (sangra a través de poros) | Hemorragia ACTIVA | 50 % | | IIA | Vaso visible | | 43 % | | IIB | Coágulo adherido | Hemorragia RECIENTE | 22 % | | IIC | Fondo de hematina (mancha plana pigmentada | | 7 % | | III | Base de fibrina limpia | Ausencia de Hemorragia | 2 % |  ## PREDICTORES DE MAL PRONÓSTICO - Comorbilidades (sepsis, disfunción orgánica, enfermedad pulmonar, cáncer, hipoalbuminemia) - Edad avanzada - Estado hemodinámico a la presentación (choque o acidosis metabólica) - Daño renal agudo. Ante un paciente que se presenta con sangrado, evaluar los siguientes factores para el pronóstico: - Sangrado activo durante la presentación - Hematemesis - Resangrado - Necesidad de cirugía - Hipotensión - Úlceras >2 ~cm  # ESTADIFICACIÓN DEL REISGO Se recomienda estadificiar en ALTO y BAJO RIESGO usando escalas pronóstica CON BASE EN criterios clinicos, paraclínicos y endoscópicos. ## ESCALA DE BLATCHFORD - Identifica a los pacientes que requieren INTERVENCIÓN ENDOSCÓPICA TEMPRANA. - Ventaja: solo requiere datos clínicos y de laboratorio | PARÁMETROS | PUNTOS | | :--: | :--: | | UREA | | | - >25 | 6 | | - 10-24.9 | 4 | | - 8-9.9 | 3 | | - 6.5-7.9 | 2 | | - <6.5 | 0 | | HEMOGLOBINA | | | - <10 (hombres y mujeres) | 6 | | - 10-11.9 (hombres) | 3 | | - 10-11.9 (mujeres | 1 | | - >12 (hombres y mujeres) | 0 | | PRESIÓN ARTERIAL SISTÓLICA | | | - 90-99 | 2 | | - 100-109 | 1 | | - >110 | 0 | | OTROS PARÁMETROS | | | - Insuficiencia Cardiaca | 2 | | - Insuficiencia Hepática | 2 | | - Presentación con síncope | 2 | | - Presentación con melena | 1 | | - Pulso mayor a 100 lpm | 1 | Riesgo Alto > 5 puntos Riesgo Medio 3 - 4 puntos Riesgo Bajo 0 - 2 puntos ESCALA COMPLETA DE ROCKALL - Para RESANGRADO Y MORTALIDAD - Identifica a los pacientes de bajo riesgo y que tendrán una incidencia baja de resangrado y mortalidad. - Permite planear un egreso temprano en bajo riesgo | PARÁMETROS | PUNTOS | | :-- | :-- | | EDAD | | | - +80 | 2 | | - 60-80 | 1 | - Menos 60 ..... 0 CHOQUE - TAS < 100 y FC >100 ..... 2 - TAS > 100 y FC > 100 ..... 1 - TAS >100 y FC <100 ..... 0 COMORBILIDAD - IR / IH / Ca Mets ..... 3 - IC / Cardiopatía Isquémica ..... 2 - Ausencia ..... 0 DIAGNÓSTICO ENDOSCÓPICO - Ca GI Alto ..... 2 - Otros diagnóstico ..... 1 - Ausencia de lesión, ausencia de estigmas endoscópicos de ..... 0 sangr reciente, Sx Mallory-Weiss ESTIGMAS ENDOSCÓPICOS DE SANGRE RECIENTE - Sangre en el tracto GI Alto, coágulo adherido, vaso visible o ..... 2 sangrado activo - Base negra, estimgas endoscópicos de sangre reciente ..... 0 ausentes # TRATAMIENTO ## ABORDAJE GENREAL 1. Soporte vital (restricción vía oral, reanimación con líquidos) 2. Coordinar equipo médico, Qx y rx 3. Terapia de supresión de ácido (IBP) 4. Tratamiento para H. pylori 5. Descontinuar AINES, antiagregantes plaquetarios y anticoagulantes 6. Cirugía de urgencia. ## SOPORTE VITAL 1. Mantener la vía aérea permeable, adecuada ventilación y circulación (ABC) como pasos iniciales en la evaluación. 2. Tener vigilancia estrecha de la función cardiovascular y respiratoria con monitorización continua. 3. Acceso venoso con calibre de catéter grueso. 4. Obtener muestras sanguíneas para grupo sanguíneo, pruebas cruzadas para paquetes globulares, determinación de hemoglobina, hematocrito, plaquetas, tiempos de coagulación y electrolitos. 5. Cruzar paquetes globulares. 6. Iniciar resucitación con líquidos (cristaloides y coloides) para prevenir choque hipovolémico. 7. Transfundir paquetes globulares en quienes lo requieran y esté indicado. a. Mantener Hb arriba de 7 hr / dL b. Si existe sangrado activo puede requerir transfusión aún cunado esté arriba de 7 c. Si tiene STDA y resigo de Enfermedad Arterial coronaria \rightarrow HB+9 gr / dL ## INHIBIDOR DE BOMBA DE PROTONES Dosis recomendada de IBP: 80 MG EN BOLO SEGUIDO DE 8MG POR HORA EN INFUSIÓN DURANTE 72 HORAS en pacientes con sospecha de sangrado activo - Los IBP vía intravenosa reduce los estigmas de sangrado de alto riesgo en la endoscopía. - El uso pre-endoscópico de IBP puede retrasar la necesidad de una intervención endoscópica al disminuir las lesiones ulcerosas de estadio de alto riesgo en bajo riesgo. TERAPIA INTERMITENTE: 40 mg IV cada 12 -24 horas puede ser una buena opción al no requerir bomba de infusión e igual efectividad Los procinéticos antes de la endoscopía disminuyen la necesidad de repetir el estudio por pobre visualización de restos hemáticos. Se pueden utilizar cuando existen grandes volumenes se sangrado a nivel gástrico. Para pacientes con Sangrado no se recomienda utlizar Inhibidores H2 (Ranitdina) # ERRADICAR H. PYLORI | TERAPIA TRIPLE | OPCIÓN 1 | - IBP - CLARITROMICINA - AMOXICILINA | 14 DÍAS | | :--: | :--: | :--: | :--: | | | OPCIÓN 2 | - IBP - CLARITROMICINA - METRONIDAZOL | 14 DÍAS | | | OPCIÓN 3 | - RANITIDINA - CLARITROMICINA - AMOXICILINA | 14 DÍAS | ## MANEJO ENDOSCÓPICO El manejo actual de la UPAC con sangrado activo no variceal, se recomienda realizar endoscopia temprana (definida como aquella dentro de las 24horas de la presentación). Se recomienda realizar tratamiento endoscópico en lesiones de alto riesgo, es decir, sangrado activo, presencia de vaso visible no sangrante, o un coágulo adherido. FORREST Ia, Ib y Iia - Riesgo se resangrado - TERAPIA ENDOSCÓPICA A LA BREVEDAD - Inyección de agentes químicos. - Terapia térmica. - Terapia mecánica. (clips endoscópicos). FORREST Ilc y III - no requieren tratamiento endoscópico - IBP vía oral - El tratamiento de una úlcera con coágulo adherido, consiste en lavar enérgicamente y tratar la lesión encontrada, siempre y cuando se tenga los elementos necesarios para una adecuada terapia endoscópica. ## MANEJO DE PERFORACIÓN ## 1. Colocar SNG 2. Reemplazo de volumen intravascular 3. IBP 3. Antibióticos de Amplio Espectro ## Cirugía de Urgencia - LAPAROSCOPÍA Contraindicada en quienes presente puntaje de Boey >3, mayores de 70 años, síntomas por más de 24 horas y poca experiencia del cirujano. # TRATAMIENTO AL EGRESO Dosis diaria de IBP. - La duración será determinada de acuerdo a la etiología que provocó el ingreso. Por ejemplo si el paciente requiere tomar AINE requerirán profilaxis secundaria por largo tiempo. ## PRONÓSTICO La perforación de una úlcera péptica es una emergencia quirúrgica potencialmente fatal y sigue siendo una gran carga para la salud en todo el mundo. Casi el 70% de las muertes por úlcera péptica son debidas a PERFORACIÓN. Siendo causa fianl de neumonía e infección postoperatorias. ## FACTORES DE MAL PRONÓSTICO: - Estado de choque inicial - Acidosis metabólica prequirúrgica - Taquicardia - Daño renal agudo - Hipoalbuminemia - Retraso en la cirugía >24 horas - Persistencia de signos de peritonitis
Vista previa
Cancelar
Guardar cambios